Гистологическая классификация. ХОЛАНГИОЦЕЛЛЮЛЯРНЫЙ РАК (С22.1, С23-С24)
ГЛАВА 14
ХОЛАНГИОЦЕЛЛЮЛЯРНЫЙ РАК (С22.1, С23-С24)
В структуре первичных злокачественных опухолей печени холангиоцеллюлярный рак (ХЦР) встречается в 10 раз реже ГЦР. В структуре злокачественных опухолей желудочно-кишечного тракта на долю ХЦР приходится всего 3%.
Прогноз ХЦР неблагоприятный. При выполнении паллиативных желчеотводящих операций, эндобилиарном дренировании и стентировании, а также изолированной химио- и лучевой терапии продолжительность жизни больных не превышает 3-16 месяцев. При условии радикального лечения общая пятилетняя выживаемость больных раком желчного пузыря составляет 5-10% и 10-40% для ХЦР.
РАК ВНУТРИПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ПРОТОКОВ (С22.1)
В течение последних десяти лет в Республике Беларусь число ежегодно регистрируемых случаев заболевания гепатоцеллюлярным раком увеличилось в 2,2 раза: с 19 в 2001 году до 41 в 2010 г.
В 2010 году зарегистрирован 21 новый случай заболевания раком этой локализации среди мужчин и 20 — среди женщин.
Грубый интенсивный показатель заболеваемости для всего населения республики составил 0,40/0000, для мужчин – 0,50/0000, для женщин – 0,40/0000. Стандартизованные показатели заболеваемости — 0,20/0000, 0,40/0000, 0,10/0000 соответственно.
На конец года в онкологических учреждениях республики состояло на учете 38 больных (20 мужчин и 18 женщин). Болезненность в целом по республике составила 0,40/0000, 0,50/0000 — у мужчин и 0,40/0000 — у женщин.
В 2010 году умерло 42 больных раком этой локализации (21 мужчина и 21 женщина). Грубый интенсивный показатель смертности составил в целом 0,40/0000, 0,50/0000 — у мужчин и 040/0000 — у женщин, а стандартизованный — 0,30/0000, 0,40/0000, 0,20/0000 , соответственно.
Одногодичная летальность для всего населения была 69,2%, у мужчин – 60,0%, у женщин – 78,9%.
Соотношение смертности и заболеваемости раком этой локализации выглядело следующим образом: 1,0 – среди всего населения, 1,0 – у мужчин, 1,0 – у женщин.
РАК ЖЕЛЧНОГО ПУЗЫРЯ (С23)
В последние десять лет в Республике Беларусь злокачественными опухолями желчного пузыря ежегодно заболевало от 100 до 120 человек.
В 2010 году зарегистрирован 101 новый случай заболевания раком этой локализации: 19 — среди мужчин и 82 — среди женщин. У 5 больных (5,0%) установлена I стадия заболевания, у 21(20,8%) – II, у 32 (31,7%) – III стадия, у 35 (34,7%) – IV стадия заболевания.
Грубый интенсивный показатель заболеваемости раком желчного пузыря для всего населения республики составил 1,00/0000, для мужчин — 0,40/0000, для женщин — 1,60/0000. Стандартизованные показатели заболеваемости — 0,50/0000, 0,30/0000, 0,70/0000, соответственно.
На конец года в онкологических учреждениях республики состояло на учете 151 больной (29 мужчин и 122 женщины). Болезненность в целом по республике составила 1,60/0000, 0, 0/0000 — у мужчин и 2,40/0000 — у женщин.
В 2010 году умерло 82 больных раком желчного пузыря (16 мужчин и 66 женщин). Грубый интенсивный показатель смертности составил в целом 0,80/0000, 0,40/0000 — у мужчин и 1,30/0000 — у женщин, а стандартизованный — 0,40/0000, 0,30/0000, 0,50/0000 , соответственно.
Одногодичная летальность среди всего населения и у женщин была 73,5%, у мужчин – 73,3%.
Соотношение смертности и заболеваемости раком желчного пузыря выглядело следующим образом: 0,81 – среди всего населения, 0,84 – у мужчин, 0,80 – у женщин.
РАК ВНЕПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ПРОТОКОВ (С24)
В течение последних десяти лет в Республике Беларусь число ежегодно регистрируемых случаев заболевания злокачественными опухолями внепеченочных желчных протоков увеличилось почти в два раза: с 61 в 2001 году до 116 в 2010 г.
В 2010 году было зарегистрировано 60 новых случаев заболевания раком внепеченочных желчных протоков и других отделов желчевыводящих путей среди мужчин и 56 среди женщин. У 25 больных (21,6%) установлена I стадия заболевания, у 41(35,3%) – II, у 27 (23,3%) – III стадия, у 16 (13,8%) – IV стадия заболевания.
Грубый интенсивный показатель заболеваемости злокачественными опухолями этой локализации для всего населения республики составил 1,2%000, для мужчин — 1,3%000, для женщин — 1,1%000. Стандартизованный показатель заболеваемости в целом по республике — 0,7%000, среди мужчин — 1,0%000, среди женщин — 0,5%000.
На конец года в онкологических учреждениях республики состояло на учете 253 больных (131 мужчина и 122 женщины). Болезненность в целом по республике составила 2,60/0000, 2,90/0000 — у мужчин и 2,40/0000 — у женщин.
В 2010 году умерло 79 больных злокачественными опухолями этой локализации (38 мужчин и 41 женщина). Грубый интенсивный показатель смертности составил 0,8%000 для всех категорий населения (мужчин, женщин, всего населения), а стандартизованный — 0,50/0000 для всего населения, 0,70/0000 у мужчин и 0,40/0000 у женщин.
Одногодичная летальность для всего населения была 59,1%, у мужчин – 57,1%, у женщин – 61,1%.
Соотношение смертности и заболеваемости выглядело следующим образом: 0,68 – среди всего населения, 0,63 – у мужчин, 0,73 – у женщин.
Гистологическая классификация
90% ХЦР составляют аденокарциномы и 10% – плоскоклеточная карцинома. Аденокарциному разделяют на нодулярную, склерозирующую и папиллярную.
123. Определение степени злокачественности холангиокарцином основано на оценке процентного соотношения железистого компонента опухоли:
G1 – высокодифференцированная холангиокарцинома (>95% железистого компонента);
G2 – умереннодифференцированная холангиокарцинома (50–95% железистого компонента);
G3 – низкодифференцированная холангиокарцинома (<50% железистого компонента);
G4 – недифференцированная карцинома (нет желез).
124. Анатомические варианты и прогноз.
К ХЦР относятся рак желчного пузыря (РЖП – С23), интрапеченочный ХЦР (ИХЦР – С22.1), воротный ХЦР (ВХЦР или опухоль Клацкина – С24) и дистальный ХЦР (ДХЦР – С24)* (рисунок 5).
Примечание: * – в 25% случаев рак Фатерова соска является холангиокарциной.
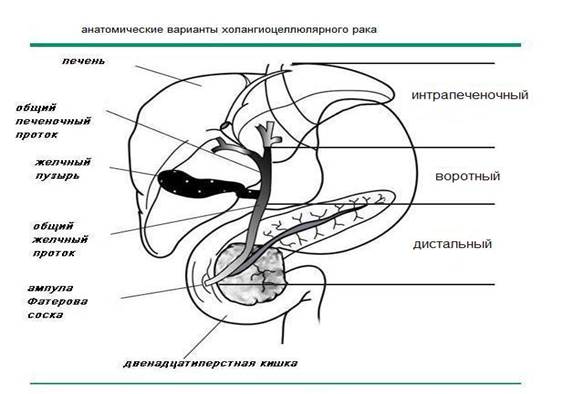
Рисунок 5. Анатомические варианты холангиоцеллюлярного рака.
125. Классификация TNM(7-е издание, 2009 год)
Для каждого анатомического варианта ХЦР разработано TNM стадирование, для ВХЦР дополнительно применяется классификация Bismuth-Corlette.
125.1. TNM классификация рака желчного пузыря.
125.1.1. Т – первичная опухоль.
Tх – недостаточно данных для оценки первичной опухоли
T0 – первичная опухоль не определяется
Тis – рак in situ
T1 – опухоль прорастает собственную пластинку или мышечный слой
T1a – опухоль прорастает собственную пластинку
T1b – опухоль прорастает мышечный слой
T2 – опухоль прорастает перимускулярную соединительную ткань; нет распространения на серозу или врастания в печень
T3 – опухоль прорастает серозу (висцеральную брюшину) и/или прямая инвазия в печень и/или другие соседние органы и структуры, такие как желудок, ДПК, ободочная кишка, поджелудочная железа, сальник, или экстрапеченочные желчные протоки
T4 – инвазия опухоли в воротную вену или печеночную артерию или инвазия 2-х и более органов и структур
125.1.2. N – регионарные лимфатические узлы.
Nx – недостаточно данных для оценки поражения лимфоузлов
N0 – нет признаков метастатического поражения регионарных лимфатических узлов
N1 – поражение л/у вдоль пузырного протока, общего желчного протока, печеночной артерии, и/или воротной вены
N2 – поражение парааортальных, паракавальных, верхних мезентериальных, и/или чревных л/у
125.1.3. М – отдаленные метастазы.
М0 – нет отдаленных метастазов.
М1 – есть отдаленные метастазы.
125.1.4. Группировка по стадиям (таблица 39)
Таблица 39
| Стадия 0 | TisN0M0 |
| Стадия I | T1N0M0 |
| Стадия II | T2N0M0 |
| Стадия IIIA | T3N0M0 |
| Стадия IIIB | T1-3N1M0 |
| Стадия IVA | T4N0-1M0 |
| Стадия IVB | любаяTN2M0 |
| любая TлюбаяNM1 |
125.2. TNM классификация ИХЦР.
125.2.1. Т – первичная опухоль.
Tх – недостаточно данных для оценки первичной опухоли
T0 – первичная опухоль не определяется
Тis – рак in situ (внутрипротоковая опухоль)
T1 – одиночный узел без сосудистой инвазии
T2a – одиночный узел с сосудистой инвазией
T2b – множественные узлы с или без сосудистой инвазии
T3 – опухоль прорастает висцеральную брюшину или прямая инвазия в другие соседние органы и структуры
T4 – опухоль с перипротоковой инвазией
125.2.2. N – регионарные лимфатические узлы.
Nx – недостаточно данных для оценки поражения лимфоузлов
N0 – нет признаков метастатического поражения регионарных лимфатических узлов
N1 – есть поражение региональных л/у
125.2.3. М – отдаленные метастазы.
М0 – нет отдаленных метастазов.
М1 – есть отдаленные метастазы.
125.2.4. Группировка по стадиям (таблица 40)
Таблица 40
| Стадия 0 | TisN0M0 |
| Стадия I | T1N0M0 |
| Стадия II | T2N0M0 |
| Стадия III | T3N0M0 |
| Стадия IVA | T4N0M0, любая ТN1M0 |
| Стадия IVB | любая TлюбаяNM1 |
125.3. TNM классификация ВХЦР.
125.3.1. Т – первичная опухоль.
Tх – недостаточно данных для оценки первичной опухоли
T0 – первичная опухоль не определяется
Тis – рак in situ (внутрипротоковая опухоль)
T1 – опухоль ограничена желчным протоком с распространением на мышечный слой или фиброзную ткань
T2a – опухоль распространяется за пределы стенки протока с инвазией в окружающую жировую ткань
T2b – опухоль распространяется в окружающую печеночную паренхиму
T3 – опухоль прорастает в ипсилатеральную ветвь воротной вены или печеночной артерии
T4 – инвазия опухоли в воротную вену или ее ветви с обеих сторон; инвазия общей печеночной артерии; распространение опухоли на протоки 2-го порядка с обеих сторон; ипсилатеральное поражение протоков 2-го порядка с инвазией контралатеральной ветви воротной вены и печеночной артерии
125.3.2. N – регионарные лимфатические узлы.
Nx – недостаточно данных для оценки поражения лимфоузлов
N0 – нет признаков метастатического поражения регионарных лимфатических узлов
N1 – поражение л/у вдоль пузырного протока, общего желчного протока, печеночной артерии, и/или воротной вены
N2 – поражение парааортальных, паракавальных, верхних мезентериальных, и/или чревных л/у
125.3.3. М – отдаленные метастазы.
М0 – нет отдаленных метастазов.
М1 – есть отдаленные метастазы.
125.3.4. Группировка по стадиям (таблица 41).
Таблица 41
| Стадия 0 | TisN0M0 |
| Стадия I | T1N0M0 |
| Стадия II | T2a-bN0M0 |
| Стадия IIIA | T3N0M0 |
| Стадия IIIB | T1-3N1M0 |
| Стадия IVA | T4N0-1M0 |
| Стадия IVB | любаяTN2M0 |
| любая TлюбаяNM1 |
125.3.5. Классификация Bismuth-Corlette (таблица 42).
Таблица 42
| Тип I | Поражение общего печеночного протока |
| Тип II | Поражение слияния печеночного протока |
| Тип IIIA | Поражение правого печеночного протока |
| Тип IIIВ | Поражение левого печеночного протока |
| Тип IV | Поражение обоих печеночных протоков |
125.4. TNM классификация ДХЦР.
125.4.1. Т – первичная опухоль.
Tх – недостаточно данных для оценки первичной опухоли
T0 – первичная опухоль не определяется
Тis – рак in situ (внутрипротоковая опухоль)
T1 – опухоль ограничена стенкой протока гистологически
T2 – опухоль распространяется за пределы стенки протока
T3 – инвазия опухоли в чревный ствол или верхнюю брыжеечную артерию
T4 – инвазия опухоли в воротную вену или ее ветви с обеих сторон; инвазия общей печеночной артерии; распространение опухоли на протоки 2-го порядка с обеих сторон; ипсилатеральное поражение протоков 2-го порядка с инвазией контралатеральной ветви воротной вены и печеночной артерии
125.4.2. N – регионарные лимфатические узлы.
Nx – недостаточно данных для оценки поражения лимфоузлов
N0 – нет признаков метастатического поражения регионарных лимфатических узлов
N1 – есть поражение региональных л/у
125.4.3. М – отдаленные метастазы.
М0 – нет отдаленных метастазов.
М1 – есть отдаленные метастазы.
125.4.4. Группировка по стадиям (таблица 42).
Таблица 42
