II. Клиническое обследование кардиологического больного
(осмотр, пальпация, перкуссия и аускультация).
2.1. Оценка состояния и самочувствия ребенка по жалобам, предъявляемым пациентом или родителями.
· конституциональные симптомы – слабость, утомляемость, потеря аппетита, быстрое снижение массы тела – характеризуют острое инфекционное (инфекционный эндокардит) или аутоиммунное заболевание (системный вариант ЮРА)
· лихорадка (фебрильная, субфебрилитет) более недели, с ознобами, сопровождающаяся быстрым снижением массы тела требует исключения инфекционного поражения эндокарда (миокарда, перикарда), острой ревматической лихорадки, дебюта системного заболевания;
· одышка – при обычной физической нагрузке, например при подъеме полестнице у детей дошкольного, школьного возраста – ранний, или в покое – поздний симптом недостаточности кровообращения вследствие перегрузки малого круга давлением или «паразитическим» объемом крови (у новорожденных и младенцев отказ от груди или вялость, сосание с отдыхом);
· нарастающая одышка в ночное время в результате ухудшения газообмена и увеличения гипоксемии в положении лежа и облегчение удушья в положении сидя с опущенными вниз ногами (ортопноэ);
· боли в сердце – у детей, как правило, доброкачественные, кратковременные, обусловлены нейроциркуляторными нарушениями, исключение составляют больные с органической патологией (врожденные пороки сердца, нарушения ритма, кардиомиопатии, перикардиты, системные васкулиты, артериальная гипертония), следует учитывать, что при некоторых заболеваниях ишемия миокарда является бессимптомной (безболевой), например – при вторичной кардиопатии у больных сахарным диабетом;
· перебои в сердце, замирание или приступы сердцебиения – жалобы редкие у детей, но при их появлении требуется немедленное исключение нарушения ритма сердца и/или проводимости;
· головокружение, обмороки – проявления острой сосудистой недостаточности на фоне нарушения регуляции сосудистого тонуса (вазодепрессорные синкопе), нарушений ритма сердца и проводимости, артериальной гипертонии (гипотонии) или при диффузных воспалительных или обструктивных болезнях сердца (шаровидные тромбы или миксомы в полостях сердца, гипертрофическая кардиомиопатия, острая недостаточность атриовентрикулярных клапанов или клапанов магистральных сосудов, тромбоэмболия ЛА);
· абдоминальный синдром – абдоминальные боли (острые, приступообразные у ребенка старше года, сопровождающие геморрагические высыпания – проявление васкулита Шенлейна-Геноха), метеоризм, диспептические расстройства, предшествующие появлению свободной жидкости в брюшной полости на фоне сердечной недостаточности;
· артралгии – боли в ногах, летучие – могут сопровождать ревматическую лихорадку, диффузные болезни соединительной ткани, инфекции;
· боли в ногах – без внешнего изменения суставов и в отсутствие лабораторных и рентгенологических симптомов, возникающие вечером или ночью у детей 7-12 лет – синдром нарастающих болей, не сопровождается признаками воспаления, имеет доброкачественное течение;
· боли в измененных суставах, возникшие после перенесенной кишечной или урогенитальной (редко – атипичной респираторной) инфекции – симптом реактивного артрита;
· боли (часто ночные, не обязательно связанные с нагрузкой) и отечность суставов, сохраняющиеся более 12 недель у ребенка до 16 лет, возможно в сочетании со скованностью – симптом ЮРА;
· деформации, тугоподвижность (вследствие болевых и/или смешанных контрактур на фоне фиброзных изменений мышц, нейропатии), реже неуправляемая разболтанность мелких суставов кистей (при надрыве сухожилий).
Наличие жалоб, которые не соответствуют данным объективного исследования (в том числе лабораторного и функционального), не укладываются в критерии известных нозологий и синдромов, исчезают в выходные дни и каникулы, и не ограничивают занимательную для ребенка деятельность, вероятно, характеризуют агравацию, подростковые поведенческие реакции.
2.2. Сознание больного
· увеличение времени при ответах ребенка на вопросы является симптомом нарушения сознания на фоне коллапса, шока, прогрессирующей гипоксии головного мозга (у больных с «синими» пороками сердца, на фоне нарушения мозгового кровообращения);
· кратковременные нарушения сознания могут быть симптомом острого нарушения мозгового кровообращения или следствием гипоперфузии мозга на фоне болезней сердца или экстракардиальной патологии;
· оценка эмоционального статуса и коммуникабельности (пониженное настроение, замкнутость, субдепрессивные или депрессивные состояния характерны для детей с выраженным болевым синдромом, видимыми дефектами внешности, задержкой физического развития, вынужденным ограничением физических возможностей);
· у пациентов с хронической гипоксией или перенесенной (интраоперационно, например) острой гипоксией головного мозга формируется задержка интеллектуального развития, синдром гипервозбудимости, иногда агрессивность.
2.3. Оценка адекватности физического и полового развития (выявление ретардации физического развития является осложнением врожденного порока сердца, сохраняющиеся младенческие пропорции тела и задержка роста трубчатых костей в длину отмечаются у больных ювенильным ревматоидным артритом на фоне терапии системными глюкокортикоидами).
2.4. Состояние кожи и видимых слизистых оболочек.
· акроцианоз (носогубного треугольника, периорбитальный, ладоней и стоп), диффузный цианоз кожи различной степени выраженности характеризуют гипоксемию на фоне врожденной или приобретенной патологии сердца (необходимо обратить внимание на ребенка раннего возраста с нарастающим цианозом при натуживании, крике, сосании);
· ограниченные участки измененной кожи в виде гипер- или депигментации и/или истонченной, блестящей кожи с атрофией волосяного покрова и дефектами подлежащих мягких тканей «минус-ткань», в некоторых случаях склонные к распространению – характеризуют склеродермию;
· онихолизис – истончение ногтевых фаланг пальцев вследствие рассасывания (дестукции) характеризует системную склеродермию;
· увеличение ногтевых фаланг в виде «барабанных палочек» и выпуклость ногтей – симптом «часовых стекол» - признак хронической гипоксемии;
· наличие сыпи – признак системного васкулита или диффузных заболеваний соединительной ткани:
· учитываются геморрагическая сыпь с преимущественной локализацией вокруг суставов, иногда склонная к слиянию и некрозам;
· кольцевидная эритема – крупные, до 3-5 см элементы в виде розовых полуколец или разорванных колец, не зудящиеся, не возвышающиеся над уровнем кожи, локализованные на внутренних поверхностях бедер, боковых поверхностях туловища при острой ревматической лихорадке;
· синюшная крупнопетлистая сыпь, не возвышающаяся над уровнем кожи - ливедо;
· пятнисто-папулезная сыпь с преимущественной локализацией на щеках, спинке носа, шее и в области декольте (критерий СКВ);
· пятна Готтрона – красно-синюшная шелушащаяся атрофическая эритема на разгибательной поверхности над суставами;
· капиллярит –пальпируемая сеть капилляров;
· гиперемия, шелушение и трещины на коже ладоней – симптом «рука механика»;
· ярко-лиловые пятнистые высыпания по типу «очков» на веках – патогномоничный симптом дерматомиозита;
· пальпаторно определяются температура кожи, уплотнение проксимальных групп мышц за счет отека с их выраженной слабостью (мышц конечностей) при поли-/дерматомиозитах; уплотнения размером до 0,5-0,7 см по ходу сухожилий разгибателей предплечья, кистей; триггерные точки в мышцах с локальной болезненностью и иррадиацей в конкретную область, характеризует синдром миофасциальной боли (рис. 1);
· симметричный спазм дигитальных артерий, индуцированный холодовым или эмоциональным стрессом со сменой окраски кожи пальцев – побеление, цианоз, покраснение, сопровождается онемением и болью
2.5. Подкожно-жировой слой:
· учитываются избыточность или недостаток жироотложения, неравномерность распределения (при синдроме Иценко-Кушинга), наличие полос растяжения кожи – стрий;
· пастозность лица, век, передней брюшной стенки, тыла кистей и стоп, в области крестца у младенцев;
· пастозность (отеки) на ногах у детей старшего возраста.
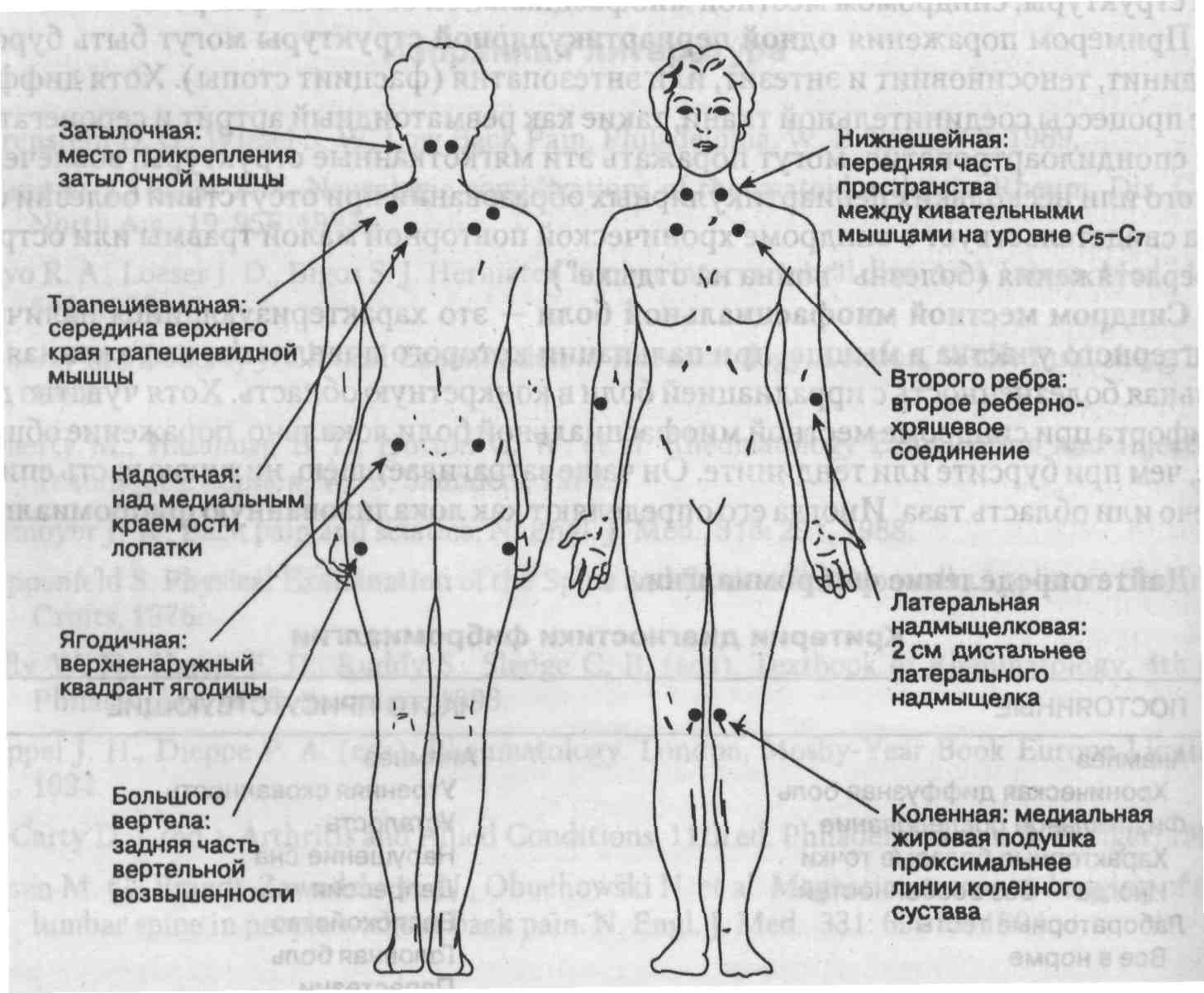
Рисунок 1. Локализация болевых точек, характеризующих фибромиалгию.
2.6. Определение состояния мышечной системы:
· определение тонуса, силы мышц с помощью оценки сопротивления при пассивном сгибании конечностей,
· выявление регионарной атрофии,
· болезненности мышц при пальпации, которая в сочетании с повышением плотности мышцы вплоть до плотности дерева, то есть отеком, характеризуют воспалительные изменения при полимиозитах, дерматомиозитах, с индуративным отеком – при склередеме Бушке).
2.7. Состояние опорно-двигательного аппарата (см. методику обследования суставов). Оценка формы грудной клетки выявляет деформации в виде воронкообразного углубления грудины различной степени выраженности, которые могут нарушать положение и даже функцию сердца и легких; у детей 1 года жизни с пороками сердца достаточно рано может формироваться гиббус – асимметричное выбухание относительно «мягких» ребер и грудины под влиянием гипертрофии желудочков.
2.8. Измерение и оценка частоты и характера дыхания:
· подсчитать ЧДД у больного за 1 мин.;
· полученный результат сравнить с нормативами (табл. 28);
· определить внешние признаки одышки – учащение дыхания, участие вспомогательной мускулатуры – крыльев носа у маленьких детей, межреберных мышц, диафрагмы (втяжение эпигастральной области);
Таблица 28
Частота дыхания в 1 минуту у детей разного возраста.
| Возраст | ЧД | Возраст | ЧД | Возраст | ЧД |
| Новорожденные Недоношенные | 40-50 40-60 | 8-10 мес. | 4 года | ||
| 1 мес. | 12 мес. | 7 лет | |||
| 2 мес. | 2 года | 10-12 лет | 19-20 | ||
| 4-6 мес. | 3 года | > 14 лет | 15-18 |
· выявить характер и локализацию хрипов (сердечную недостаточность характеризуют непостоянные влажные хрипы в межлопаточной области, их отсутствие не исключает перегрузку малого круга кровообращения).
2.9. Оценка сердечно-сосудистой системы.
2.9.1. Характеристика верхушечного толчка – определяется локализация, сила, распространённость (у здоровых детей верхушечный толчок локален – до 1-1,5 см в диаметре и соответстует левой границе сердца, при гипертрофии левого желудочка он усилен, разлитой, смещён влево). При пороках сердца, сопровождающихся гипертрофией правого желудочка может определяться сердечный толчок – систолическая пульсация грудной клетки в области абсолютной тупости (прилегания желудочка).
2.9.2. Пальпаторный симптом систолического и пресистолического дрожания грудной клетки в области нижней трети грудины – симптом «кошачьего мурлыкания» (появляется при стенозе клапанов крупных сосудов, ОАП, стенозе митрального клапана).
2.9.3. Пульс на лучевой артерии: синхронность с тонами сердца, симметричность на обеих руках, частота в минуту, наполнение, напряжение (слабый «нитевидный» пульс характеризует снижение сердечного выброса, артериальную гипотонию, высокий «скачущий» - колебания АД у больных с аортальными пороками.
2.9.4. Границы относительной сердечной тупости (см. табл. 29).
Таблица 29
Возрастные нормативы относительной сердечной тупости
| Возраст | Правая граница | Верхняя | Левая граница |
| 0-2 лет | 1-2 см кнаружи от правого края грудины | II ребро | 2 см кнаружи от левой средне-ключичной линии |
| 3-7 лет | По правой парастернальной линии, по краю грудины | II межреберье | 0,5-1 см кнаружи |
| 8-12 лет | III ребро | По левой среднеключичной линии | |
| >14 лет | 1-2 см кнутри от правого края грудины | III межреберье | 0,5-1 см кнутри от левой среднеключичной линии |
2.9.5. Аускультация сердца.
Характеристика сердечных тонов – ясность (приглушенность), частота, акцентуация при повышении давления в сосудах или полостях сердца (например, усиление или акцент, а также расщепление 2 тона с так называемым ритмом галопа при вторичной легочной гипертензии), ритмичность (аритмия) – оцениваются в следующих точках:
· I верхушка сердца - область верхушечного толчка, выслушивается митральный клапан (у здоровых детей I тон > II);
· II – клапан легочной артерии, второе межреберье слева от грудины (у здоровых детей до 12 лет II тон > I);
· III – аортальный клапан, II межреберье справа от грудины (I тон > II);
· IV- трехстворчатый клапан в области мечевидного отростка (Iтон>II);
· V - клапан аорты, слева в III-IV межреберье(I тон > II).
Характеристика шумов в области сердца (органические – грубые, на фоне структурных аномалий сердца и крупных сосудов; функциональные – при тиреотоксикозе, анемии, лихорадке, нарушениях ритма, смещении сердца при выпотном плеврите; акцидентальные – «невинные», физиологические, выслушиваются у здоровых детей и обусловлены возрастными особенностями расположения и соотношения отделов сердца, асинхронизмом их развития).
Следует помнить, что сердечные шумы нужно слушать в положении пациента лежа на спине, на левом боку и стоя. Диастолические шумы лучше слышны в положении стоя с наклоном вперед. Варианты шумов над сердцем определяются:
· в зависимости от фаз сердечного цикла – систолические (и в т.ч. протодиастолические), диастолические (и в том числе пресистолические), систоло-диастолические (яркий пример – «машинный» шум ОАП);
· по тембру (музыкальный, звонкий при аномальном креплении хорд в левом желудочке, щелчки при пролабировании клапанов, дующий продолжительный шум митральной недостаточности);
· по интенсивности (мягкие – как правило, «функционального» характера – на фоне анемии, вторичной кардиопатии или акцидентальные – вследствие неравномерного развития сердечных структур, средней интенсивности, грубый – прикрывающий тоны сердца, жесткий, скребущий при небольших мышечных дефектах перегородки, отдельный случай – интенсивный дующий систолический шум митральной недостаточности);
· по максимальному определению (над аортой, МК и т.д.);
· по длительности выслушивания (постоянный, преходящий);
· по проведению за пределы сердца (экстракардиальные - проводящиеся в подмышечную область и на спину);
Отсутствие систолического шума не исключает ВПС!
Возрастная динамика частоты сердечных сокращений с учетом половых различий у детей представлена в таблице 30.
Таблица 30
Нормальные средние показатели ЧСС у здоровых детей (уд. в мин.)
| Возраст | Среднедневная | Средненочная |
| Новорожденные | ||
| До 1 года | ||
| 1-2 года | 115-118 | |
| 3-5 лет | ||
| 6-10 лет | 90-92 | |
| 11-15 лет |
Таблица 31
Критерии синусовой брадикардии по данным суточного
мониторирования ЭКГ (ЧСС в минуту)
| Возраст, лет | ЧСС |
| 0-3 | < 80 |
| 3-6 | < 60 |
| 7-11 | < 45 |
| > 12 | < 40 |
| спортсмены | < 30 |
2.10. Измерение и оценка артериального давления (АД) проводится у здоровых детей ежегодно, начиная с 3-летнего возраста, и обязательна у всех детей до 3 лет, получающих стационарное лечение.
· Измерение АД проводится после 5 минут отдыха, дважды через 1 минуту в положении ребенка сидя с опорой на спинку стула, обеих ног - о пол;
· манжета с длиной баллона, равной 80-100 % окружности плеча и (не перекрывающей 2/3 длины плеча), накладывается на правое плечо на 2 см выше локтевой ямки таким образом, чтобы соединительные трубки манжеты были максимально приближены к месту пульсации локтевой артерии, при этом предплечье ребенка фиксировано на горизонтальной поверхности;
· воздух нагнетается под контролем пульса на локтевой артерии до исчезновения пульсации плюс еще 20-30 мм рт. ст. (максимальное АД);
· воздух из манжеты выпускается со скоростью 2 мм/сек.;
· систолическое АД регистрируется при появлении серии первых тихих тонов (1 фаза);
· диастолическое давление определяется по пятой фазе тонов Короткова – при исчезновении тонов; при наличии феномена «бесконечного тона» диастолическое АД определяется по четвертой фазе, то есть по уровню снижения звучности тонов;
· рекомендуется повторить измерение через 1 минуту, при этом учитывается более высокие значения АД;
· оценку полученных результатов проводят с учетом пола, возраста и роста обследуемого от 0 до 18 лет (табл. 32-34);
· необходимо (!) при выявлении высокого АД на руках измерить АД на ногах, при невозможности – определить пульсацию на бедренной артерии, при сомнительных результатах показано эхокардиографическое исследование для исключения ВПС - коарктации аорты.
2.11. Оценка состояния других органов и систем см. в соответствующих разделах.
Таблица 32
Значения перцентилей роста у мальчиков и девочек в возрасте от 1 до 18
| Возраст, лет годы | Рост, см | |||||||||||||
| раст | Мальчики | Девочки | ||||||||||||
| Процентили | Процентили | |||||||||||||
| 5-й | 10-й | 25-й | 50-й | 75-й | 90-й | 95-й | 5-й | 10-й | 25-й | 50-й | 75-й | 90-й | 95-й | |
| 71,7 | 72,8 | 74,3 | 76,1 | 77,7 | 79,8 | 81,2 | 69,8 | 70,8 | 72,4 | 74,3 | 76,3 | 78,0 | 79,1 | |
| 82,5 | 83,5 | 85,3 | 86,8 | 89,2 | 92,0 | 94,4 | 81,6 | 82,1 | 84,0 | 86,8 | 89,3 | 92,0 | 93,6 | |
| 89,0 | 90,3 | 92,6 | 94,9 | 97,5 | 100,1 | 102,0 | 88,3 | 89,3 | 91,4 | 94,1 | 96,6 | 99,0 | 100,6 | |
| 95,8 | 97,3 | 100,0 | 102,9 | 105,7 | 108,2 | 109,9 | 95,0 | 96,4 | 98,8 | 101,6 | 104,3 | 106,6 | 108,3 | |
| 102,0 | 103,7 | 106,5 | 109,9 | 112,8 | 115,4 | 117,0 | 101,1 | 102,7 | 105,4 | 108,4 | 111,4 | 113,8 | 115,6 | |
| 107,7 | 109,6 | 112,5 | 116,1 | 119,2 | 121,9 | 123,5 | 106,6 | 108,4 | 111,3 | 114,6 | 118,1 | 120,8 | 122,7 | |
| 113,0 | 115,0 | 118,0 | 121,7 | 125,0 | 127,9 | 129,7 | 111,8 | 113,6 | 116,8 | 120,6 | 124,4 | 127,6 | 129,5 | |
| 118,1 | 120,2 | 123,2 | 127,0 | 130,5 | 133,6 | 135,7 | 116,9 | 118,7 | 122,2 | 126,4 | 130,6 | 134,2 | 136,2 | |
| 122,9 | 125,2 | 128,2 | 132,2 | 136,0 | 139,4 | 141,8 | 122,1 | 123,9 | 127,7 | 132,2 | 136,7 | 140,7 | 142,9 | |
| 127,7 | 130,1 | 133,4 | 137,5 | 141,6 | 145,5 | 148,1 | 127,5 | 129,5 | 133,6 | 138,3 | 142,9 | 147,2 | 149,5 | |
| 132,6 | 135,1 | 138,7 | 143,3 | 147,8 | 152,1 | 154,9 | 133,5 | 135,6 | 140,0 | 144,8 | 149,3 | 153,7 | 156,2 | |
| 137,6 | 140,3 | 144,4 | 149,7 | 154,6 | 159,4 | 162,3 | 139,8 | 142,3 | 147,0 | 151,5 | 155,8 | 160,0 | 162,7 | |
| 142,9 | 145,8 | 150,5 | 156,5 | 161,8 | 167,0 | 169,8 | 145,2 | 148,0 | 152,8 | 157,1 | 161.3 | 165,3 | 168,1 | |
| 148,8 | 151,8 | 156,9 | 163,1 | 168,5 | 173,8 | 176,7 | 148,7 | 151,5 | 155,9 | 160,4 | 164,6 | 168,7 | 171,3 | |
| 155,2 | 158,2 | 163,3 | 169,0 | 174,1 | 178,9 | 181,9 | 150,5 | 153,2 | 157,2 | 161,8 | 166,3 | 170,5 | 172,8 | |
| 161,1 | 163,9 | 168,7 | 173,5 | 178,1 | 182,4 | 185,4 | 151,6 | 154,1 | 157,8 | 162,4 | 166,9 | 171,1 | 173,3 | |
| 164,9 | 167,7 | 171,9 | 176,2 | 180,5 | 184,4 | 187,3 | 152,7 | 155,1 | 158,7 | 163,1 | 167,3 | 171,2 | 173,5 |
The Fourth Report on the Diagnosis, Evaluation, and Treatment of High Blood Pressure in Children and AdolescentsNational High Blood Pressure Education Program Working Group on High Blood Pressure in Children and Adolescents Pediatrics 2004;114;555-576. (4-й отчет по диагностике, течению, лечению высокого артериального давления у детей и подростков Рабочей Группы Национального института сердца, легких и мозга, информация поступила в 11.2005).
Таблица 33
Распределение АД у мальчиков в зависимости от возраста и перцентиля роста
| Age, y | BP Percentile | SBP, mm Hg | DBP, mm Hg | |||||||||||||
| Percentile of Height | Percentile of Height | |||||||||||||||
| 5th | 10th | 25th | 50th | 75th | 90th | 95th | 5th | 10th | 25th | 50th | 75th | 90th | 95th | |||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
| 50th | ||||||||||||||||
| 90th | ||||||||||||||||
| 95th | ||||||||||||||||
Таблица 34
Распределение АД у мальчиков в зависимости от возраста и перцентиля роста
