Формы поражения (характер нарушения портального кровотока)
СИНДРОМ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ
Учебное пособие для студентов 4 -6 курсов лечебного, педиатрического и
медико –профилактического факультетов по хирургии
Владикавказ
2015г.
УДК616.33-089
Ж 52
Тотиков В.З.,Калицова М.В., Медоев В.В., Тотиков З.В.
Синдром портальной гипертензии : учебное пособие - Северо – Осетинская Государственная Медицинская Академия.- Владикавказ, 2015- 46 с.
Данное учебное пособие посвящено синдрому портальной гипертензии. Авторами представлены современные данные по этиологии, патогенезу, клинике, диагностике, предоперационной и интраоперационной тактике ведения и лечения пациентов с неспецифическим язвенным колитом. Отражены представления о спорных и нерешенных вопросах, касающихся современного состояния данной проблемы.
Учебное пособие предназначено для студентов старших курсов медицинских ВУЗов и факультетов, обучающихся по специальностям «Лечебное дело»( 060101), «Педиатрия»
( 0601003), «Медико-профилактическое дело»( 060104).
УДК616.33-089
Ж 52
Р е ц е н з е н т ы:
Ц.С. Хутиев – доктор медицинских наук, професор кафедры общей хирургии ГБОУ ВПО СОГМА Минздрава РФ
У. С. Беслекоев – доцент, кандидат медицинских наук, заведующий кафедрой общей хирургии ГБОУ ВПО СОГМА Минздрава РФ.
Утверждено и рекомендовано к печати Центральным координационным учебно-методическим советом ГБОУ ВПО Минздрава РФ (протокол №1 от сентября 2015г)
© Северо – Осетинская Государственная Медицинская Академия, 2015
© Тотиков В.З, Медоев В.В. Тотиков В.З.,Калицова М.В., 2015
CОДЕРЖАНИЕ
I. ВВЕДЕНИЕ………………………………………………………...………….5
II. АКТУАЛЬНОСТЬ ТЕМЫ ………………………………………………..……...5
III. ЭТИОЛОГИЯ………………………………………………………..…..…….5
IV. ПАОГЕНЕЗ……………………………………………………..….………….8
V. КЛАССИФИКАЦИЯ ……………………………………………………...…9
VI. КЛИНИЧЕСКАЯ КАРТИНА……………………………………………….10
VII. ОСЛОЖНЕНИЯ …………………………………………………………..…12
VIII. ЛАБОРАТОРНАЯ ДИАГНОСТИКА………………………………………16
IX. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА …………………………...…21
X. ЛЕЧЕНИЕ ……………………………………………………………………23
1. Консервативное лечение ………...………………………………………….23
2. Оперативное лечение ………….………………….………………………...24
ТЕСТОВЫЕ ЗАДАНИЯ …………………………………………………………...40
Ответы на тестовые задания ..………………………….…….……………………44
СИТУАЦИОННЫЕ ЗАДАЧИ …………………………………………………….44
Ответы на ситуационные задачи……………………………………………..……45
РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА …………………………………………….46
Цель занятия:
Научить студентов методам клинических, лабораторных, дополнительных методов исследования больных портальной гипертензией и ее осложнений, обратив внимание на врожденные и приобретенные причины заболевания, выбору лечебной тактике в зависимости от причины заболевания и осложнений.
Студент должен знать:
1. Анатомию портальной системы.
2.Классификацию портальной гипертензии.
3.Клинические проявления над-, внутри-, подпеченочной форм портальной гипертензии.
4.Иметь представление о механизме развития портальной гипертензии и возможных ее осложнениях.
5.Виды осложнений портальной гипертензии и их клинические проявления.
6.Знать методы исследования портальной системы.
7.Знать консервативные и оперативные методы лечения при кровотечении из варикозно расширенных вен пищевода.
8.Показания и технику применения зонда Блекмора.
9.Уметь подготовить зонд обтуратор к применению.
10.Знать хирургические методы лечения портальной гипертензии.
11.Иметь представление о показаниях к пересадке печени.
ВВЕДЕНИЕ
Термином "портальная гипертензия"обозначают патологическое состояние, обусловленное повышением давления в системе воротной вены свыше 200 мм вод. ст., что связано с наличием препятствия кровотоку на разных уровнях абдоминальной венозной системы. Типичными клиническими синдромами нарушенного портального кровотока являются увеличение селезёнки, варикозное расширение вен пищевода и желудка с кровотечением из них, асцит, геморрой. У некоторых больных также выявляют гепатомегалию и расширение подкожных вен живота или всего туловища.
АКТУАЛЬНОСТЬ ТЕМЫ
Портальная гипертензия в связи с ростом заболевании печени в становится актуальной проблемой. В настоящее время количество больных неуклонно растет. Диагностические ошибки при этом заболевании достигает 10-15 %. Больные перенесшие гепатиты основные поставщики портальной гипертензии.
ЭТИОЛОГИЯ
Внутрипечёночная портальная гипертензия — наиболее часто встречающаяся форма гипертензии в системе воротной вены, её основная причина — цирроз печени. К другим (крайне редким) причинам относят злокачественные опухоли и врождённый фиброз печени, альвеококкоз печени, шистозомиаз.
 Рис 1. Спленопортограмма больного с циррозом печени. Спленопортальный ствол проходим, расширенная воротная вена с обедненным внутрипеченочным рисунком "сухое дерево", отмечается ретроградный кровоток по левой желудочной вене.
Рис 1. Спленопортограмма больного с циррозом печени. Спленопортальный ствол проходим, расширенная воротная вена с обедненным внутрипеченочным рисунком "сухое дерево", отмечается ретроградный кровоток по левой желудочной вене.
В происхождении гипертензии при циррозе печени основное значение имеет узловая регенерация, нарушающая дренажную функцию ветвей печёночных вен, что приводит к постсинусоидальной блокаде портального кровотока. В результате замещения паренхимы печени соединительной тканью происходит редукция внутрипечёночных разветвлений воротной вены, что на ангиограммах печени выглядит как "сухое дерево" (рис. 1).
Определённую роль в развитии портальной гипертензии при циррозе играют воротно - печёночные сосудистые анастомозы и новообразованные шунты между ветвями воротной вены и печёночной артерии, приводящие к повышению гидростатического давления в портальном русле. Изучение ангиограмм показало, что при циррозе артериальный печёночный кровоток резко снижен вследствие сужения всего артериального русла печени, тогда как артериальная перфузия селезёнки значительно возрастает (рис. 2). Что направлено на уменьшение гипоксии в печени, но приводит к повышению портального давления.
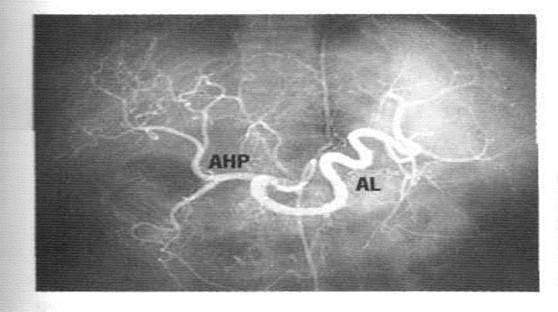
Рис 2. Целиакограмма больного с циррозом печени: селезеночная артерия (AL) расширена в диаметре, извита, собственно печеночная артерия (АНР) сужена, её внутрипечёночные ветви штопорообразно извиты, артериальный рисунок печени обеднен.
Смешанная форма портальной гипертензии предполагает сочетание цирроза печени с тромбозом воротной вены, при этом уменьшение притока портальной крови к цирротически изменённой печени усугубляет течение основного заболевания, способствуя развитию печёночной недостаточности и резистентного асцита.
Внепечёночная портальная гипертензия развивается в результате порока развития или тромбоза воротной вены (рис. 3). Аномалии воротной вены, как правило, проявляются в детском возрасте тем же клиническим синдромом, что и у взрослых. Однако нередко, протекая до какого-то времени бессимптомно, они проявляются уже во взрослом состоянии. Это может быть атрезия, гипоплазия или кавернозная трансформация воротной вены, а иногда и всей портальной системы, при этом шунтирующие портокавальные анастомозы в ряде случаев не выполнимы. Причины — воспалительные и опухолевые заболевания поджелудочной железы, новообразования, гемобластозы, а также тромбофилии.
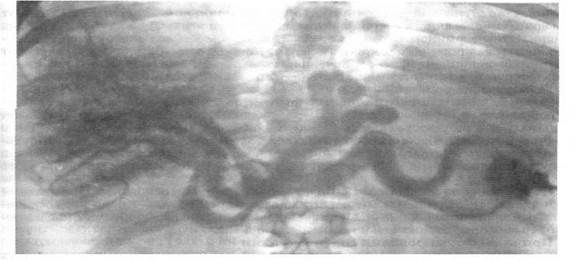
Рис. 3 Спленопортограмма больного с внепечёночной портальной гипертензией: квадрифуркация – порок развития v. portae.
Внешне печень при этой форме гипертензии мало отличается от нормальной, иногда она может быть уменьшена в размерах и более плотная на ощупь. Цирротические изменения в ней не развиваются, и функция практически не нарушается. Длительное существование портальной гипертензии при пороке развития воротной вены приводит к значительному увеличению лимфообразования в органах брюшной полости и нарушению оттока лимфы из них — развивается лимфопортальная гипертензия. Клинически это выражается в увеличении числа и размеров лимфатических узлов в клетчатке брыжейки кишечника и забрюшинного пространства. Иногда лимфатические узлы толстым слоем (1,5-2,0 см) окружают верхнюю брыжеечную и нижнюю полую вены, затрудняя кровоток по системе вены порта, сильно затрудняя их выделение для наложения сосудистого анастомоза.
Сегментарную внепечёночную портальную гипертензию рассматривают как вариант внепечёночной формы. Причиной её, как правило, считают воспалительные заболевания и опухоли поджелудочной железы, а также заболевания системы крови и тромбофилию. Основное отличие от тотальной внепечёночной гипертензии заключается в отсутствии варикозного расширения вен в пищеводе и обнаружение их в проксимальном отделе желудка.
Запечёночную (надпечёночную) форму портальной гипертензии относят к редким заболеваниям, причина которых не всегда ясна. Одна из них - болезнь Киари. Этим термином обозначают симптомокомплекс, возникающий при нарушении оттока крови по печёночным венам. Наиболее частой причиной признают облитерирующий эндофлебит печёночных вен, впервые выделенный в самостоятельную форму венским патологоанатомом Гансом Киари, именем которого и была названа эта болезнь.
Развитие восходящего тромбоза в нижней полой вене с последующей облитерацией устьев печёночных вен трактуют как синдром Бадда-Киари. Он может развиться и в результате порока развития конечного отдела нижней полой вены (мембранозное заращение просвета нижней полой вены) либо её сдавления опухолью или кистой. Исходом длительно существующего синдрома или болезни Киари считают цирроз печени как следствие постоянного застоя крови и гипоксии этого органа.
Наблюдения за женщинами с болезнью Киари дают основание связывать её возникновение с приёмом контрацептивов, а синдрома Бадда-Киари – с воспалительным процессом в малом тазу, а также с криминальными абортами с последующим тромбозом тазовых вен и нижней полой вены.
ПАТОГЕНЕЗ
Основными патогенетическими факторами портальной гипертензии являются следующие:
1. Механическое препятствие оттоку крови.При подпеченочной и постпеченочной портальной гипертензии препятствие току крови обусловлено тромбозом, облитерацией или (давлением извне крупных сосудов (воротной вены, печеночных вен).
Постсинусоидальный внутрипеченочный блок обусловлен облитерацией терминальных ветвей печеночной вены или (давлением их узлами регенерации, центролобулярным образованием фиброзной ткани (например, гиалиновым центральным склерозом при хроническом алкогольном гепатите и т.д.). Нарушение тока крови в печеночных синусоидах обусловлено разрастанием соединительной ткани внутри дольки печени, пролиферацией эндотелиоцитов.
Пресинусоидальный внутрипеченочный блок связан с инфильтрацией и фиброзом в портальных и перипортальных участках.
2. Увеличение кровотока в портальных венах.
Это может быть обусловлено затруднением оттока крови из печени по печеночным венам, наличием артерио-венозных фистул, миелопролиферативными заболеваниями, циррозом печени и т.д.
3. Увеличение резистентности (сопротивления) портальных сосудов.
В портальной венозной системе нет клапанов и любые структурные изменения в ней вызывают повышение давления. У больных циррозом печени сопротивление току крови может увеличиваться в разных отделах внутрипеченочного сосудистого русла.
Увеличение сосудистой резистентности обусловлено наличием узлов регенерации, которые сдавливают печеночные и портальные вены, а также образованием коллагена вокруг синусоидов, терминальных печеночных венул, нарушением архитектоники печени.
4. Образование коллатералей между бассейном воротной вены исистемным кровотоком.
Развитие этих анастомозов является следствием портальной гипертензии.
При предпеченочной портальной гипертензии развиваются порто-портальные анастомозы. Они восстанавливают ток крови из отделов портальной системы, расположенных ниже блока, во внутрипеченочные ветви портальной вены.
При внутрипеченочной и надпеченочной портальной гипертензии развиваются порто-кавальные анастомозы, которые обеспечивают отток крови из системы воротной вены в бассейны верхней и нижней полых вен в обход печени.
Особенно большое значение имеют анастомозы в области кардиального отдела желудка и пищевода, та к как кровотечение из этих вен является тяжелым осложнением портальной гипертензии.
КЛАССИФИКАЦИЯ
По этиологии
• Врождённая (первичная, связанная с аномалиями развития вен):
-атрезия или гипоплазия воротной вены;
-кавернозная дисплазия воротной вены;
-мембранозное заращение конечного отдела нижней полой вены.
• Приобретённая (вторичная):
- цирроз печени;
-тромбоз воротной вены;
-тромбоз селезёночной вены;
-окклюзия печёночных вен;
-сдавление проксимального отдела нижней полой вены;
-тромбоз печёночного сегмента нижней полой вены;
-артериовенозные свищи (селезёночных или брыжеечных сосудов).
Формы поражения (характер нарушения портального кровотока)
• Внутрипечёночная (обусловленная циррозом печени).
• Смешанная (цирроз печени в сочетании с тромбозом воротной вены).
• Внепечёночная (блокада воротной вены и её притоков):
♦ тотальная;
♦ сегментарная.
•Надпечёночная (запечёночная):
♦ болезнь Киари (облитерирующий эндофлебит печёночных вен);
♦ синдром Бадда-Киари (тромбоз нижней полой вены с облитерацией печёночных вен).
•Без блокады кровотока (за счёт гиперволемии портального русла).
КЛИНИЧЕСКАЯ КАРТИНА
Клинические проявления портальной гипертензии довольно типичны, однако выраженность того или иного симптома во многом зависит от причины заболевания. Так, при внутрипечёночной гипертензии клинические проявления в значительной степени определяются тяжестью цирроза печени. В стадии компенсации больные могут не предъявлять жалоб; в стадии суб- и особенно декомпенсации появляются нарастающая слабость, быстрая утомляемость, головная боль, сонливость. Иногда больные отмечают боли в области печени и селезёнки, расстройства пищеварения, метеоризм, отрыжку, потерю аппетита. При циррозе печени с асцитом наступает потеря массы тела, кожа становится сухой с землистым оттенком. Часто на ней обнаруживают сосудистые "паучки" и "звёздочки", что свидетельствует о тяжёлом поражении печени.
Основные жалобы: увеличение живота (за счёт асцита), периодически возникающие кровотечения в желудочно-кишечный такт, сопровождаемые рвотой алой кровью, сгустками крови и чёрным зловонным стулом, признаки геморроя.
У большинства больных с внутрипечёночной портальной гипертензией печень уменьшена в размерах, что чаще отмечают после перенесённого вирусного гепатита. Нередко наблюдают гипертрофию только левой доли печени, иногда занимающей всю эпигастральную область. При пальпации печень плотная, край её заострён. Гепатомегалию, как правило, отмечают при алкогольном и билиарном циррозе.
Спленомегалия — обязательный симптом портальной гипертензии, нижний край селезёнки, как правило, выступает из-под рёберной дуги на 4-5 см, сам орган тугоэластической консистенции, его обычная пальпация болей не вызывает. Иногда спленомегалия сопровождается острыми или тупыми болями в области левой половины грудной клетки и подреберье, что трактуют как следствие периспленита или возможного инфаркта селезёнки. Подтверждением последнего служит появление реактивного плеврита слева. Спленомегалия у больных циррозом печени нередко сопровождается выраженной тромбоцитопенией с геморрагическим синдромом в виде носовых, дешевых, маточных кровотечений, кровоподтёков на коже, появляющихся после незначительных травм (гиперспленизм).
Асцит развивается на поздних стадиях заболевания и считается признаком декомпенсации патологического процесса в печени. Сначала он транзиторный, легко поддаётся медикаментозному лечению и не вызывает серьёзных страданий.
В последующем асцит становится резистентным к консервативной терапии. чтотребует всё более частых лапароцентезов, приводящих к быстрому истощению больных, развитию асцит-перитонита и летальному исходу.
Следует заметить, что асцит может появиться и у больных циррозом печени в стадии компенсации или тотальной внепечёночной портальной гипертензии (первичной или вторичной) в результате массивного кровотечения из варикозных венпищевода и желудка. Однако после адекватной терапии он исчезает полностью.
Кровотечения из варикозных вен пищевода и желудка у больных циррозом печени бывают обильными, сопровождаются рвотой, алой кровью и сгустками крови, а также меленой. Они склонны к рецидивам и чаще считаются основной причиной смерти таких больных. Как правило, кровотечения приводят к значительному ухудшению функции печени. При этом больной из стадии компенсации может перейти в стадию суб- или декомпенсации, что может сопровождаться нарастающей желтухой, асцитом, прогрессирующей энцефалопатией. При соответствующем лечении возможен регресс симптомов и возврат в стадию компенсации. Присоединение к циррозу печени тромбоза воротной вены часто приводит квозникновению "упорного" асцита, без всякой провокации его кровотечением из варикозных вен пищевода и желудка.
Гепатопорталъная энцефалопатия у больных циррозом печени, возникающая после кровотечения, связана с всасыванием большого количества токсических продуктов из кишечника, нарушением детоксикационной функции печени, что обусловлено печёночной недостаточностью, а также шунтированием части портальной крови, минуя гепатоциты. По клиническим критериям выделяют четыре степени тяжести острой энцефалопатии:
I степень - сонливость, умеренно выраженные эмоциональные нарушения и "флеппинг"-симптом (тремор пальцев и кистей) при сохранении ориентировки в месте и времени;
II степень - дезориентировка в месте и времени при возможности вербально го контакта с больным;
III степень - вербальный контакт невозможен, но сохранена адекватная
защитная реакция на болевое раздражение;
IV степень - реакция на боль отсутствует или имеет неадекватный характер в виде судорог.
Иногда при циррозе печени отмечают выраженное расширение подкожных вен в области пупка, что свидетельствует о незаращении и функционировании пупочной вены (синдром Крювелье-Баумгартена).
Поскольку наиболее частой причиной портальной гипертензии служит цирроз печени, важно оценить компенсаторные возможности этого органа, что поможет выбрать приемлемый (с точки зрения состояния пациента) вариант лечебных мероприятий. Общепризнанной и наиболее удобной с практической точки зрения считают классификацию цирроза печени по Чайлду-Пью, позволяющую разделить больных на три функциональных класса:
• класс "А" (цирроз печени в стадии функциональной компенсации) - подразумевает набор 5-7 баллов;
• класс "В" (субкомпенсированная стадия) - 8-10 баллов;
• класс "С" (декомпенсированная стадия) - более 10 баллов.
Подсчёт баллов осуществляют согласно табл. 1.
| Критерии оценки | Количество баллов | ||
| Асцит | Отсутствует | Небольшой | Большой |
| Степень энцефалопатии | Нет | 1-2 | 3-4 |
| Билирубин (моль/л) | <34 | 34-51 | >51 |
| Альбумин (г/л) | >35 | 28-35 | <28 |
| Протромбиновый индекс (%) | >70 | 50-70 | <50 |
При функциональных классах цирроза печени "А" и "В" возможно проведение хирургического вмешательства, при декомпенсированном циррозе печени (класс "С") риск операции предельно высок, при возникновении кровотечений из варикозно расширенных вен пищевода и желудка преимущество следует отдавать консервативным или "малоинвазивным" методам лечения.
Осложнения
Основными осложнениями портальной гипертензии, требующими хирургического вмешательства, являются кровотечения из варикозно расширенных вен пищевода, асцит и спленомегалия.
Механизмы развития варикозной трансформации вен пищевода и желудка.Вусловиях затруднения оттока по воротной вене формируются четыре основные группы портокавальных анастомозов: гастроэзофагеальные и забрюшинные, анастомозы между левой ветвью воротной вены и сосудами передней брюшной стенки, а также между прямокишечным сплетением и нижней полой веной. Для клиницистов наиболее важен гастроэзофагальный коллатеральный путь, предопределяющий основное направление хирургического лечения портальной гипертензии.
Как известно, отток крови из вен пищевода осуществляется двумя путями. Ангиографические исследования портальной системы доказывают этот факт. Повышенное портальное давление передаётся на функционирующие гастроэзофагеальные коллатерали, вызывая их дилатацию. Сначала вена равномерно стойко расширяется, удлиняется, что и обусловливает её извитость. Это процесс формирования флебэктазии. Варикозное расширение вен — дальнейшее развитие флебэктазии, при этом расширение становится неравномерным с узловым мешковидным выпячиваниями стенок. Отток крови из варикозно расширенных вен осуществляется в основном в непарную и полунепарную вены через венозные коммуниканты, перфорирующие мышечный слой пищевода. Однако, необходимо, что у 7-8% больных не заложены анастомозы между системой вены порта и парными и непарными венами. Поэтому у этих больных варикозно расширенных вен не происходит. Полагают, что именно в зоне коммуникантов кровоток из вен пищевода встречает препятствие, механизм которого, скорее всего, заключается в недостаточности пропускной способности этих вен. Возникает застой крови с последующим варикозным расширением вен пищевода и желудка. По мере развития заболевания и формирования коллатерального кровообращения может появиться гипертензия в системе непарной вены и выраженный венозный застой, захватывающий уже не только нижнегрудной, но и грудной отдел пищевода.Варикозному расширению вен пищевода во многом способствует их окружение рыхлым подслизистым слоем, который не может быть препятствием для их эктазии и последующей варикозной трансформации. Патологические изменения в структуре варикозных вен пищевода характеризуются активной пролиферацией соединительнотканных элементов в интиме сосуда и его мышечном слое, явлениями тромбофлебита и склероза, воспалительными изменениями в параваскулярной клетчатке.
Механизм формирования варикозного расширения вен проксимального отдела желудка при сегментарной внепечёночной гипертензии заключается в следующем. При нарушении оттока по селезёночной вене её функцию начинают выполнять короткие вены желудочно-селезёночной связки, значительно расширяющиеся (иногда до 10-11 мм) за счёт переполнения из-за избыточного притока к ним крови и возникшего сопротивления на пути тока крови к подслизистым венам желудка. Переток между указанными двумя венозными зонами (селезёнка-желудок) осуществляется в области большой кривизны через мышечный слой стенки желудка, считающийся препятствием для их расширения и пропускной способности. Пройдя этот барьер, кровь устремляется по подслизистым сосудам в направлении малой кривизны желудка, где встречает второй барьер в виде мышечного слоя малой кривизны желудка (рис. 7).

Рис.7 Схема формирования варикозно-расширенных вен желудка при сегментарной гипертензии: 1-слизистая оболочка желудка; 2-подслизистые варикозные вены; 3-мышечный слой стенки желудка; 4-подсерозные расщиренные вены желудочной стенки;5-серозная оболочка желудка. Стрелками обозначены препятствия току крови от селезенки.
Именно это обстоятельство лежит в основе варикозного расширения подслизистых вен проксимального отдела желудка, которые в свою очередь анастомозируют с подсерозными венами желудочной стенки. Они покрыты только серозной оболочкой желудка, легко расширяются, приобретая извилистость, придающую стенке желудка в его проксимальном отделе волнистый вид. Расширение вен пищевода при сегментарной портальной гипертензии не возникает, поскольку давления в венах желудочной стенки недостаточно для возникновения ретроградного кровотока в сторону пищевода при нормальном давлении в воротной вене (туда впадает левая желудочная вена, дренирующая этот отдел желудка).
Варикозная трансформация геморроидальных вен при портальной гипертензии — следствие образовавшихся портокавальных анастомозов. Большое значение имеет несостоятельность коммуникантных вен, проходящих через мышечную стенку прямой кишки и связывающих портальную и кавальную системы в этой зоне. При отсутствии анастомозов между верхней, средней и нижней геморроидальными венами гипертензия протекает без расширения вен прямой кишки.
При надпечёночной (запечёночной) форме портальной гипертензии в коллатеральном кровотоке гораздо большее участие принимают вены брюшной стенки, и в частности пупочная вена, образуя мощное венозное сплетение "caput medusum". Гастроэзофагеальный коллатеральный кровоток у этих больных, как правило, выражен в меньшей степени.
В патогенезе пищеводно-желудочных кровотеченийпри портальной гипертензии основную роль отводят повышению портального давления, что обусловливает развитие варикозного расширения вен пищевода и желудка. Риск возникновения кровотечения зависит от степени варикозной венозной трансформации: чем больше она выражена, тем чаще возникают кровотечения. В то же время даже значительное повышение портального давления не может вызвать перфорацию вены и кровотечение. Разрыву венозной стенки предшествуют трофические расстройства слизистой оболочки, покрывающей вены, в результате образуются эрозии и обнажается участок оголённой стенки варикозной вены. Это подтверждают прижизненные и посмертные морфологические исследования стенки пищевода и желудка.
Затруднение оттока крови из пищевода при портальной гипертензии отражается на его тонусе, нарушается моторика органа и его дилатация, что приводит к гипокинезии пищевода и ещё большему затруднению оттока крови из варикозных вен, что усугубляет течение эрозивного процесса в слизистой оболочке и способствует перфорации венозной стенки. Начавшееся кровотечение усиливает трофические расстройства в слизистой оболочке пищевода и желудка, что в свою очередь приводит к образованию новых эрозий и повторному кровотечению при колебаниях портального давления.
Пусковым механизмом разрыва варикозно изменённой венозной стенки служит портальный гипертонический криз. Его причины — увеличение артериального и портального притока крови к желудку и пищеводу после обильного приёма пищи; физические нагрузки, контрастное исследование портальной системы, резкие колебания атмосферного давления. Механическое повреждение также может быть причиной ЖКК, которое возникает после глотка плохо прожёванной плотной пищи или при рвотных движениях больного во время исследования пищевода, что особенно опасно у эмоционально лабильных пациентов. В последние годы большое значение в патогенезе пищеводно-желудочных кровотечений у больных портальной гипертензией придают так называемой гастропатии. При гистологическом исследовании биоптатов слизистой оболочки желудка у больных с тяжёлой формой гастропатии отмечено значительное увеличение числа подслизистых артериовенозных анастомозов под мышечной пластинкой слизистой, дилатированных прекапилляров, капилляров и вен. Отмечают утолщение стенок артериол и подслизистый отёк. Исследование ультраструктуры выявляет экстравазацию эритроцитов через дефекты эндотелия и интерпозицию эритроцитов в межэпителиальных пространствах. Данные признаки значительно отличаются от изменений при гастрите. Кровотечение при гипертензионной портальной гастропатии — серьёзное осложнение, протекающее скрытно, иногда оно
может быть массивным, угрожающим жизни больного. Гастропатия чаще всего развивается у пациентов с варикозными венами. Следует заметить, что гастропатия, ассоциированная с портальной гипертензией — динамическое состояние. Со временем она может появляться заново, уменьшаться и даже полностью исчезнуть, что констатирует эндоскопическое исследование.
