Измерение пульса и артериального давления
Пульс исследуют двумя пальцами на лучевой, височной или сонной артериях (рис. 46). У детей до 1 года пульс обычно определяют на височной артерии, а у детей старше 1,5 лет - как правило, на лучевой артерии. Пульс определяют в покое (можно во время сна), подсчет ударов должен проводиться в течение минуты. Если пульсовые толчки следуют один за другим через одинаковые промежутки времени, то такой пульс называется ритмичным. При неодинаковых промежутках времени между ударами говорят о неправильном ритме, или аритмии. В случае обнаружения аритмии необходимо сообщить об этом врачу. Данные о пульсе отмечают в температурном листе.
Для мониторирования пульса в условиях палаты интенсивного наблюдения или амбулаторных условиях в настоящее время широко используются специальные датчики - пульсоксиметры (Nonin и др.), позволяющие измерять частоту сердечных сокращений и насыщение периферической крови кислорода в диапазонах от 18 до 300 уд/мин и от 0 до 100% соответственно. Используют гибкие многоразовые датчики,
1 Количество мочи, выводимой из организма за определенной промежуток времени.
 Рис. 46.Определение пульса:
Рис. 46.Определение пульса:
а - на лучевой артерии; б - на височной артерии; в - на сонной артерии
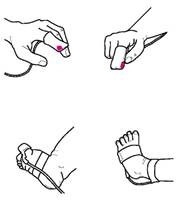 Рис. 47.Варианты датчиков для пульсоксиметрии
Рис. 47.Варианты датчиков для пульсоксиметрии
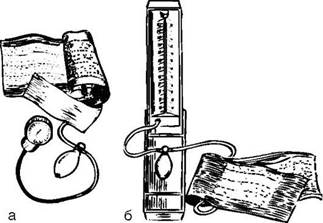
хотя существуют и датчики одно - кратного применения. Датчик ребенку надевают на палец руки или на большой палец стопы, а у новорожденных - на стопу (рис. 47). Для обеспечения комфорта при проведении пульсоксиметрии предусмотрено применение специальных пружин датчиков клипсовой конструкции, особых гидрогелевых материалов липких пластырей для фиксации датчиков, не вызывающих опрелости кожи и компрессии мягких тканей, системы тревожного сигнала. Сохранение измеренных значений осуществляется в памяти прибора. Артериальное давление измеряют с помощью аппаратов с пружинными манометрами - тонометров и ртутных сфигмоманометров
Рива-Роччи (рис. 48). Различают систолическое (максимальное) и диастолическое (минимальное) артериальное давление, т.е. давление крови на стенки сосудов во время систолы и диастолы. Нормальные величины артериального давления колеблются в зависимости от возраста детей, времени суток, состояния нервной системы и пр.
Для ориентировочного подсчета артериального давления (в миллиметрах ртутного столба) у детей старше 1 года можно воспользоваться следующими формулами:
- систолическое = 90 + 2 п;
- диастолическое = 60 + п, где п - возраст в годах.
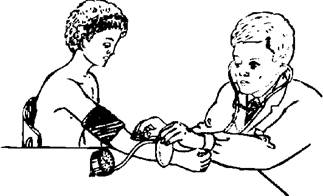
Измерять артериальное давление можно в положении больного сидя или лежа после 5-10 мин отдыха. На обнаженное плечо выше локтевого сгиба плотно накладывают манжетку. Над местом пульсации локтевой артерии в области локтевого сгиба прикладывают фонендоскоп. Постепенно нагнетают баллоном воздух в манжетку, фиксируя момент, когда исчезнет звук пульсации крови в сосуде. После этого делают еще несколько нагнетательных движений. Затем следует постепенно снижать давление в манжетке, приоткрыв вентиль баллона. В момент появления звуковых ударов регистрируют показатель манометра. Первый короткий, но довольно громкий звуковой удар соответствует величине систолического давления. При дальнейшем снижении давления в манжетке тоны постепенно ослабевают. Регистрируют также момент исчезновения звуковых ударов, характеризующий диастолическое давление.
Оказание неотложной помощи.При заболеваниях сердечно-сосудистой системы у детей может довольно быстро развиться сердечная недостаточность с возникновением венозного застоя. У больного появляются сердцебиение, одышка, которые требуют оказания помощи.
При одышке больному помогают принять удобное сидячее положение, благодаря чему облегчается дыхание. Для этого под спину подкладывают несколько подушек или приподнимают головную часть функциональной кровати. Ребенку с одышкой обеспечивают максимальный приток свежего воздуха либо дают кислород, одновременно освобождают его от стесняющей одежды, тяжелого одеяла.
Появление острых сердечно-сосудистых нарушений требует оказания неотложной помощи.
Обморок - остро возникающая недостаточность кровоснабжения головного мозга, выражается внезапной кратковременной потерей сознания. До прихода врача ребенка укладывают горизонтально или с
 в
в
Рис. 48.Измерение артериального давления:
а - тонометр; б - ртутный сфигмоманометр; в - правильное наложение манжетки
несколько опущенным головным концом. Обеспечивают свободное дыхание: расстегивают воротник, пояс, расслабляют одежду. Широко открывают окна и двери для доступа свежего воздуха. Лицо и грудь опрыскивают холодной водой. Дают вдохнуть нашатырный спирт, для чего смоченную вату подносят к наружным носовым ходам. Тело энергично растирают, затем согревают грелками, нижнюю половину туловища и нижние конечности укутывают теплым одеялом. При отсутствии эффекта вводят лекарственные средства (подкожно кофеин, кордиамин). Если эти мероприятия малоэффективны, то начинают ИВЛ.
При коллапсе, развивающемся вследствие острой сосудистой недостаточности и сопровождающемся быстрым падением артериального давления с нарушением кровоснабжения прежде всего мозга и сердца, состояние больного внезапно ухудшается, появляются слабость, бледность, похолодание конечностей, озноб, нитевидный пульс, поте-
ря сознания. Без оказания экстренной медицинской помощи больной может умереть. До прихода врача ребенка укладывают в горизонтальное положение, приподняв нижний конец тела, тепло укутывают, согревают грелками. Важно через каждые 30-60 мин подкожно вводить кофеин, поэтому срочно готовят набор для инъекций, систему для внутривенного вливания (может возникнуть необходимость введения, помимо кофеина, и других лекарственных средств).
Боль в области сердца редко отмечается у детей. Она может быть проявлением недостаточности кровоснабжения миокарда. Учитывая, что в генезе болей в области сердца существенная роль принадлежит психическому перенапряжению и расстройствам нервной регуляции, основные мероприятия направлены на создание условий комфорта. С этой же целью используют настои валерианы, пустырника, капли валокордина или валосердина (количество капель соответствует годам жизни) и др.
Спазм венечных артерий как причина болей в области сердца у детей бывает исключительно редко. Для исключения данной патологии ребенку дают под язык нитроглицерин. На область сердца ставят горчичники, к ногам и рукам прикладывают грелки. С момента появления жалоб на боли в области сердца срочно приглашают врача.
Пароксизмальная тахикардия - аритмия в виде внезапно начинающихся и также внезапно прекращающихся приступов тахикардии. Неотложная помощь показана в связи с возникающим внезапно расстройством функции миокарда: ребенок ощущает сильные и частые сердечные толчки, испытывает страх, сдавление в груди, боли в подложечной области. Частота сердечных сокращений в 2-3 раза превышает норму и может достигать 180-200 в минуту. Для снятия приступа используют приемы, вызывающие раздражение блуждающего нерва: надавливание на глазные яблоки, область сонной артерии, брюшную аорту, искусственное вызывание рвоты. Срочно сообщают врачу и готовят все необходимое для внутривенного введения лекарственных средств.
Остановка сердца возможна при некупирующемся приступе пароксизмальной тахикардии. В этом случае больному немедленно проводят ИВЛ, начинают закрытый массаж сердца. В это же время готовят аппаратуру и лекарственные средства (адреналин) для восстановления и стимуляции сердечной деятельности.
Техника непрямого (наружного) массажа сердца. Ребенка укладывают на стол или кровать с деревянным щитом. Врач или медицинская
сестра становится сбоку от ребенка и одну руку ладонью кладет на нижнюю треть грудины, ладонной поверхностью другой руки надавливает на грудину с такой силой, чтобы она прогибалась по направлению к позвоночнику на 3-4 см (рис. 49). Сердце сдавливается между грудиной и позвоночником, при этом кровь поступает из сердца в сосуды - аорту и легочную артерию. У детей старшего возраста частота надавливаний на грудную клетку должна составлять не менее 70 в минуту, у новорожденных - 100-200. У новорожденных массаж сердца проводится двумя большими пальцами обеих рук или одной рукой, когда давление осуществляется указательным и средним пальцами. Ритмическое сдавливание грудной клетки у новорожденных и детей грудного возраста должно приводить к смещению грудины не менее чем на 1-2 см.
 Рис. 49.Проведение непрямого массажа сердца новорожденному (а, б) и ребенку старшего возраста (в)
Рис. 49.Проведение непрямого массажа сердца новорожденному (а, б) и ребенку старшего возраста (в)
Об эффективности непрямого массажа сердца свидетельствуют появление пульса на сонных, бедренных и лучевых артериях, повышение артериального давления, восстановление самостоятельного дыхания, появление розовой окраски кожных покровов и видимых слизистых оболочек.
Одновременно с этим проводится ИВЛ.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Назовите правила санитарно-гигиенического режима детей с заболеваниями сердечно-сосудистой системы.
2. Какие лечебно-охранительные режимы назначают детям с сердечно-сосудистыми заболеваниями?
3. Какие меры необходимо принять для оказания помощи ребенку с одышкой и сердцебиением?
4. В чем заключается помощь больному в состоянии обморока?
5. Какие мероприятия помогают вывести ребенка из коллапса?
6. В чем заключается доврачебная помощь ребенку с болями в области сердца?
7. Какая неотложная доврачебная помощь оказывается при пароксизмальной тахикардии?
8. Какие мероприятия необходимо проводить при остановке сердца?
9. В чем заключается техника непрямого массажа сердца?
