Искусственная вентиляция легких (ИВЛ)
ИВЛ проводится либо с помощью метода «рот – в рот», либо «рот - в нос», на пример, при переломе челюсти (рис. 3).
В связи с опасностью инфицирования реаниматора при контакте со слизистой оболочкой рта и носа, а также для повышения эффективности ИВЛ, используют ряд приспособлений (рис. 3):
• пероральный воздуховод,
• трансназальный воздуховод,
• фаринго-трахеальный воздуховод,
• двухпросветный пишеводнотрахеальный воздуховод (комби- тьюб),
• ларингеальная маска.

Рис. 3.
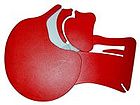 | 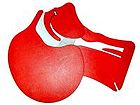 |
| закрытые дыхательные пути | открытые дыхательные пути |
| Дыхательные пути на срезе головы. Слева до, справа после запрокидывания головы. |
Алгоритм базовых реанимационных мероприятий
1. Убедиться в безопасности для себя, пострадавшего и окружающих; устранить возможные риски.
2. Проверить реакцию пострадавшего: аккуратно встряхнуть его за плечи и громко спросить “Что с Вами?”. Не следует тратить время на проверку пульса на сонной (или другой) артерии – это недостоверный метод (Рис 5).
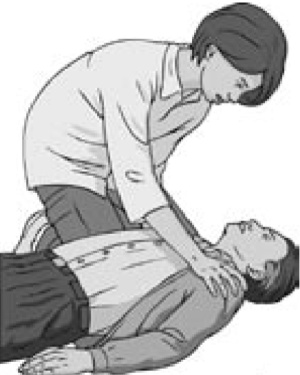
Рис. 5.
3. Принять решение:
• если пострадавший реагирует – оставить его в том же положении, попытаться выяснить причины происходящего и позвать на помощь, регулярно оценивать состояние пострадавшего;
• если пострадавший не реагирует – громко позвать на помощь (Рис. 6), повернуть на спину и открыть дыхательные пути путем запрокидывания головы и подтягивания подбородка – рукой нужно надавить на лоб, а другой рукой подтянуть подбородок (Рис. 7). Альтернативный способ – запрокидывание головы путем подведения одной руки под шею больного, а другой – на лоб пострадавшего (Рис. 8).
Рис. 6.
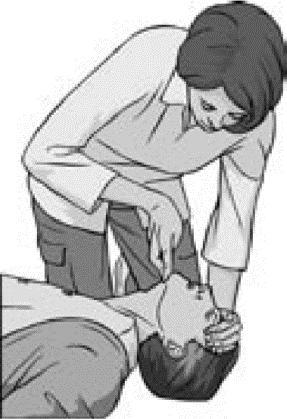
Рис. 7.
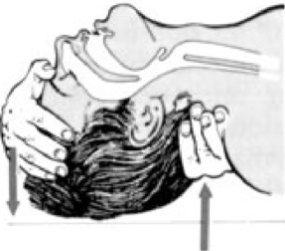
Рис. 8.
4. Поддерживая дыхательные пути открытыми необходимо увидеть, услышать и почувствовать дыхание, наблюдая за движениями грудной клетки, прислушиваясь к шуму дыхания и ощущая движение воздуха на своей щеке. Исследование продолжать не более 10 сек. (Рис. 9)
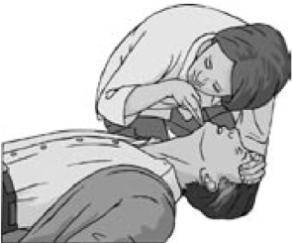
Рис. 9.
Принять решение: дыхание нормальное, ненормальное или отсутствует. Необходимо помнить о том, что у 40% пострадавших в первые минуты после остановки кровообращения может развиваться агональное дыхание (редкие, короткие, глубокие судорожные дыхательные движения) или другие патологические типы дыхания. Агональное дыхание может возникнуть во время проведения компрессий грудной клетки как признак улучшения первфузии головного мозга, но не признак спонтанного восстановления кровообращения. Если возникают сомнения в характере дыхания – вести себя так, как будто дыхание патологическое. Таким образом, отсутствие сознания и дыхания (или патологическое дыхание) – признаки остановки кровообращения и показания к началу СЛР.
5. Принять решение:
а. если пострадавший дышит нормально – поместить его в боковое стабильное положение (см. ниже), вызвать скорую помощь, регулярно оценивать состояние и наличие нормального дыхания;
b. если у пострадавшего патологический тип дыхания или оно отсутствует – попросить окружающих вызвать помощь и принести автоматический наружный дефибриллятор (или сделать это самостоятельно по мобильному телефону). Вы можете покинуть пострадавшего для доставки автоматического наружного дефибриллятора только в том случае, если он в шаговой доступности. Начать компрессии грудной клетки:
• встать на колени сбоку от пострадавшего;
• расположить основание одной ладони на центре грудной клетки пострадавшего (т.е. на нижнюю половину грудины);
• расположить основание другой ладони поверх первой ладони (Рис. 10);
• сомкнуть пальцы рук в замок и удостовериться, что вы не оказываете давление на ребра; выгнуть руки в локтевых суставах; не оказывать давление на верхнюю часть живота или нижнюю часть грудины;
• расположить корпус тела вертикально над грудной клеткой пострадавшего и надавить на глубину как минимум на 5 см, но не более 6 см (Рис. 11, 111);
• обеспечивать полную декомпрессию грудной клетки без потери контакта рук с грудиной после каждой компрессии;
• продолжать компрессии грудной клетки с частотой от 100 до 120/мин;
• компрессии и декомпрессии грудной клетки должны занимать равное время;
• компрессии грудной клетки следует проводить только на жесткой поверхности. Необходимо выполнять декомпрессию противопролежневых матрасов перед началом СЛР, используя специальный экстренный клапан;
• при выполнении БРМ в ограниченных по площади пространствах, компрессии возможно выполнять через голову пострадавшего или, при наличии двух спасателей, стоя над пострадавшим с расставленными ногами.
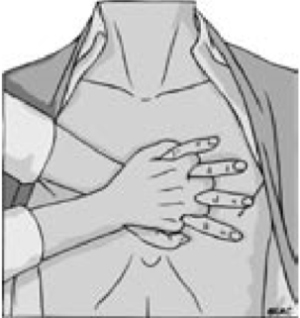
Рис. 10.
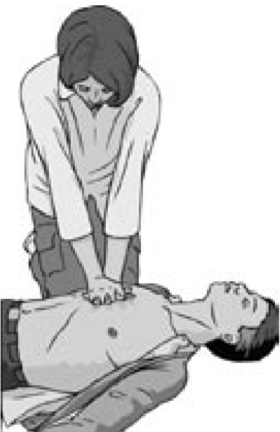
Рис. 111.
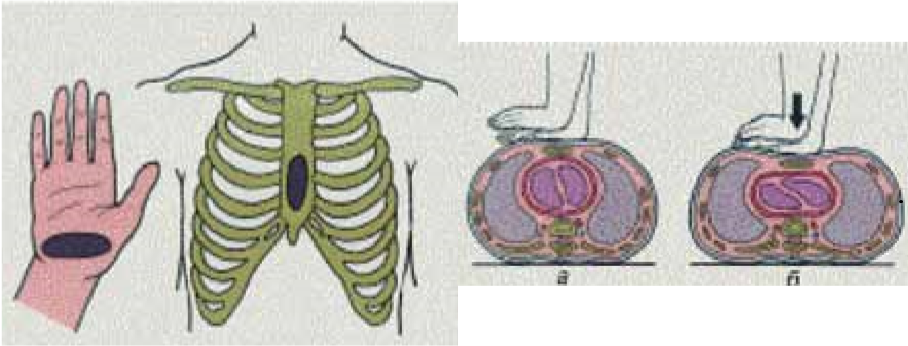
Рис. 12.
6. Компрессии грудной клетки необходимо сочетать с искусственными вдохами (“изо рта в рот”, “изо рта в нос”, “изо рта в трахеостому”) (Рис. 12):
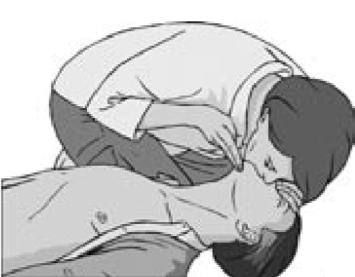
Рис. 12.
• после 30 компрессий открыть дыхательные пути, как было описано выше;
• зажать крылья носа большим и указательным пальцами руки, расположенной на лбу;
• открыть рот, подтягивая подбородок;
• сделать нормальный вдох и плотно охватить своими губами рот пострадавшего;
• произвести равномерный вдох в течение 1 сек, наблюдая при этом за подъемом грудной клетки, что соответствует дыхательному объему около 500 - 600 мл (признак эффективного вдоха); избегать форсированных вдохов;
• поддерживая дыхательные пути открытыми, приподнять свою голову и наблюдать за тем, как грудная клетка опускается на выдохе;
• Принять решение: если первый искусственный вдох оказался неэффективным, перед следующим вдохом необходимо удалить инородные тела изо рта пострадавшего, проверить адекватность открывания дыхательных путей. Не следует делать более 2-х попыток искусственных вдохов;
• сделать еще один искусственный вдох. Всего необходимо сделать 2 искусственных вдоха, которые должны занять не более 5 сек. Следует избегать гипервентиляции, которая ухудшает венозный возврат к сердцу.
• возможная альтернатива проведения БРМ для лиц без медицинского образования – выполнение только непрерывных, качественных компрессий грудной клетки с частотой 100-120/мин. Тем не менее, полноценные БРМ (компрессии+дыхание) предпочтительны. БРМ без искусственного дыхания неприемлемы при гипоксической ОК (утопление, обструкция дыхательных путей инородным телом и др.)
7. После этого сделать 30 компрессий грудной клет- ки и далее продолжать СЛР в соотношении ком- прессии: вентиляции 30:2. Компрессии грудной клетки должны выполняться с минимальными перерывами.
8. Реанимационные мероприятия прекращают только при признании их абсолютно бесперспективными или констатации биологической смерти, а именно:
a. при констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни;
b. при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций в течение 30 мин.
9. Реанимационные мероприятия не проводятся:
a. при наличии признаков биологической смерти;
b. при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний.
СЛР двумя спасателями: один спасатель выполняет компрессии грудной клетки, другой – искусственную вентиляцию. Спасатель, выполняющий компрессии грудной клетки, громко считает количество компрессий и отдает команду второму спасателю на выполнение 2-х вдохов. Спасатели меняются местами каждые 2 мин (Рис. 13).
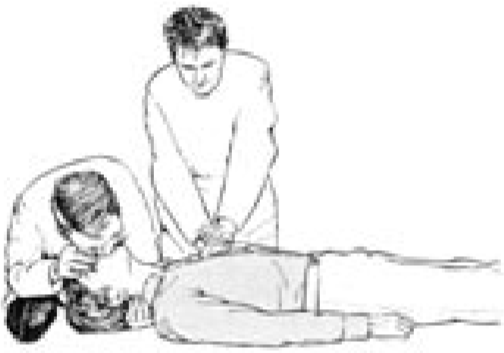
Рис. 13.
