Форма сопроводительного документа к пробам крови, направляемым для исследования на бруцеллез 3 страница
Клинические признаки.Инкубационный период 5-30 дней. Болезнь протекает молниеносно, остро, подостро и хронически. При остром течении повышается температура до 41-42 °С, выражены слабость, потеря аппетита, шаткая походка, беспокойство, учащение дыхания, расстройство нервной системы. Животное падает, запрокидывает голову, вытягивает конечности, скрежещет зубами. Отмечают движения по кругу, приступы буйства, судороги, галопирующие движения, часто выпадение языка. Болезнь продолжается 2-6 дней. Наибольшая летальность наблюдается у коз и овец (до 90%), несколько меньше — у крупного рогатого скота (до 60%).
Патологоанатомические изменения.На вскрытии обнаруживают значительное количество серозного экссудата в сердечной сорочке, грудной и брюшной полостях. Устанавливают перитонит и застойные явления в печени. Лимфатические узлы увеличены.
Диагнозставят на основании эпизоотологических, клинических, патологоанатомических данных и результатов лабораторных исследований. Микроскопией мазков из мозга и соскобов с эндотелия крупных сосудов, а также заражением куриных эмбрионов выявляют возбудителя болезни.
Прогноз в большинстве случаев неблагоприятный, особенно у коз и овец.
Дифференциальный диагноз. Болезнь дифференцируют от сибирской язвы, катаральной лихорадки овец, чумы рогатого скота, столбняка, энтеротоксемии.
Лечение.При подостром течении применяют сульфаниламидные препараты (сульфадимезин) и антибиотики (хлортетрациклин и окситетрациклин).
Профилактика и меры борьбы.Средства специфической профилактики не разработаны. Предупреждают болезнь уничтожением иксодовых клещей и предохранением здоровых животных от их нападения. Больных животных убивают. Особое внимание следует уделять контролю за животными, ввозимыми из стран Африки.
Контрольные вопросы. 1. Что собой представляют возбудители риккетсиозов? Какие болезни животных вызывают риккетсии? 2. Каковы эпизоотологические особенности Ку-лихорадки?
Инфекционный кератоконъюнктивит (Keratokonjunctivitis infectiosa) — острая инфекционная болезнь животных, характеризующаяся поражением глаз с развитием конъюнктивита и кератита.
Распространенность.Болезнь регистрируют во многих странах всех континентов и в некоторых областях нашей страны.
Возбудитель окончательно не установлен. Ряд авторов считают возбудителем микроорганизмы из группы риккетсии, другие исследователи — микроорганизмы из группы хламидий. Есть мнения о вирусной природе болезни (герпесвирусы).
Эпизоотологические данные.Восприимчивы крупный рогатый скот, овцы, козы, верблюды, свиньи и птицы. Источник инфекции — больные животные, выделяющие возбудителя с конъюнктивальным секретом и носовой слизью. Животные заражаются при совместном содержании с больными на пастбищах, кормовых площадках, в помещениях. Болезнь возникает в любое время года, но чаще — летом. Насекомые — механические переносчики возбудителя.
Клинические признаки.Инкубационный период 10-12 дней. У животных отмечают поражение одного или обоих глаз. Веки пораженного глаза опухают, возникают сильная светобоязнь и истечение из глаз. Воспаление может распространиться на роговицу, развивается кератит. Болезнь продолжается 8-10 дней ив большинстве случаев заканчивается выздоровлением животного.
Диагнозставят на основании клинико-эпизоотологических данных и результатов микроскопического исследования мазков-соскобов с поверхности пораженной конъюнктивы.
Дифференциальный диагноз. Необходимо исключить телязиоз, травматические повреждения и конъюнктивиты, вызванные попаданием пыли и т.п. При телязиозе под третьим веком обнаруживают живые подвижные телязии. Конъюнктивиты незаразного характера отмечают у отдельных животных, они не имеют тенденции к распространению.
Лечение.Применяют сульфаниламиды и антибиотики. Эффективны синтомицин в порошке или сухая смесь из равных частей пенициллина и синтомицина. Порошок вдувают в глаз вначале через день, а затем через 3 дня по 3-4 раза в день. Применяют также мази с антибиотиками.
Иммунитет.У переболевших животных сохраняется невосприимчивость к болезни в течение года.
Профилактика и меры борьбы.Вновь поступающих в хозяйство животных карантинируют и подвергают клиническому осмотру. Выявленных больных немедленно изолируют и лечат. В помещении проводят механическую очистку и дезинфекцию. Борются с мухами.
Контрольные вопросы. 1. Каковы признаки болезни у животных? 2. Каковы методы лечения больных животных и меры профилактики?
Везикулярный стоматит(Stomatitis vesicularis) — острая инфекционная болезнь животных, характеризующаяся лихорадкой, образованием папул и везикул на слизистой оболочке ротовой полости, языке, коже сосков вымени, венчика и межкопытной щели.
Распространенность.Болезнь регистрируют в Америке. Отдельные вспышки отмечали в некоторых странах Африки, Азии и Европы.
Возбудитель — РНК-содержащий вирус семейства рабдовирусов. Размер вириона 65×175 нм. Известно два антигенных типа вирусов: Нью-Джерси и Индиана. Размножаются в культуре клеток куриных эмбрионов и почек животных. Вирус устойчив при рН от 4 до 11,5. Выживает в 0,5%-ном растворе фенола 23 дня, а в 3%-ном растворе щелочи — 15 мин. В садовой почве при 4-6 °С активен в течение 1 мес. На объектах внешней среды (корытах, кормушках и т.п.), инфицированных слюной больных животных, вирус сохраняется 3-4 сут; в замороженном состоянии — более года. Инактивируется 1%-ным раствором формалина, 1%-ным раствором крезола. При 100 °С погибает моментально, быстро инактивируется солнечным светом.
Эпизоотологические данные.Восприимчивы лошади, мулы, крупный рогатый скот, свиньи и некоторые виды диких животных (олени, косули, кабаны, еноты и др.), а также человек. Болезнь появляется в теплый пастбищный период и прекращается с наступлением холодной погоды и засухи, что связывают с передачей вируса насекомыми в период их массового лета. Это подтверждается выделением вируса типа Индиана от москитов и комаров, отловленных в эпизоотических очагах. Вирус типа Нью-Джерси от насекомых выделить не удалось.
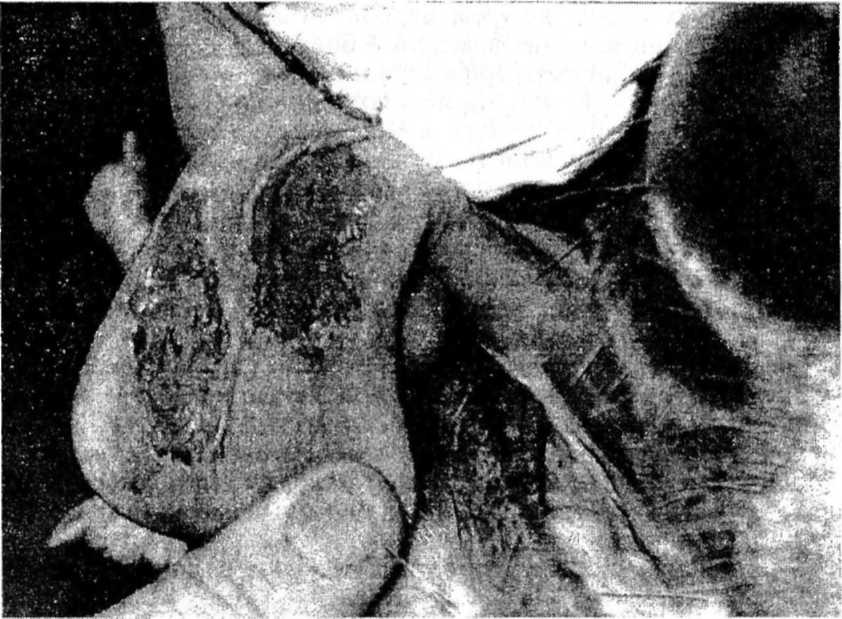
| Рис. 17. Поражение языка при везикулярном стоматите |
Патогенез. Вирус через ссадины и ранки слизистой оболочки рта, кожи конечностей или сосков проникает в клетки эпителия и быстро размножается. Развивается внутриклеточный отек, который приводит к образованию везикул.
Клинические признаки. Инкубационный период 2-5 дней. Температура тела повышается до 40,5-42 °С, отмечают угнетение. На верхней части языка, твердом нёбе, деснах, на слизистой оболочке щек появляются пятна или папулы, которые превращаются в везикулы, наполненные серозной жидкостью, диаметром от нескольких миллиметров до 3 см. Везикулы разрываются через несколько часов, при этом содержимое их изливается, образуются эрозии (рис. 17). Температура тела снижается до нормы. В этот период наблюдается обильное истечение слюны, животные издают чмокающие звуки, отказываются от корма в течение 2-3 дней. Носовое зеркальце гиперемировано, из носовой полости вытекает серозная жидкость. Кожа венчика, межкопытной щели одной или нескольких конечностей гиперемирована и болезненна. Через сутки большинство везикул лопается, обнажая красноватое дно с обрывками омертвевшей кожи, а места поражения заполняются экссудатом вследствие вторичной бактериальной инфекции. Это обусловливает хромоту животного. Поражения могут локализоваться на сосках вымени, где на месте лопнувших везикул образуются эрозии, а заживающие поверхности покрываются сухими корками с трещинами, что затрудняет доение коров.
Патологоанатомические изменения.При везикулярном стоматите животные выздоравливают. При гистологическом исследовании проб из пораженных мест отмечают отек, некроз эпитель-ных клеток и инфильтрацию лейкоцитами.
Диагнозставят на основании эпизоотологических, клинических данных и результатов лабораторных исследований (РСК и реакция нейтрализации).
Дифференциальный диагноз. По клиническим симптомам везикулярный стоматит практически невозможно отличить от ящура, везикулярной болезни и везикулярной экзантемы свиней. Однако при наличии в хозяйстве разных видов животных следует иметь в виду следующее: везикулярным стоматитом болеют животные всех видов; ящуром не болеют лошади; везикулярной болезнью и везикулярной экзантемой болеют только свиньи.
Лечение.Доброкачественное течение болезни исключает необходимость лечения. К нему прибегают при осложнениях и болезненности пораженных участков — применяют обезболивающие мази, содержащие антибиотики или сульфаниламиды. Ротовую полость орошают слабым раствором дезинфицирующих средств: перманганата калия, бората натрия, пиоктанина.
Иммунитет.У переболевших животных создается иммунитет сроком на 6-12 мес. Однако крупный рогатый скот можно легко заразить через 2-3 мес после выздоровления, несмотря на наличие в их крови вируснейтрализующих антител в высоких титрах.
Профилактика и меры борьбы.В целях недопущения заноса везикулярного стоматита в неблагополучные хозяйства проводят общие ветеринарно-санитарные мероприятия. Средств специфической профилактики нет. В неблагополучных хозяйствах вводят ограничения. Больных животных изолируют до полного клинического выздоровления. Проводят борьбу с насекомыми. Помещения дезинфицируют.
Ограничения с хозяйства снимают после выздоровления последнего животного.
Контрольные вопросы. 1. Каковы основные клинико-эпизоотологические особенности болезни? 2. Как поставить диагноз и дифференциальный диагноз?
Лихорадка долины Рифт, ЛДР(Febris vallis Rift) — вирусная болезнь, характеризующаяся лихорадкой, геморрагическим диатезом, некротическим гепатитом, гастроэнтеритом, абортами. Поражает жвачных различных видов и человека.
Распространенность.Встречается в странах Африки и Азии.
Возбудитель — РНК-содержащий вирус семейства буньявирусов. Размеры вирионов 23-75 нм. Его обнаруживают в крови, печени, селезенке, молоке больных животных. Размножается в организме мышат 1-3-дневного возраста, хорьков, белых крыс, обезьян при всех способах заражения, в куриных эмбрионах и культурах клеток ягнят, мышей.
Вирус инактивируется УФ-лучами. В консервированном глицерином материале при 4 °С сохраняется до 8 мес. Обычные дезинфицирующие вещества (0,5%-ный едкий натр, 5%-ный фенол, хлорсодержащие препараты, формальдегид) надежно обезвреживают его.
Эпизоотологические данные.Болеют овцы, козы, крупный рогатый скот, буйволы независимо от возраста, но летальность выше у молодняка. Характерны сезонность болезни, совпадающая с периодом активности насекомых, и течение в виде эпизоотии, охватывающих большое поголовье и повторяющихся с интервалом 7-10 лет.
Источник возбудителя — больные животные. Основной путь передачи — трансмиссивный, переносчики — комары. В межэпизоотический период сохраняется, вероятно, в организме диких парнокопытных, обезьян, грызунов, у которых в крови обнаружены специфические антитела.
Патогенез.Проникнув в кровь в результате укуса инфицированным переносчиком, вирус разносится по организму и сорбируется клетками печени, где размножается, вызывая некроз ткани. Репродуцированный вирус вновь поступает в кровь. В период вирусемии появляется лихорадка. Вследствие сильной интоксикации нарушается барьерная функция печени и наступает смерть.
Клинические признаки.Болезнь протекает сверхостро, остро, подостро и латентно. Инкубационный период 12-72 ч. Сверхострое течение болезни обычно наблюдают у ягнят. После короткого инкубационного периода в 12-20 ч наступает коллапс и смерть. При остром течении отмечают лихорадку, угнетение, слизисто-гнойное истечение из ноздрей, кровавый понос, аборты; у отдельных животных — желтуху. Смерть наступает через 2-3 сут после появления клинических признаков. Для подострого течения болезни характерны лихорадка, слабость, уменьшение удоев, аборты. Болезнь длится несколько суток.
Латентное течение болезни встречается только у взрослых овец и крупного рогатого скота.
Патологоанатомические изменения.Характерны изменения печени: увеличена, рыхлая, желтого цвета, с очагами некроза. Устанавливают геморрагический гастроэнтерит. Селезенка увеличена, в лимфоузлах кровоизлияния. В почках выявляют нефрит.
При гистологическом исследовании в печени обнаруживают внутриядерные включения, имеющие диагностическое значение.
Диагнозставят по эпизоотологическим данным, клиническим признакам, патологоанатомическим изменениям и результатам лабораторных исследований, включающих выделение и идентификацию вируса, постановку серологических исследований.
Дифференциальный диагноз. Исключают катаральную лихорадку овец, болезнь Найроби, брадзот и анаэробную энтеротоксемию на основании выделения и идентификации возбудителя, а также с помощью серологических реакций.
Иммунитет.Его приобретают переболевшие животные. В сыворотках их крови появляются вируснейтрализующие, комплементсвязывающие и тормозящие гемагглютинацию антитела. Эти сыворотки обладают профилактическим действием. Ягнята, родившиеся от переболевших овец, в подсосном периоде иммунны. Для специфической профилактики созданы живая и инактивированная вакцины. У животных, привитых живой вакциной, иммунитет длится более 3 лет, инактивированной — до 9 мес.
Профилактика и меры борьбы.Главное внимание обращают на недопущение заноса болезни в нашу страну. Нужно строго контролировать ввоз животных и проводить (при необходимости) вирусологические и серологические исследования. При возникновении болезни накладывают карантин. Предупреждают нападение кровососущих насекомых, используя инсектициды, репелленты и др. Больных и подозрительных по заболеванию животных убивают, трупы сжигают, остальных изолируют в помещениях, недоступных для насекомых, и вакцинируют. Проводят также общие меры профилактики.
Контрольные вопросы. 1. Каковы наиболее характерные клинические признаки болезни у овец и крупного рогатого скота? 2. Как поставить диагноз на лихорадку долины Рифт? 3. Какие средства специфической профилактики этой болезни применяются?
Бешенство(Rabies) — инфекционная болезнь, опасная для человека и всех видов теплокровных животных. Характеризуется передачей через укус, острым течением с признаками тяжелого поражения центральной нервной системы и фактически 100%-ной летальностью.
Распространенность.Бешенство животных регистрируют в большинстве стран мира, на всех континентах, кроме Австралии и Антарктиды.
Экономический ущерб, причиняемый бешенством, слагается из прямых потерь от падежа заболевших сельскохозяйственных животных и весьма значительных затрат на проведение профилактической вакцинации собак, кошек, восприимчивых пользовательных животных, на мероприятия по борьбе с бродяжничеством собак, охотничьи мероприятия по регуляции численности диких хищников. Велика и социальная значимость болезни.
Возбудитель — крупный РНК-содержащий вирус семейства рабдовирусов. В наиболее высоких титрах его обнаруживают в головном мозге больных животных, особенно в аммоновьгх рогах, коре больших полушарий, мозжечке, продолговатом мозге. Значителен и титр вируса в спинном мозге, слюнных и слезных железах, слюне.
Вирус размножается в развивающихся куриных и утиных эмбрионах, в культурах некоторых клеток. Признано наличие пяти ссротипов возбудителя бешенства. Абсолютное большинство полевых и лабораторных штаммов относится к первому из них.
Различают «дикий» (уличный) вирус, который циркулирует в естественных условиях и отличается высокой патогенностью для человека и животных, и фиксированный, полученный путем последовательных пассажей на кроликах и непатогенный для человека и животных при экстраневральном введении.
Известно несколько биовариантов уличного вируса. Чаще выделяют классические штаммы, которые медленно фиксируются и вызывают типичную картину бешенства. Усиленные штаммы, напротив, быстро фиксируются и после короткого инкубационного периода вызывают паралитическую форму болезни, при которой обычно не обнаруживают тельца Бабеша — Иегри. В последние годы доказано существование географических антигенных вариантов вируса, связанных с определенными видами животных-хозяев.
Вирус термолабилен (при 60 °С инактивируется через 10 мин, при 100 °С — почти мгновенно), но устойчив к низким температурам и месяцами сохраняется в замороженном мозге. Устойчив и к процессам гниения: в теплое время года несколько недель остается жизнеспособным в гниющем мозге. Быстро инактивируется при воздействии 2-3%-ных растворов щелочей, формалина, хлорамина, но относительно устойчив к фенолу и йоду.
Эпизоотологические данные. К вирусу бешенства чувствительны все теплокровные. Наиболее восприимчивы дикие собачьи (лисица, енотовидная собака, песец, волк, шакал), куньи, грызуны некоторых видов и кошки. Менее чувствительны собаки, рогатый скот, лошади, свиньи. Еще ниже восприимчивость птиц. Молодые животные более чувствительны к вирусу, чем взрослые.
Источники возбудителя бешенства — больные животные, выделяющие вирус со слюной и передающие его через укус. Слюна может стать заразной за 8-10 дней до появления признаков болезни. Возможно заражение при попадании слюны на слизистые оболочки или на поврежденную кожу. В экспериментах удавалась передача возбудителя алиментарным и респираторным путями. Небольшое количество вируса может выделяться с мочой и молоком больных животных. Но это происходит очень редко и не имеет эпизоотологического значения.
Поддерживают эпизоотии и распространяют болезнь далеко не все виды восприимчивых животных. Резервуаром вируса бешенства справедливо считают диких хищников и собак, а в некоторых регионах мира — и летучих мышей.
С учетом характера резервуара возбудителя различают эпизоотии городского и природного типов. При эпизоотиях городского типа основные распространители болезни — бродячие и безнадзорные собаки, а при эпизоотиях природного типа — дикие хищники.
Введение массовой профилактической иммунизации обусловило в большинстве регионов нашей страны резкое сокращение числа случаев заболевания собак. Однако еще в 1958-1959 гг. начала быстро распространяться новая эпизоотия, поддерживаемая дикими плотоядными. Нападения диких хищников на сельскохозяйственных животных привели к росту заболеваемости рогатого скота, лошадей. Характерной особенностью обстановки стала связь эпизоотии с зонами степи, лесостепи, островных смешанных и широколиственных лесов, лесотундры и тундры. Локализация природных очагов болезни соответствует особенностям расселения лисиц, корсаков, енотовидных собак, песцов. Интенсивность эпизоотии зависит от плотности населения этих животных. С изменениями их численности связаны циклические подъемы эпизоотии, чаще всего повторяющиеся с интервалами 2-3 года. С этими подъемами закономерно сочетается расширение ареала болезни. При спадах эпизоотии на многих неблагополучных территориях выявление случаев бешенства прекращается, но затем, при очередных подъемах, эпизоотия вновь охватывает временно освободившиеся от болезни участки местности.
Помесячная динамика заболеваемости диких хищников в принципе одинакова на всех неблагополучных территориях: минимум случаев — в летнее время и максимум — в осенне-зимний и зимне-весенний периоды. Эта динамика определяет и характер сезонности бешенства сельскохозяйственных, домашних животных. Но в Центральном районе России, например, риск заражения крупного рогатого скота возрастает в летне-осенний (пастбищный) период.
Среди хищников бешенство распространяется так же, как среди собак, — вирус передается при укусах. Пока нет данных, подтверждающих эпизоотологическую значимость заражения через пищеварительный тракт. Наиболее опасны глубокие и обширные раны с размозжением мышц, укусы в лицевую часть головы и другие участки тела, богатые нервными окончаниями. Как уже сказано, иногда заражение происходит при попадании вируссодержащей слюны на поврежденную кожу или конъюнктиву, слизистую оболочку носовой полости. Описаны случаи заражения крупного рогатого скота, связанные с ослюнением больными животными кусков соли-лизунца.
В эпизоотические цепи иногда включаются мелкие хищники (куницы, хорьки, ласки), грызуны, дикие травоядные и всеядные. Но они, как и сельскохозяйственные животные, не могут обеспечить самостоятельный цикл непрерывной передачи вируса при отсутствии бешенства собачьих и в случае заболевания становятся «тупиками инфекции».
Патогенез. При заражении восприимчивого животного вирус бешенства некоторое время сохраняется у места внедрения, фиксируется на нервных волокнах, а затем проникает по ним в спинной и головной мозг, где размножается, обусловливая развитие диффузного негнойного энцефаломиелита. В то же время продолжается продвижение вируса по нервным волокнам, но уже к периферии. Так возбудитель болезни попадает в слюнные железы, где размножается в клетках нервных узлов и после их дегенерации выходит в протоки желез, инфицируя слюну. Тем же нейрогенным путем вирус попадает в слезные железы, в сетчатку и роговицу глаз. Воздействие вируса на важнейшие отделы нервной системы вначале обусловливает раздражение нервных клеток, что ведет к повышению рефлекторной возбудимости и агрессивности заболевшего животного, вызывает судороги мышц. Затем происходит дегенерация нервных клеток, приводящая к параличам. Смерть наступает вследствие паралича дыхательных мышц.
Клинические признаки. Инкубационный период продолжается от нескольких дней до нескольких месяцев, но чаще 3-6 нед.
У собак известно несколько форм бешенства. При буйной форме вначале изменяется поведение животного. Собака угнетена, непослушна или чрезмерно ласкова. Постепенно нарастают беспокойство и раздражительность, извращается аппетит, может возникнуть зуд в месте укуса. Затем затрудняется глотание, усиливается выделение слюны, лай становится хриплым, нарастает агрессивность. Вскоре начинаются приступы буйства. Характерно стремление убежать. За сутки бешеная собака может пробежать десятки километров, нападая на встречающихся животных и людей. Постепенно развиваются параличи мышц, приводящие к полной потере голоса, отвисанию нижней челюсти, косоглазию. Развиваются параличи задних конечностей, затем мышц туловища и передних конечностей. Болезнь продолжается 8-11 дней, но нередко смерть наступает уже через 3-4 дня.
При тихой (паралитической) форме бешенства, которая часто встречается при заражении собак от диких хищников, возбуждение выражено слабо или вообще отсутствует. Затрудняется глотание, отмечают слюнотечение, отвисание нижней челюсти. Быстро развиваются параличи мышц конечностей и туловища, и через 2-4 дня животное погибает.
Очень редки атипичные формы бешенства, характеризующиеся истощением заболевших собак, признаками гастроэнтерита, поздним развитием параличей, отсутствием агрессивности.
Признаки бешенства у кошек в принципе такие же, как у собак. Преобладает буйная форма с проявлением особой агрессивности к собакам и людям. Быстро прогрессируют параличи, смерть наступает через 2-5 дней.
У крупного рогатого скота преобладает тихая форма бешенства, при которой почти отсутствуют признаки возбуждения. Животное отстает от стада, прекращается жвачка, затрудняется глотание, появляется слюнотечение, мычание становится слабым, хриплым, походка — шаткой. Часто отмечают атонию преджелудков, запор. Вскоре развиваются параличи конечностей. При буйном бешенстве животное в момент припадка рвется с привязи, хрипло ревет, роет копытами землю, бросается на стены. Агрессивность особенно резко выражена по отношению к собакам и кошкам.
У овец и коз при буйном бешенстве также отмечают агрессивность, слюнотечение, скрежетание зубами, признаки полового возбуждения. Быстро развиваются параличи, и уже на 3-5-й день болезни животное погибает.
У лошадей регистрируют как буйную, так и паралитическую форму бешенства. Последняя нередко бывает в случаях заражения от диких хищников.
У свиней бешенство в большинстве случаев протекает в буйной форме. Животные мечутся в станке, хрипло хрюкают, разбрасывают подстилку, становятся агрессивными. Появляется сильное слюнотечение. Быстро развиваются параличи, и наступает смерть. Паралитическую форму бешенства регистрируют реже.
Для бешенства диких плотоядных характерны потеря страха перед людьми и агрессивность. Даже днем они забегают в населенные пункты, нападают на животных и людей. Гидрофобии у них, как и у животных других видов, не бывает. К концу болезни развиваются парезы, а затем и параличи конечностей.
Патологоанатомические изменения.Они недостаточно характерны. При осмотре трупов часто отмечают истощение, находят следы укусов. Шерсть головы и шеи обычно смочена слюной. При вскрытии устанавливают застойное полнокровие внутренних органов. Желудок обычно пуст, но у плотоядных в нем могут быть разные несъедобные предметы. Слизистые оболочки желудка и тонких кишок нередко катарально воспалены, местами — с кровоизлияниями. Головной мозг и его оболочки отечны, часто с мелкими кровоизлияниями. Все эти изменения приобретают некоторое диагностическое значение лишь с учетом клинических наблюдений.
Гистологические изменения головного и спинного мозга характерны для диффузного негнойного энцефаломиелита. В цитоплазме нейронов обнаруживают тельца Бабеша-Негри. Эти включения величиной от 0,5 до 30 мкм могут иметь круглую, яйцевидную, грушевидную или треугольную, сигаровидную формы. Основное вещество телец ацидофильно, но в него вкраплены неокрашивающиеся и похожие на вакуоли образования, в которых видны мелкие базофильные гранулы. Такая структура позволяет дифференцировать тельца Бабеша-Негри от других внутриклеточных включений. Тельца Бабеша-Негри можно обнаружить в головном и спинном мозге, в ганглионарных клетках слюнных желез и даже вне нервных клеток, например в эпителии роговицы глаз. Частота обнаружения, число и размеры телец зависят от особенностей штамма вируса, вида животного, продолжительности инкубационного периода. Если животное убито в самом начале болезни, этих телец может не быть. При бешенстве, распространяемом дикими плотоядными, их вообще выявляют довольно редко.
Диагноз. Предварительный диагноз ставят с учетом эпизоотологических и клинических показателей. Принимают во внимание характер эпизоотической ситуации в данной местности и в соседних районах, учитывают сезонность болезни и данные анамнеза, свидетельствующие о нападении или появлении подозрительных по заболеванию диких животных, собак. Из клинических признаков наиболее важны непровоцируемая агрессивность (при буйной форме болезни), возникновение парезов и параличей, развивающихся в определенной последовательности. Клинико-эпизоотологический диагноз дает основания для немедленного проведения мероприятий, предупреждающих заражение людей и животных, но должен быть уточнен лабораторными исследованиями. В лабораторию направляют (с нарочным) трупы или головы мелких животных, а от крупных — головы или головной мозг. Труп, голову посылают в двойных полиэтиленовых мешках, в металлических контейнерах или в другой влагонепроницаемой таре, а мозг (свежий или консервированный 30-50%-ным глицерином) — в плотно закрытых стеклянных банках. При взятии и упаковке материала обязательно соблюдение мер предосторожности: работа в перчатках, масках, защитных очках, тщательное, мытье рук с мылом.
В лаборатории прежде всего проводят микроскопическое исследование мозга для обнаружения телец Бабеша-Негри. Их обнаружения достаточно для подтверждения диагноза. Но при отсутствии телец бешенство не исключается. Для выявления рабического вируса (антигена) используют реакцию преципитации в агаровом геле. Ее компонентами служат вещество мозга (консервированный глицерином или формалином материал непригоден) и преципитируюший антирабический глобулин. Можно исследовать даже загнивший мозг. Но при отрицательной реакции преципитации тоже нельзя исключить 'бешенство — реакция положительна лишь при достаточной концентрации вирусного антигена. В таких случаях используют метод флюоресцирующих антител (МФА). При положительном результате он позволяет поставить окончательный диагноз. В мазках-отпечатках из свежего мозга или в отпечатках с роговицы глаз, обработанных антирабической сывороткой, меченной флюоресцирующим красителем, обнаруживают светящиеся зеленоватые гранулы разной величины. Для реализации МФА необходим люминесцентный микроскоп. Наконец, при необходимости подтверждения наличия вируса в мозгу ставят биопробу на белых мышах-сосунах или кроликах. Биопроба остается наиболее надежным методом практической диагностики бешенства.
