Аниматологической помощи. - Обязанности и права медсестры реанимационного отделения. - Деонтологические и правовые особенности работы реаниматологической службы
Краткий исторический очерк
История развития медицины показывает, что большинство ее отраслей имеют свои корни в
 далекой древности. Начинаясь из одного источника, медицинские специальности со временем могут разделяться.
далекой древности. Начинаясь из одного источника, медицинские специальности со временем могут разделяться.
Оживление организма
(реанимация)
складывается из нескольких компонентов, основными из которых является поддержание
Везалий

функций кровообращения, дыхания, головного мозга.Наука об оживлении – реаниматология – в отдельную медицинскую отрасль выделилась не сразу. Отдельные шаги в направлении оживления организма были сделаны еще в глубокой древности. Так, еще в Библии имеется упоминание о восстановлении дыхания у ребенка пророком
Илией (П. Сафар). В Древнем Египте применялось искусственное дыхание «ртом в рот».
Парацельс
Можно упомянуть о попытке проведения интубации трахеи в эксперименте, которую пытались осуществить в средние века. Искусственное дыхание в опытах Везалия сохраняло жизнь животным после заполнения плевральных полостей воздухом. Этот факт, ярко продемонстрированный Везалием, послужил толчком к разработке операции трахеотомии и интубации. Для проведения искусственного дыхания легендарный Парацельс предложил специальные меха.
В XVIII веке появились попытки оживлять новорожденных с помощью вдувания воздуха в легкие (Шосье).
XIX век был ознаменован началом применения вливаний солевых растворов для борьбы с водно- электролитными нарушениями и первой успешной трахеостомией (Латта, Бретоно). «Если бы я мог ввести ему воздух в легкие,…я мог бы предотвратить удушье»,- говорит доктор д,Авриньи у А. Дюма в романе «Граф Монте-Кристо», а примерно в то же описываемое время Г. Хикмен в эксперименте применил восстановление дыхания при помощи производимой специальными мехами искусственной вентиляции легких, а для восстановления работы сердца
– электрический ток. При дифтерийном крупе широко стала применяться «слепая» интубация трахеи (трудности этого метода очень драматично описал В. Вересаев в своих «Записках врача»).
Появление наркоза, наряду с несомненной победой над болью, выявило и ряд проблем, связанных с ним, таких, как остановка дыхания и сердца. Так, например, история медицины помнит о трагической гибели профессора Коломнина, который застрелился после смерти своей пациентки от токсического действия
 кокаина. Вот почему развитие реаниматологии пошло рука об руку с развитием анестезиологии.
кокаина. Вот почему развитие реаниматологии пошло рука об руку с развитием анестезиологии.
Пришел XX век. В 1901 году Кристаном и Ингельсрудом в клинике было успешно произведено восстановление работы сердца с помощью прямого массажа. Практически в это же время велись попытки
Г.Х. Хикмен
восстановления сердечной деятельности с помощью
электрического тока (вспомним идею Хикмена!) и медикаментов, в частности, адреналина. В 1910 году была впервые успешно применена интубация трахеи с помощью ларингоскопа.

П. Сафар
видимо, не был знаком).
С.С. Брюхоненко и С.И. Чечулин в 1924 году сконструировали аппарат
искусственного кровообращения, а в 1928 г. ими было опубликовано сообщение об успешном оживлении головы собаки (примерно в это же время А. Беляев написал свой научно-фантастический
роман «Голова профессора Доуэля» - с работой Брюхоненко и Чечулина он,
Примерно в это же время появилась идея о возможности оживления с помощью нагнетания крови в артерию – с целью снабдить кровью жизненно важные органы в условиях остановки кровообращения (Ф.А. Андреев). С помощью этой методики И.А. Бирилло успешно оживил человека в 1939 г. (метод этот в настоящее время, правда, уже не применяется).
С 1936 года в отечественном Институте нейрохирургии была создана лаборатория «по проблемам восстановления жизненных процессов при явлениях, сходных со смертью; позже ее возглавил В.А. Неговский, который и ввел в употребление термин
«реаниматология».
В 1942 началось применение расслабляющих мышцы препаратов – миорелаксантов - на основе яда южноамериканских индейцев – кураре. Временно выключенное дыхание потребовало применения искусственной вентиляции легких с помощью аппарата (реализовались идеи Парацельса и Хикмена!). Это стало
дополнительным толчком к будущему альянсу анестезиологии и реаниматологии. В этом же году была создана искусственная почка (Колф и Берк).
В 50 - 60-е годы
 В.А. Неговский
В.А. Неговский
анестезиология и реаниматология
становятся самостоятельным
разделом медицины,
отдельным от хирургии.
В 1960 году было
впервые
осуществлено успешное оживление человека с помощью непрямого массажа сердца (Джюд, Никербокер). С этого года начинается отсчет появления современной сердечно-легочной реанимации (П. Сафар).
Заметную роль в разработке, детализации и популяризации методов реанимации сыграл П. Сафар (США).
В 1967г. В.А. Неговский и А.М. Гурвич ввели понятие о постреанимационной болезни. Современная реаниматология имеет в своем арсенале достаточно эффективные средства (электродефибрилляторы, кардиостимуляторы, респираторы, оборудование для активной детоксикации организма и мониторинга, современные медикаментозные средства), однако, справедливости ради стоит сказать, что многие идеи, на основе которых созданы нынешние методы лечения, были рождены предыдущими поколениями медиков. Достаточно вспомнить гипербарическую оксигенацию, получившую распространение в 60 - 80-е годы XX века в качестве передового метода лечения и то, что лечение повышенным давлением воздуха было весьма модно в середине XIX века!
Основные понятия Реаниматология –это наука (раздел медицины) об оживлении организма; предметами ее изучения являются:
· механизмы смерти и переходных периодов от жизни к смерти (терминальных состояний);
· методы оживления (восстановления жизненных функций);
· методы профилактики смерти;
· состояние организма после оживления (постреанимационный период).
Реанимация –это оживление организма с помощью лечебных методов.
Реаниматор –это спасатель, проводящий оживление пациента (не путать с врачом - реаниматологом).
Интенсивная терапия –это комплекс лечебных мероприятий, проводящийся у пациентов в терминальных состояниях, с целью не допустить летальный исход. Кроме того, интенсивная терапия проводится для оптимального завершения экстренной реанимации после успешного восстановления сердечной деятельности после клинической смерти (в этом случае говорят о длительной реанимации).
Организация реаниматологической помощи
Организация отечественной реаниматологической помощи регламентировано приказом министерства здравоохранения СССР №841 от 11.07.1986г.
На догоспитальном этапереанимационная помощь оказывается с помощью простейших методов (искусственное дыхание «рот в рот» и т.п., непрямой массаж сердца). Бригады «скорой помощи» оборудуются средствами для проведения ИВЛ и инфузионной терапии, а специализированные реаниматологические и травматологические бригады – дыхательной аппаратурой, дефибрилляторами и кардиомониторами, наборами для интубации трахеи, трахеостомии, катетеризации центральных вен.
Подразделения стационара, осуществляющие реаниматологическую помощь, могут быть представлены самостоятельными отделениями реаниматологии(в крупных больницах), объединенными отделениями анестезиологии и реаниматологии, группами реаниматологии и анестезиологии(в небольших больницах), а также центрами реанимациив больших городах, функционирующими либо самостоятельно, либо на базе крупных многопрофильных больниц.
Отделения реанимации могут быть либо многопрофильными (тогда в них выделяются койки для детей), либо специализированными (хирургическими, кардиологическими, неврологическим, инфекционными, ожоговыми и т.п.).
Основные задачиотделения – это осуществление комплекса мероприятий по восстановлению и поддержанию нарушенных в связи с какими-либо критическими состояниями (травмами, заболеваниями, операциями) жизненно важных функций, а также оказание методической помощи и обучение медицинского персонала и населения приемам реанимации.
В соответствии с основными задачами реанимационные отделения имеют соответствующее устройство и оборудование.
Отделения реанимации обычно имеют в своем составе лечебные и служебные помещения (реанимационный зал и палаты интенсивной терапии, процедурную, ординаторскую, сестринскую, кабинеты заведующего отделением и старшей медсестры, аппаратную и бельевую комнаты, экспресс-лабораторию, пищеблок для разогрева пищи, санузлы и душевые, боксированную палату с отдельным входом), а также рекреационные помещения (холлы, коридоры). Основной принцип структуры – это нахождение реанимационного зала в центре, по периметру которого располагаются палаты интенсивной терапии (это необходимо для наблюдения за всеми пациентами с сестринского поста и возможности немедленного доступами ко всем больным). Планировка отделения может быть двух типов - по системе круга и линейного проекта (рисунок 1).
В структуре отделения и помещений предполагается наличие следующих условий: должна иметься возможность наблюдения за каждым пациентом и свободный доступ к каждой кровати со всех сторон, с учетом возможности применения специальной аппаратуры для реанимации и мониторинга, наряду с изоляцией (зрительной и звуковой) пациентов друг от друга; необходимо также наличие свободной связи с дежурным реаниматологом, дежурными специалистами, вспомогательным и техническим персоналом. Помещения должны иметь проточную воду, быть оборудованы заземлением, на стенах должны быть смонтированы подставки для аппаратуры. У каждой кровати должна иметься подводка кислорода и, желательно, закиси азота, системы разряжения (для активного дренирования) и сжатого воздуха (для работы
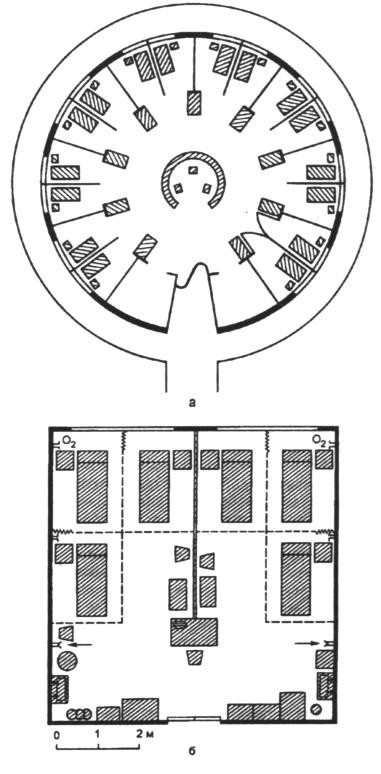
Рисунок 1. Планировка отделения реаниматологии и интенсивной терапии (ОРИТ) (по О.А. Долиной):
а) по системе круга; б) линейный проект
аппаратов ИВЛ с пневматическим приводом) (рисунок 2).
Отделение должно быть оборудовано наркозной и дыхательной аппаратурой, кардиомониторами (кардиоскопами) и пульсоксиметрами, которые при наступлении критических ситуаций могут подавать звуковой и световой сигнал, электродефибрилляторами и кардиостимуляторами, оборудованием для эфферентных методов лечения (гемосорбции, УФО аутокрови и т.п.), электроотсасывателями, ингаляторами, портативным рентгеновским аппаратом, наборами для интубации трахеи, трахеостомии, катетеризации центральных вен, плевральной и люмбальной пункций, мешками «Амбу», зондами и катетерами, функциональными кроватями, необходимым лабораторным оборудованием и медикаментозными средствами.
Наготове всегда должны иметься передвижные
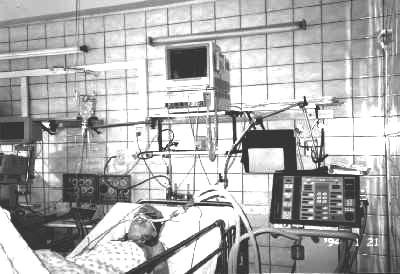
Рисунок 2. Палата отделения реаниматологии и интенсивной терапии.
столики (реанимационные тележки) с установленными на них электродефибриллятором и кардиоскопом (кардиомонитором), мешком «Амбу», электроотсасывателем, наборами для интубации и катетеризации центральных вен, зондами, шприцами и системами для инфузий, перевязочным материалом и медикаментами (включая инфузионные среды), применяемыми при проведении реанимационных мероприятий.
Показаниемк нахождению больных в реанимационном отделении могут быть следующие состояния:
1. кома;
2. острая дыхательная недостаточность;
3. шок;
4. острая сердечно-сосудистая недостаточность;
5. острая почечная недостаточность;
6. судорожные состояния;
7. тяжелые отравления;
8. распространенный перитонит;
9. крупные операции и тяжелое течение послеоперационного периода;
10. состояние после перенесенной клинической смерти;
11. нарушения свертывающей системы крови;
12. тяжелые ожоги, отморожения, лучевые поражения.
В других странах оказание реанимационной помощи организовано несколько по-иному. Так, например, в США и Израиле реанимационную помощь на догоспитальном этапе оказывают так называемые парамедики – специально обученные спасатели, которые в совершенстве владеют необходимыми приемами сердечно-легочной реанимации, включая такие манипуляции, как венепункция и проведение инфузионной терапии, интубация трахеи, плевральная пункция и т.п. (к парамедикам, например, относятся и пожарные, а в Израиле с ними нередко дежурят обученные добровольцы-волонтеры). Реаниматологическую помощь и интенсивную терапию в полном объеме в крупных многопрофильных госпиталях выполняют сотрудники приемного отделения или отделения «скорой помощи», так называемого
«Emergency», которые наряду с этим оказывают и амбулаторную помощь всем обращающимся.
Обязанности медсестры отделения реаниматологии и интенсивной терапии
1. Приступая к работе, медсестра должна:
· собрать сведения о больных отделения и обратить особое внимание на пациентов с нестабильной гемодинамикой, на находящихся в терминальном и коматозном состоянии, на тех, кому проводится ИВЛ, на послеоперационных больных, на больных с психозом;
· оценить степень тяжести больных и состояние их психики.
· в течение рабочего дня осуществлять контроль состояния пациентов:
- продолжить наблюдение за общим состоянием больных и их психическим статусом;
- измерять АД, ЧСС, ЦВД, ЧДД, температуру, диурез, соотношение объемов введенной и выделенной жидкости (частота измерений определяется дежурным врачом) и фиксировать полученные данные в картах интенсивной терапии;
- оценивать состояние повязок (наличия повязки на должном месте, промокания и загрязнения повязок);
- оценивать правильность положения и фиксацию центральных и периферических венозных, перидуральных, кислородных и мочевых катетеров, назогастральных и назогастроинтестинальных зондов, трахеостомических и цистостомических трубок и их проходимость, дренажей и характер и количество отделяемого из них;
- оценивать состояние мягких тканей больных в местах вероятного образования пролежней;
- следить за правильностью фиксации датчиков мониторов, показаниями мониторов, работой аппаратов ИВЛ;
- контролировать положение пациента в постели в соответствии с его патологией (Фаулера, Симса и т.п.);
2. В течение рабочего дня медсестра должна осуществлять уход за больными:
· проводить умывание и обработку полости рта, промежности и половых органов пациентов;
· осуществлять смену постельного и нательного белья;
· осуществлять кормление пациентов;
· осуществлять профилактику пролежней;
· осуществлять санацию трахеобронхиального дерева путем отсасывания мокроты через эндотрахеальную и трахеостомическую трубку, а также из полости рта у больных, находящихся в коматозном состоянии,
· проводить дыхательную гимнастику и лечебную физкультуру;
· осуществлять обработку кожи и смену повязок вокруг центральных венозных и перидуральных катетеров, загрязненных и промокших повязок на операционных ранах;
· проводить простейшие физиотерапевтические мероприятия (ингаляции, банки, горчичники, оксигенотерапию и пр.).
· осуществлять промывание мочевого пузыря растворами антисептиков через постоянный катетер или цистостому 2 раза в сутки;
· осуществлять промывание желудка через назогастральный зонд.
3. В течение рабочего дня медсестра должна выполнять врачебные назначения:
· вводить лекарственные препараты и осуществлять инфузионно-трансфузионную терапию (после окончания инфузии – вводить гепариновый «замок» в центральный венозный катетер);
· вводить лекарственные вещества в перидуральный катетер;
· вводить желудочный зонд и промывать желудок;
· вводить катетер в мочевой пузырь;
· ставить клизмы;
· осуществлять забор крови и других биологических жидкостей для анализов.
4. При внезапном наступлении клинической смерти медсестра самостоятельно начинает реанимационные мероприятия (см. ниже).
5. Медсестра подготавливает наборы для катетеризации центральных вен, интубации трахеи, трахеостомии, люмбальной и плевральной пункции и помогает врачу при проведениии этих манипуляций.
6. Медсестра осуществляет подготовку к работе и подключение следящей и диагностической аппаратуры (кардиомонитора, пульсоксиметра, кардиографа), а также электродефибриллятора, аппаратов ИВЛ и т.п. и отвечает за сохранность аппаратуры.
7. Медсестра осуществляет предстерилизационную обработку и стерилизацию оборудования, а также обеззараживание использованного расходного материала и следит за соблюдением санитарно– профилактического режима в палате.
8. Медсестра оформляет и ведет следующую
медицинскую документацию:
· сводку движения пациентов;
· порционное требование;
· карту интенсивной терапии;
· журнал дежурной сестры отделения;
· температурный лист;
· журнал учета наркотических и сильнодействующих препаратов;
· журнал переливания крови и ее компонентов;
· журнал переливания кровезаменителей;
· направления на лабораторные анализы и инструментальные методы исследования;
· заявки на консультации специалистов;
· требования в отделение (кабинет, станцию) переливания крови на кровь и ее компоненты;
· в истории болезни медсестра отмечает введение наркотических и сильнодействующих препаратов.
Медсестра реанимационного отделения имеет право:
· контролировать работу младшего медицинского персонала;
· принимать участие в научно-практических конференциях;
· повышать свою квалификацию на курсах не реже 1 раза в 3 года.
Деонтологические и правовые особенности работы реанимационной службы
В работе сотрудников реаниматологической службы часто встречаются проблемы этико-деонтологического характера, что связано со спецификой работы в данной отрасли. Действительно, случаи, происходящие в экстренной медицине вообще и реаниматологии в частности, нередко непредсказуемы и, зачастую, фатальны. Ситуации, возникающие в четырехугольнике
«врач - сестра - больной - родственники больного» несут на себе отпечаток драматизма, связанного с реальной угрозой жизни человека. С одной стороны, психическая и физическая нагрузка, ложащаяся на плечи сотрудников, действительно высока; перед ними стоит задача действовать четко и профессионально в максимально сжатые отрезки времени; с другой стороны, родственники пациента находятся под бременем ожидания возможной смерти своего близкого, в связи с чем вполне оправданно предъявляют высокие требования к медицинскому персоналу.
В отношении друг к другу сотрудники должны помнить, что специального разделения ответственности за совершение проступков для различных категорий специальностей (врачей и медсестер) нет, каждый в полной мере отвечает за свои действия (или бездействие) в соответствии со своими должностными обязанностями. Попытки переложить вину на другого – путь заведомо тупиковый; в отделении реанимации, где смерть пациента – вещь, к сожалению, нередкая, дежурная бригада должна работать четко, слаженно, с полным доверием друг к другу, «одной командой».
Если реанимационные мероприятия проводятся на глазах у родственников, у последних, даже в случае летального исхода, не должно создаваться впечатления, что помощь осуществлялась недостаточно квалифицированно, реанимацию нужно проводить максимально быстро и умело. Удручающее впечатление на родственников (и не только на них) производит «неухоженный» вид больного, находящегося в реанимационном отделении: грязные и сорванные повязки, скомканное нечистое постельное белье, клокочущее дыхание при плохо санированных дыхательных путях. Сознание того, что близкий человек находится между жизнью и смертью, усугубляется мыслью об отсутствии должного ухода за ним.
В разговорах с родственниками медсестре нужно избегать специфических подробностей и специальной терминологии. По возможности медицинская сестра должна уклоняться от дачи информации о состоянии пациента, лучше порекомендовать побеседовать с лечащим или дежурным врачом. Объем сообщаемых сведений должен быть ограничен следующим: находится ли больной в сознании или нет, разговаривает ли. В случае занятости врача и по согласованию с ним медсестра может сообщить о тяжести состояния пациента и о динамике этого состояния (есть ли улучшение по сравнению с предыдущим днем). Давать четкие прогнозы в медицине – вещь неблагодарная. Не нужно вселять необоснованные надежды, в случае смерти пациента это повлечет негативную реакцию по отношению к медикам, но нельзя и усугублять имеющуюся ситуацию. Так, например, после объемных и продолжительных хирургических операций оперированные больные госпитализируются в реанимационное отделение в плановом порядке на небольшое время – об этом родственникам сообщать необходимо, чтобы не вызвать у них необоснованных волнений.
При проведении реанимационных мероприятий приходится решать вопросы о том, целесообразно ли проводить реанимацию у данного пациента, когда прекращать реанимацию при ее неэффективности, наступила ли смерть мозга (что делает дальнейшую интенсивную терапию бесперспективной). Подробнее об этом будет сказано ниже.
Вопросы для повторения
