Стадия – стадия начальных изменений
Отмечается у большинства детей и молодых людей.
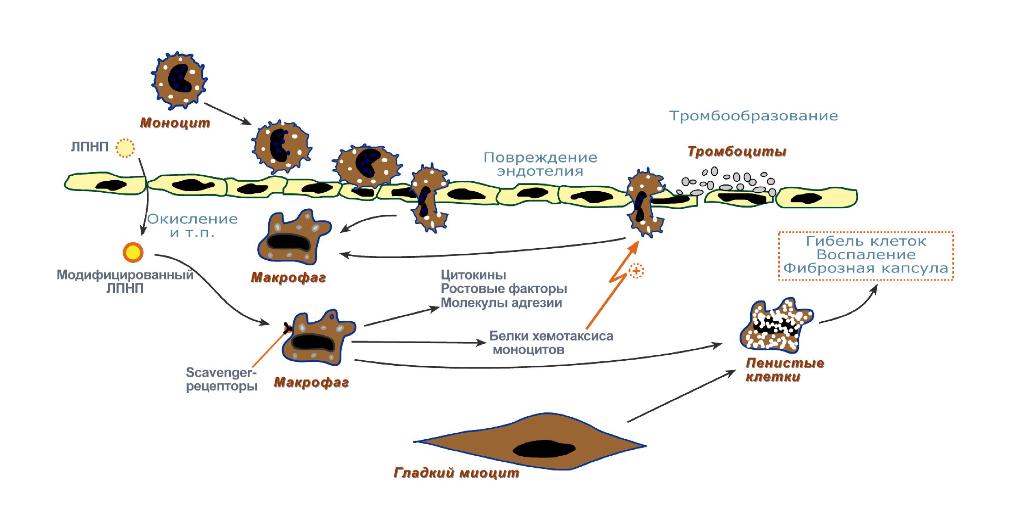
Поврежденный эндотелий и активированные тромбоциты вырабатывают медиаторы воспаления, факторы роста, эндогенные окислители. В результате через поврежденный эндотелий в интиму сосудов еще более активно проникают моноциты и способствуют развитию воспаления.
Непосредственой биохимической причиной атеросклероза является модификация липопротеиновв зоне воспаления, в основном окислением, гликозилированием, ацетилированием. Например, окислениеЛПНП нарастает при недостаточной активности антиоксидантных систем – гиповитаминозах Е и С, нехватке металлов (железо, селен, медь, цинк), входящих в состав антиоксидантных ферментов каталазы,пероксидазы, супероксиддисмутазы. Гликозилирование белков ЛПНП ускоряется при сахарном диабете или при других хронических гипергликемиях. Такие модифицированные липопротеины теряют способность связываться с апоВ-100-рецептором и проникать в клетки-мишени и, в результате, накапливаютсяв крови и в интиме сосудов.
Моноциты, преобразуясь в макрофаги, активно поглощают измененные липопротеины при участии "мусорных" рецепторов (scavenger ['skævɪnʤə] receptors).
Принципиальным моментом является то, что поглощение модифицированных липопротеинов макрофагами идет без участия апоВ‑100-рецепторов, а, значит, нерегулируемо.
Под действием факторов роста гладкомышечные клетки медии мигрируют в интиму и начинают пролиферировать, превращаясь в макрофагоподобные клетки. Они также накапливают модифицированные ЛПНП.
Накопление липидов в макрофагах быстро исчерпывает невысокие возможности клеток по утилизации свободного и этерифицированного ХС. Они переполняются стероидами и превращаются в пенистые клетки. Внешне на эндотелии появляются липидные пятна и полоски.
Процесс развития атеросклероза (в динамике слева-направо)
Стадия – стадия поздних изменений
Внешне проявляется как выступание поверхности в просвет сосуда. Стадия характеризуется следующими особенностями:
· продуцирование бывшими гладкими миоцитами коллагена, эластина и гликозаминогликанов (накопление межклеточного вещества),
· пролиферация и гибель пенистых клеток (апоптоз),
· накопление в межклеточном пространстве свободного ХС и этерифицированного ХС,
· инкапсулирование холестерола и формирование фиброзной бляшки.
Стадия – стадия осложнений
На этой стадии происходят:
· кальцификация бляшки и ее изъязвление, приводящее к липидной эмболии,
· тромбоз из-за адгезии и активации тромбоцитов,
· разрыв сосуда.
Основы лечения
В лечении атеросклероза обязательно должны быть две составляющие: диетаи медикаменты. Целью лечения является снижение концентрации общего ХС плазмы, ХС ЛПНП и ЛПОНП, повышение концентрации ЛПВП.
Диета
1. Обеспечение организма витаминами: аскорбиновой кислотой, пантотеновой (коэнзим А) и никотиновой (НАДФ) кислотами, что способствует превращению холестерола печени в желчные кислоты (см синтез желчных кислот). Для снижения окислительной модификации ЛПНП необходим витамин Е.
2. Снижение калорийности пищи за счет углеводов и жиров. Жиры пищи должны включать равные доли насыщенных, мононенасыщенных и полиненасыщенных жиров. Доля жидких жиров, содержащихполиненасыщенные жирные кислоты (ПНЖК), должна быть около30% от всех жиров, но не меньше 15 г/сут. Роль ПНЖК в лечении гиперхолестеролемии и атеросклероза сводится к:
· ограничению всасывания ХС в тонком кишечнике,
· активации синтеза фосфатидилхолина, что снижает вязкость желчи и облегчает ее отток в кишечник,
· усилению желчеотделения,
· снижению синтеза ЛПНП в печени и секреции их в кровь,
· увеличению синтеза ЛПВП и концентрации их в крови, что способствует удалению холестерина из тканей в печень.
3. Обеспечение организмачистой водой до физиологических норм (1,0-1.5 л/сут), что препятствует сгущению желчи.
4. Потребление высоких количеств овощей, содержащих целлюлозу (капуста, морковь, свекла) для усиления перистальтики кишечника, стимуляции желчеотделения и снижения всасывания ХС.
5. Умеренная физическая нагрузка – способствует синтезу ЛПВП и, значит, оттоку холестерина от тканей в печень.
Медикаменты
1. Препараты ω6 и ω3жирных кислот (Линетол, Эссенциале, Омеганол и т.п.) повышают концентрацию ЛПВП в плазме, ускоряют отток ЛПНП в печень, стимулируют желчеотделение.
2. Подавление всасывания ХС в желудочно-кишечном тракте – анионообменные смолы (Холестирамин, Холестид, Questran).
3. Препараты никотиновой кислоты подавляют мобилизацию жирных кислот из депо и снижают синтез ЛПОНП в печени, а, следовательно, и образование из них ЛПНП в крови.
4. Фибраты(клофибрат и т.п.) увеличивают активность липопротеинлипазы, ускоряют катаболизм ЛПОНП и хиломикронов, что повышает переход холестерола из них в ЛПВП и его эвакуацию в печень.
5. Статины(ловастатин, флувастатин) ингибируют ГМГ-S‑КоА-редуктазу, что снижает в 2 раза синтез ХС в печени и ускоряют его отток из ЛПВП в гепатоциты.
5. Подавление функции энтероцитовс помощью антибиотика неомицина, что снижает всасывание жиров.
6. Хирургическое удаление подвздошной кишки и прекращение реабсорбции желчных кислот.
