Йоддефицитное заболевание (эндемический зоб)
Йоддефицитные заболевания включают патологические состояния, связанные с нарушением функции щитовидной железы, обусловленной снижением потребления йода. Наиболее часто в этой группе заболеваний встречается увеличение щитовидной железы, которое развивается вследствие йодной недостаточности у лиц, проживающих в йоддефицитных регионах. Йоддефицитной или эндемичной по зобу считается местность в случае, если распространенность увеличения щитовидной железы достигает 5% и более среди детей и подростков или 30% и более среди взрослых, проживающих в данной географической зоне.
Суточная потребность в йоде составляет 150-250 мкг (в странах Европы до 300 мкг/ сут, а в США – 400-500 мкг/сут и более). При поступлении йода ниже 100 мкг в день развивается компенсаторное увеличение щитовидной железы.
Для йоддефицитного зоба характерно: 1) повышение более чем на 50% поглощения радиоактивного йода в течение 24 ч; 2) низкая экскреция йода с мочой, составляющая менее 50 мкг/л или за 24 ч; 3) повышенный ответ ТТГ на стимуляцию тиреолиберином. Основная роль в этиологии йоддефицитного зоба отводится йодной недостаточности, однако пермиссивное значение имеют и другие факторы (условия жизни населения, культурный и социальный уровень, количество микроэлементов, принимаемых с пищей, и др). Усилению проявления йодной недостаточности способствует снижение таких микроэлементов, как кобальт, медь, цинк, молибден и др.
Увеличение щитовидной железы объясняется ее компенсаторной гиперплазией в ответ на низкое поступление йода в организм, недостаточное для нормальной секреции тиреоидных гормонов. В ответ на снижение уровня тиреоидных гормонов в крови наблюдается повышение секреции ТТГ, которое является причиной вначале диффузной гиперплазии железы, а затем и развития узловых форм зоба. Если в норме в щитовидной железе приходится 500 мкг йода на 1 г ткани, то при йоддефицитном зобе – 100 мкг йода на 1 г ткани.
Основная роль в профилактике йоддефицитных состояний принадлежит организации мероприятий по дополнительному поступлению йода с продуктами питания. В первую очередь это снабжение населения йодированной солью с концентрацией йода в ней при легкой йодной недостаточности 10-25 мг/кг и при йодной недостаточности средней тяжести – 25-40 мг/кг (групповая профилактика). Индивидуальная профилактика включает назначение антиструмина или других таблетированных препаратов йода, чтобы поступление йода в сутки составляло не менее 150-200 мкг. Единственное неудобство применения таблетированных препаратов йода – это необходимость их постоянного приема. В последние годы с учетом этого разработаны новые формы препаратов, содержащих йод.
Уменьшение поступления йода ведет к уменьшению гормонообразования. Это же происходит, если ослабляется или нарушается усвоение йода. Некоторые вещества естественные (содержащиеся в капусте, репе, сое, брюкве), так и синтезированные (производные тиомочевины, тиоурацила и т.д.) угнетают гормонообразование.
Этиологическим фактором может быть и повышение содержания тиреостатических веществ как содержащихся в природе, так и образующихся иногда в процессах производственной деятельности. Например, тиоцианида (капуста, репа) в кормах, брюкве. В растениях эти соединения содержатся в неактивной форме. Попав в кишечник животного, они переходят в активную форму. Подобные тиреостатические соединения переходят в молоко коров, получающих указанные растения с кормом, а с молоком эти агенты попадают к человеку и при определенных условиях вызывают зобную болезнь.
Кальцитонин образуется в парафолликулярных клетках (С-клетки), которые несколько крупнее фолликулярных и содержат большое ядро, митохондрии, хорошо развитый комплекс Гольджи и ряд нежных гранул, содержащих гормон, который высвобождается в ответ на гиперкальциемию. У человека кальцитонии синтезируется не только в щитовидной железе, но также в вилочковой и околощитовидных железах.
Кальцитонин — полипептидный гормон, состоящий из 32 аминокислот. Основная функция гормона состоит в торможении резорбции кости, осуществляемая остеокластами. На остеокластах имеются рецепторы к кальцитонину, который, взаимодействуя с ними, в течение минут, приводит к уменьшению размеров остеокластов, уменьшении их активности и как следствие – уменьшению резорбция кости и увеличению поступления кальция в кость.
Кроме основного действия на кость и поддержания нормального уровня кальция в сыворотке крови, кальцитонин оказывает действие на почки. Клетки проксимального канальца имеют рецепторы к кальцитонину. Последний умеренно тормозит реабсорбцию фосфата и кальция и увеличивает натрийурез.
Метаболизм кальция и поддержание нормального уровня кальция в сыворотке крови тесно связаны с метаболизмом фосфата и магния. Эти минералы имеют общую регуляцию в поддержании нормального их уровня в сыворотке крови, всасывания в кишечнике, реабсорбции и экскреции в почках и метаболизма в кости.
Стимулом для синтеза и секреции кальцитонина является повышение уровня кальция в сыворотке крови. 
 Кроме того, стимуляторами секреции кальцитонина являются катехоламины, осуществляющие свое действие через β-адренергические рецепторы. При этом в качестве вторичного посредника используется цАМФ. При этом гормон тормозит выход органических веществ из костного матрикса, равно как и минеральных компонентов кости. Это приводит к снижению уровня гидроксипролина, кальция и фосфата (рис. 7.7).
Кроме того, стимуляторами секреции кальцитонина являются катехоламины, осуществляющие свое действие через β-адренергические рецепторы. При этом в качестве вторичного посредника используется цАМФ. При этом гормон тормозит выход органических веществ из костного матрикса, равно как и минеральных компонентов кости. Это приводит к снижению уровня гидроксипролина, кальция и фосфата (рис. 7.7).

Рис. 7.7. Основные эффекты кальцитонина.
ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
Паращитовидные железы представлены двумя парами (верхние и нижние) небольших телец, прилежащих к задней поверхности щитовидной железы (рис. 8.1). Впервые описана в 1880 г. Сандстремом.
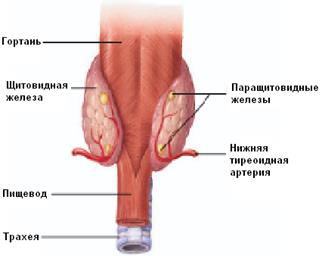
Рис. 8.1. Расположение паращитовидных желез.
В железах различают главные, ацидофильные и переходные между этими видами (транзиторные) паратироциты. Основным видом являются главные клетки, цитоплазма которых богата гликогеном и липидами. Ацидофильные клетки, различные по форме, но крупнее главных клеток, имеют гранулированную цитоплазму и не содержат гликогена, ядра небольшие, темные. Паратгормон секретируют как главные, так и ацидофильные клетки. Паратгормон в первую очередь действует на обмен кальция и фосфора. Кальций и фосфор присутствуют в организме главным образов в виде нерастворимого фосфора кальция лишь небольшая их часть присутствует в виде соответствующих ионов, растворенных в жидкостях тела. Произведение концентраций ионов кальция и фосфата есть величина постоянная. Изменение в крови концентрации одного из этих ионов в каком-то определенном направлении будет сопровождаться изменением концентрации второго иона в противоположном направлении.
Физиологическая активность паратгормона проявляется совершенно определенными изменениями. Прежде всего, резко усиливается выведение фосфата с мочой. Это продолжается в течение часа после введения паратгормона; в результате концентрация фосфата в плазме падает. Такой эффект обусловлен снижением способности почечных канальцев к реабсорбции этого иона. Одновременно начинает возрастать концентрация кальция в крови, достигая своего максимума через 12-18 ч. После однократного введения паратгормона. Усиливается также выведение кальция с мочой, однако гораздо позже. После удаления паращитовидных желез все эти симптомы развиваются в обратной последовательности.
Паратгормон действует на костную ткань, вызывая ее растворение с последующей мобилизацией ионов кальция, и именно в этом состоит первичный эффект данного гормона.
Непосредственное действие на кость было продемонстрировано Гайяром in vitro в культуре тканей. Гайяр инкубировал в специально подобранной среде тонкие срезы костей черепа мыши; в этой среде наблюдалось разрастание костной ткани. В это время и вводили чистый гормон. В результате в кости возникали деструктивные изменения, сходные поражениями костей у больных с гиперфункцией паращитовидных желез. Аналогичные изменения отмечались также в культуре костной ткани, в которую помещали свежие паращитовидные железы.
Паратгормон представляет собой простую полипептидную цепь, состоящую из 84 аминокислотных остатков.
Паратгормон взаимодействует с мембранными рецепторами, что приводит к активации аденилатциклазы и повышению цАМФ как в крови, так и в моче. Основная функция паратгормона заключается в поддержании постоянного уровня ионизированного кальция в крови, и эту функцию он выполняет наряду с кальцитонином, влияя на кости, почки и посредством витамина D3 — на кишечник. Также оказывает влияние на обмен фосфора и магния (рис. 8.2).

Рис. 8.2. Механизмы действия паратгормона.
Количество паратгормона, высвобождающегося из паращитовидных желез, зависит непосредственно от концентрации кальция в крови, поступающей к железам. Если содержание кальция в крови снижается, то железы реагируют на это усиленной секрецией паратгормона, т.е. в данном случае идет о системе с простой отрицательной обратной связью.
Действия паратгормона на костную ткань. Гормон лействует не только на остеокласт, но и остеобласт.
Действие паратгормона на кость характеризуется двумя фазами: ранней, проявляющейся мобилизацией кальция из костей с 
 восстановлением его уровня во внеклеточной жидкости, и поздней, когда наряду с резорбцией кости наблюдаются процессы образования новых ее клеток, сочетающиеся с повышенным синтезом лизосомальных ферментов в остеокластах, участвующих в процессах резорбции кости. В механизме действия паратгормона участвуют ионы кальция. При длительном избытке паратгормона наблюдается не только деминерализация костной ткани, но и деструкция матрикса, что сопровождается повышением содержания гидроксипролина в плазме крови и экскреции его с мочой. Активированные остеокласты синтезируют повышенное количество коллагеназы и других ферментов, участвующих в деструкции матрикса, например кислой фосфатазы. Это сопровождается образованием новой костной ткани и увеличением минерализации кости, вследствие активации остеобластов.
восстановлением его уровня во внеклеточной жидкости, и поздней, когда наряду с резорбцией кости наблюдаются процессы образования новых ее клеток, сочетающиеся с повышенным синтезом лизосомальных ферментов в остеокластах, участвующих в процессах резорбции кости. В механизме действия паратгормона участвуют ионы кальция. При длительном избытке паратгормона наблюдается не только деминерализация костной ткани, но и деструкция матрикса, что сопровождается повышением содержания гидроксипролина в плазме крови и экскреции его с мочой. Активированные остеокласты синтезируют повышенное количество коллагеназы и других ферментов, участвующих в деструкции матрикса, например кислой фосфатазы. Это сопровождается образованием новой костной ткани и увеличением минерализации кости, вследствие активации остеобластов.
Действие паратгормона на почки. В этом органе паратгормон оказывает два эффекта: с одной стороны, угнетает реабсорбцию фосфатов в проксимальных канальцах, что ведет к фосфатурии и гипофосфатемии, с другой — увеличивает реабсорбцию кальция в дистальных канальцах, т.е. уменьшает экскрецию кальция. Однако при длительной гиперсекреции паратгормона (аденома паращитовидных желез) развивается такая значительная гиперкальциемия, которая, несмотря на повышение реабсорбции кальция, приводит к гиперкальцийурии. Паратгормон снижает реабсорбцию бикарбонатов (рис.8.3).
Рассматривая действие паратгормона на почки, можно заметить, что усиленное выведение фосфата в жидкостях тела влечет за собой уменьшение его количества в крови; это как бы «освобождает» в растворе место для ионов кальция, и происходит его мобилизация из костной ткани. Таким образом, становится возможным повышение концентрации ионов кальция в плазме в соответствии с соотношением [Са]·[Р]=К.

Рис. 8.3. Механизм действия паратгормона на почки.
Стрелки, направленные вверх, означают повышение, а направленные вниз – снижение реабсорбции ионов в почечных канальцах.
Наряду с паратгормоном и кальцитонином в поддержании фосфорно-кальциевого гомеостаза большое значение имеет витамин D3. Витамин D3, воздействуя на всасывание кальция в кишечнике, приводит к повышению концентрации кальция и фосфата в крови. На это изменение состава крови паращитовидные железы реагируют снижением секреции паратгормона, в результате чего уменьшается экскреция фосфата с мочой. Таким образом, если в организме достаточно витамина D3, неважно, эндогенного (кожа) или экзогенного (пища), то будет всасываться достаточно кальция и фосфата для роста и обновления костной ткани.
Роль кальция в организме и его регуляция
Кальций является жизненно важным катионом, выполняет в организме самые разнообразные функции, участвуя во многих процессах жизнедеятельности, как на уровне клетки, так и на уровне внеклеточных систем (рис. 8.4). В крови он присутствует в двух формах – неионизированной (содержание в сыворотке крови составляет 2,25— 2,55 нмоль/л (9—10 мг/100 мл)) и ионизированной (1,2 ммоль/л (4,8 мг/100 мл)). Ионизированный Са2+ активен, неионизированный – не активен, связан с белками плазмы.

Рис. 8.4. Функции кальция в организме.
Ионам кальция принадлежала важная роль в биологических процессах еще задолго до появления в эволюции костного скелета. У человека поддержание внеклеточной концентрации ионов кальция в узких пределах имеет важнейшее значение для функционирования многих тканей. В скелетной и сердечной мышце перемещение ионов Са2+ между цитозолем и саркоплазматическим ретикулумом необходимо для сокращения и расслабления (сопряжение между возбуждением и сокращением). При слишком высокой концентрации ионов Са2+ в крови могут возникать аритмия и фибрилляция желудочков сердца. При низком содержании Са2+ в среде возбудимость скелетной мышцы возрастает, а при высоком – угнетается. Эти эффекты обусловлены изменением нейромышечной возбудимости и лежат в основе мышечных спазмов и резкой гиперрефлексии, наблюдаемых при гипокальциемической тетании. Издавна одним из проявлений гипокальциемической тетании считается положительный симптом Хвостека: подергивание мышц лица при надавливании на лицевой нерв в углу нижней челюсти. Са2+ необходим для секретной активности практически всех эндо- и экзокринных железистых клеток (сопряжение стимула и секреции). Ионы кальция играют ключевую роль и в процессе свертывания крови. Выше подчеркивалось значение Са2+ в качестве второго посредника (с участием или без участия кальмодулина). Отмечалась и роль Са2+ в кругообороте полифосфоинозитолов и его активирующее действие на протеинкиназу С. Внутриклеточные эффекты Са2+ либо аналогичны таковыми цАМФ, либо противоположны. В любом случае Са2+ занимает важнейшее место в функционировании многих гормональных механизмов, а также центральных и периферических нейронов. Помимо регуляторной активности, Са2+ – основной компонент костного скелета.
Концентрация кальция в сыворотке крови является жестким параметром, поэтому регулируется с высокой точностью; она меняется в очень узких пределах. Изменение концентрации Са2+ всего на 1% приводит в действие гомеостатические механизмы. При ее снижении паращитовидные железы увеличивают секрецию паратгормона, в то время как активность парафолликулярных клеток щитовидной железы, продуцирующих кальцитонин, ингибируется. Напротив, при повышении концентрации кальция секретируется кальцитонин, а активность паращитовидных желез снижается. Паратгормон повышает уровень кальция в крови, действуя на кости, кишечник и почки. Кальцитонин снижает ее, действуя главным образом на кости.
Сам кальций, являющийся объектом контроля, выступает в роли положительного (кальцитонин) или отрицательного (паратгормон) сигнала собственной регуляции (рис.8.5).
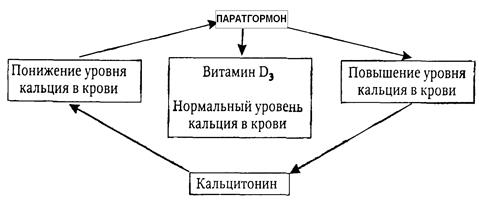
Рис. 8.5. Регуляция уровня кальция в крови.
Важное значение в гомеостазе Са2+ играет витамин D.
D3 может образовываться в коже из 7-дегидротахистерина при освещении ультрафиолетом. Синтезирующееся в коже соединение D3 разносится кровью по всему организму; при этом оно оказывает определенное физиологическое воздействие на некоторые ткани. Таким образом, вещество D3 соответствует всем критериям гормона. Однако эндогенно D3 часто бывает недостаточно из-за того, что значительная часть поверхности тела, как правило, закрыта одеждой, из-за скудости солнечного освещения во многих географических районах земного шара и из-за загрязнения атмосферы примесями, задерживающими ультрафиолетовые лучи. Таким образом, человек все больше и больше зависит от экзогенных источников этого вещества (особенно богаты им рыбья печень, яйца и коровье масло). Поэтому соединение D3 рассматривают также как витамин.
При гиповитаминозе D количество кальция и фосфата в организме оказывается недостаточным для кальцификации костей, что служит причиной развития рахита у детей. Однако концентрация кальция в крови и в этих условиях поддерживается почти на нормальном уровне за счет костной ткани. Этот эффект обусловлен действием паратгормона, который при недостаточном поступлении кальция в организм начинает вырабатываться в большом количестве. Витамин D при введении в больших дозах имитирует эффект самого паратгормона – иначе говоря, происходит мобилизация кальция из костной ткани и интенсификация экскреции фосфата почками. Поэтому витамин D можно использовать для лечения гипопаратиреоза – синдрома, при котором секреция паратгормона снижена. Гипопаратиреоз может возникнуть в результате случайного удаления паращитовидных желез при хирургической операции по поводу зоба. Передозировка витамина D, в частности при профилактике рахита у грудных детей, может вызывать нарушение роста костей и обмена кальция.
Железы, контролирующие гомеостаз кальция, получают информацию об изменениях его концентрации и соответствующим образом на нее реагируют (рис. 8.6).

Рис. 8.6. Гормональная регуляция гомеостаза Са2+.
Иными словами, когда избыточный уровень кальция нормализуется, исчезнет сигнал, активирующий кальцитонинсекретирующие клетки и тормозящий активность клеток паращитовидных желез. Когда же корригируется гипокальциемия, секреторные клетки получают противоположные сигналы.
ПОЛОВЫЕ ЖЕЛЕЗЫ
Биология полового размножения отличается от биологии особи тем, что у каждого члена репродуктивной единицы регулируются функции, комплементарные функциям другого или других членов. Например, гаметогенез происходит у особей и мужского и женского пола. Хотя эти процессы у обоих полов имеют некоторое сходство, они в то же время существенно различаются. Тем не менее, они комплементарны, поскольку созревание гамет, анатомические структуры, обеспечивающие их встречу, механизмы имплантации и развития оплодотворенной яйцеклетки — все это совместный вклад всех трех членов репродуктивной единицы в одно общее дело.

Рис. 9.1. Пример репродуктивной единицы.
По существу эндокринология размножения занимается проблемой продолжения рода и гомеостатическим регулированием популяций. Внимание человека и общества к вопросам полового размножения наглядно проявляется во всей мировой истории, искусстве и литературе, не говоря уже об экономике, политике и религии. Огромное число людей имеет детей, тогда как другие предпринимают колоссальные усилия для предотвращения деторождения. Изучение биологии размножения создает основу для выяснения причин бесплодия с одной стороны, и регуляции рождаемости – с другой.
