Режимы механической ивл
ИВЛ с регуляцией по объему (объемная, или традиционная, ИВЛ — Conventional ventilation) — наиболее распространенный метод, при котором в легкие во время вдоха вводится с помощью респиратора заданный ДО. При этом в зависимости от конструктивных особенностей респиратора можно устанавливать ДО или MOB, либо оба показателя. ЧД и давление в дыхательных путях являются произвольными величинами. Если, например, величина MOB равна 10 л, а ДО — 0,5 л, то ЧД составит 10 : 0,5 = 20 в минуту. В некоторых респираторах ЧД устанавливается независимо от других параметров и обычно равна 16—20 в минуту. Давление в дыхательных путях во время вдоха, в частности его максимальное пиковое (Рпик) значение, при этом зависит от ДО, формы кривой потока, длительности вдоха, сопротивления дыхательных путей и растяжимости легких и грудной клетки. Переключение с вдоха на выдох осуществляется после окончания времени вдоха при заданной ЧД или после введения в легкие заданного ДО. Выдох происходит после открытия клапана респиратора пассивно под воздействием эластической тяги легких и грудной клетки (рис. 4.4).
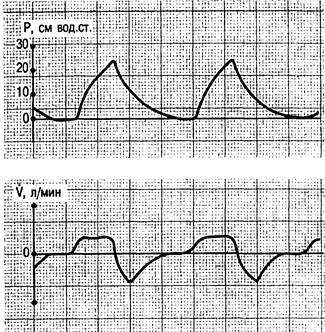
Рис. 4.4. Кривые давления (Р) и потока (V) в дыхательных путях при ИВЛ.
ДО устанавливают из расчета 10—15, чаще 10—13 мл/кг массы тела. Нерационально выбранный ДО существенно влияет на газообмен и максимальное давление во время фазы вдоха. При неадекватно малом ДО часть альвеол не вентилируется, вследствие чего образуются ателектатические очаги, вызывающие внутрилегочный шунт и артериальную гипоксемию. Слишком большой ДО приводит к значительному увеличению давления в дыхательных путях во время вдоха, что может вызвать баротравму легких. Важным регулируемым параметром механической ИВЛ является отношение времени вдох/выдох, от которого во многом зависит среднее давление в дыхательных путях во время всего дыхательного цикла. Более продолжительный вдох обеспечивает лучшее распределение газа в легких при патологических процессах, сопровождающихся неравномерностью вентиляции. Удлинение фазы выдоха часто бывает необходимым при бронхообструктивных заболеваниях, снижающих скорость выдоха. Поэтому в современных респираторах реализована возможность регуляции времени вдоха и выдоха (Тi и TE) в широких пределах. В объемных респираторах чаще используются режимы Тi : Tе = 1 : 1; 1 : 1,5 и 1 : 2. Эти режимы способствуют улучшению газообмена, повышают РаО2 и дают возможность уменьшить фракцию ингалируемого кислорода (ВФК). Относительное удлинение времени вдоха позволяет, не уменьшая дыхательного объема, снизить Рпик на вдохе, что важно для профилактики баротравмы легких. При ИВЛ также широко используется режим с инспираторным плато, достигаемым прерыванием потока после окончания вдоха (рис. 4.5). Этот режим рекомендуется при длительной ИВЛ. Длительность плато на вдохе может быть установлена произвольно. Рекомендуемые параметры его равны 0,3—0,4 с или 10—20 % от продолжительности дыхательного цикла. Данное плато также улучшает распределение газовой смеси в легких и снижает опасность баротравмы. Давление в конце плато фактически соответствует так называемому эластическому давлению, его считают равным альвеолярному давлению. Разница между Рпик и Рплато равна резистивному давлению. При этом создается возможность определять во время ИВЛ примерную величину растяжимости системы легкие — грудная клетка, но для этого нужно знать скорость потока [Кассиль В.Л. и др., 1997].
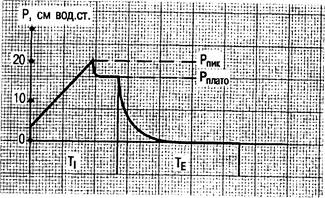
Рис. 4.5. Режим ИВЛ с инспираторным плато.
Кривая давления (Р) в дыхательных путях; Рпик - пиковое давление в дыхательных путях Pплато— давление при инспираторной паузе.
Выбор MOB может быть приблизительным либо проводиться под контролем уровня газового состава артериальной крови. В связи с тем что на РаО2 может влиять большое количество факторов, адекватность ИВЛ определяют по РаСО2. Как при контролируемой вентиляции, так и в случае ориентировочного установления MOB предпочтительна умеренная гипервентиляция с поддержанием РаСО2 на уровне 30 мм рт.ст. (4 кПа). Преимущества такой тактики могут быть определены следующим образом: гипервентиляция менее опасна, чем гиповентиляция; при более высоком MOB меньше опасность коллапса легких; при гипокапнии облегчается синхронизация аппарата с пациентом; гипокапния и алкалоз более благоприятны для действия некоторых фармакологических средств; в условиях сниженного РаСО2 уменьшается опасность сердечных аритмий.
Учитывая то, что гипервентиляция является рутинной методикой, следует помнить об опасности значительного снижения МОС и мозгового кровотока вследствие гипокапнии. Падение РаСО2 ниже физиологической нормы подавляет стимулы к самостоятельному дыханию и может стать причиной неоправданно длительной ИВЛ. У больных с хроническим ацидозом гипокапния приводит к истощению бикарбонатного буфера и замедленному восстановлению его после ИВЛ. У больных группы высокого риска поддержание соответствующих MOB и РаСО2 жизненно необходимо и должно осуществляться только при строгом лабораторном и клиническом контроле.
Длительная ИВЛ с постоянным ДО делает легкие менее эластичными. В связи с увеличением объема остаточного воздуха в легких изменяется отношение величин ДО и ФОЕ. Улучшение условий вентиляции и газообмена достигается путем периодического углубления дыхания. Для преодоления монотонности вентиляции в респираторах предусмотрен режим, обеспечивающий периодическое раздувание легких. Последнее способствует улучшению физических характеристик легких и в первую очередь увеличению их растяжимости. При введении в легкие дополнительного объема газовой смеси следует помнить об опасности баротравмы. В отделении интенсивной терапии раздувание легких обычно проводят с помощью большого мешка Амбу.
Влияние ИВЛ с перемежающимся положительным давлением и пассивным выдохом на деятельность сердца. ИВЛ с перемежающимся положительным давлением и пассивным выдохом оказывает комплексное влияние на сердечно-сосудистую систему. Во время фазы вдоха создается повышенное внутригрудное давление и венозный приток к правому предсердию уменьшается, если давление в грудной клетке равно венозному. Перемежающееся положительное давление с уравновешенным альвеолокапиллярным давлением не приводит к росту трансмурального давления и не меняет постнагрузку на правый желудочек. Если же трансмуральное давление при раздувании легких повысится, то возрастает нагрузка на легочные артерии и увеличивается постнагрузка на правый желудочек.
Умеренное положительное внутригрудное давление увеличивает венозный приток к левому желудочку, поскольку способствует поступлению крови из легочных вен в левое предсердие. Положительное внутригрудное давление также снижает постнагрузку на левый желудочек и приводит к увеличению сердечного выброса (СВ).
Если давление в грудной клетке будет очень высоким, то давление наполнения левого желудочка может уменьшиться вследствие увеличения постнагрузки на правый желудочек. Это может привести к перерастяжению правого желудочка, сдвигу межжелудочковой перегородки влево и снижению объема наполнения левого желудочка.
Большое влияние на состояние пред- и постнагрузки оказывает интраваскулярный объем. При гиповолемии и низком центральном венозном давлении (ЦВД) повышение внутригрудного давления приводит к более выраженному снижению венозного притока в легкие. Снижается и СВ, что зависит от неадекватного наполнения левого желудочка. Чрезмерное повышение внутригрудного давления даже при нормальном внутрисосудистом объеме снижает диастолическое наполнение обоих желудочков и СВ.
Таким образом, если ППД проводится в условиях нормоволемии и выбранные режимы не сопровождаются ростом трансмурального капиллярного давления в легких, то нет никакого отрицательного влияния метода на деятельность сердца. Более того, возможность увеличения СВ и АДсист следует учитывать во время сердечно-легочной реанимации (СЛР). Раздувание легких ручным методом при резко сниженном СВ и нулевом АД способствует увеличению СВ и подъему АДсист [Марино П., 1998].
ИВЛ с положительным давлением в конце выдоха (ПДКВ) (Continuous positive pressure ventilation — CPPV — Positive end-expiratory pressure — PEEP). При этом режиме давление в дыхательных путях во время конечной фазы выдоха не снижается до 0, а удерживается на заданном уровне (рис. 4.6). ПДКВ достигается при помощи специального блока, встроенного в современные респираторы. Накоплен очень большой клинический материал, свидетельствующий об эффективности данного метода. ПДКВ применяется при лечении ОДН, связанной с тяжелыми легочными заболеваниями (РДСВ, распространенные пневмонии, хронические обструктивные заболевания легких в стадии обострения) и отеком легких. Однако доказано, что ПДКВ не уменьшает и даже может увеличивать количество внесосудистой воды в легких. В то же время режим ПДКВ способствует более физиологическому распределению газовой смеси в легких, снижению венозного шунта, улучшению механических свойств легких и транспорта кислорода. Имеются данные о том, что ПДКВ восстанавливает активность сурфактанта и уменьшает его бронхоальвеолярный клиренс.
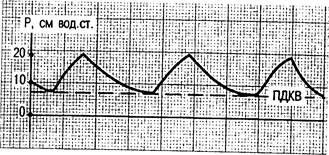
Рис. 4.6. Режим ИВЛ с ПДКВ.
Кривая давления в дыхательных путях.
При выборе режима ПДКВ следует иметь в виду, что он может существенно уменьшить СВ. Чем больше конечное давление, тем существеннее влияние этого режима на гемодинамику. Снижение СВ может наступить при ПДКВ 7 см вод.ст. и более, что зависит от компенсаторных возможностей сердечно-сосудистой системы. Повышение давления до 12 см вод.ст. способствует значительному возрастанию нагрузки на правый желудочек и увеличению легочной гипертензии. Отрицательные эффекты ПДКВ могут во многом зависеть от ошибок в его применении. Не следует сразу создавать высокий уровень ПДКВ. Рекомендуемый начальный уровень ПДКВ — 2—6 см вод.ст. Повышение давления в конце выдоха следует проводить постепенно, «шаг за шагом» и при отсутствии должного эффекта от установленной величины. Повышают ПДКВ на 2—3 см вод.ст. не чаще, чем каждые 15—20 мин. Особенно осторожно повышают ПДКВ после 12 см вод.ст. Наиболее безопасный уровень показателя — 6—8 см вод.ст., однако это не означает, что данный режим оптимален в любой ситуации. При большом венозном шунте и выраженной артериальной гипоксемии может потребоваться более высокий уровень ПДКВ с ВФК 0,5 и выше. В каждом конкретном случае величину ПДКВ выбирают индивидуально! Обязательным условием является динамическое исследование газов артериальной крови, рН и параметров центральной гемодинамики: сердечного индекса, давления наполнения правого и левого желудочков и общего периферического сопротивления. При этом следует учитывать также и растяжимость легких.
ПДКВ способствует «раскрытию» нефункционирующих альвеол и ателектатических участков, вследствие чего улучшается вентиляция альвеол, которые вентилировались недостаточно или не вентилировались совсем и в которых происходило шунтирование крови. Положительный эффект ПДКВ обусловлен увеличением функциональной остаточной емкости и растяжимости легких, улучшением вентиляционно-перфузионных отношений в легких и уменьшением альвеолярно-артериальной разности по кислороду.
Правильность уровня ПДКВ может быть определена по следующим основным показателям:
• отсутствие отрицательного влияния на кровообращение;
• увеличение растяжимости легких;
• уменьшение легочного шунта.
Основным показанием кПДКВ служит артериальная гипоксемия, не устраняемая при других режимахИВЛ.
Характеристика режимов ИВЛ с регуляцией по объему:
• важнейшие параметры вентиляции (ДО и MOB), как и отношение длительности вдоха и выдоха, устанавливает врач;
• точный контроль адекватности вентиляции с выбранной FiО2 осуществляется путем анализа газового состава артериальной крови;
• установленные объемы вентиляции независимо от физических характеристик легких не гарантируют оптимального распределения газовой смеси и равномерности вентиляции легких;
• для улучшения вентиляционно-перфузионных отношений рекомендуется периодическое раздувание легких или проведение ИВЛ в режиме ПДКВ.
ИВЛ с регулируемым давлением во время фазы вдоха — широко распространенный режим. Одним из режимов ИВЛ, который становится все более популярным в последние годы, является ИВЛ с регулируемым давлением и инверсированным отношением времени вдох : выдох (Pressure controlled inverse ratio ventilation — PC-IRV). Этот метод применяется при тяжелых поражениях легких (распространенные пневмонии, РДСВ), требующих более осторожного подхода к респираторной терапии. Улучшить распределение газовой смеси в легких с меньшим риском баротравмы можно путем удлинения фазы вдоха в пределах дыхательного цикла под контролем заданного давления. Увеличение отношения вдох/выдох до 4 : 1 позволяет снизить разницу между пиковым давлением в дыхательных путях и давлением в альвеолах. Вентиляция альвеол происходит во время вдоха, а в короткую фазу выдоха давление в альвеолах не снижается до 0 и они не коллабируются. Амплитуда давления при этом режиме вентиляции меньше, чем при ПДКВ. Важнейшим преимуществом ИВЛ с регуляцией по давлению является возможность управления пиковым показателем давления. Применение же вентиляции с регуляцией по ДО не создает этой возможности. Заданный ДО сопровождается нерегулируемым пиковым показателем альвеолярного давления и может вести к перераздуванию неколлабированных альвеол и их повреждению, в то время как часть альвеол не будет в должной мере вентилироваться. Попытка же уменьшения Ральв путем уменьшения ДО до 6—7 мл/кг и соответственного увеличения ЧД не создает условий для равномерного распределения газовой смеси в легких. Таким образом, основным преимуществом ИВЛ с регуляцией по показателям давления и увеличением продолжительности вдоха является возможность полноценной оксигенации артериальной крови при более низких дыхательных объемах, чем при объемной ИВЛ (рис. 4.7; 4.8).
Характерные черты ИВЛ с регулируемым давлением и инверсированным отношением вдох/выдох:
• уровень максимального давления Рпик и частоту вентиляции устанавливает врач;
• Рпик и транспульмональное давление ниже, чем при объемнойИВЛ;
• продолжительность вдоха больше продолжительности выдоха;
• распределение вдыхаемой газовой смеси и оксигенация артериальной крови лучше, чем при объемнойИВЛ;
• во время всего дыхательного цикла создается положительное давление;
• во время выдоха создается положительное давление, уровень которого определяется продолжительностью выдоха — давление тем выше, чем короче выдох;
• вентиляцию легких можно проводить с меньшим ДО, чем при объемной ИВЛ [Кассиль В.Л. и др., 1997].
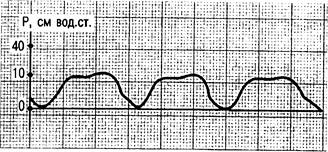
Рис. 4.7. Режим ИВЛ с управляемым давлением. Кривая давления в дыхательных путях.
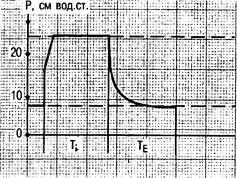
Рис. 4.8. Вентиляция легких с двумя фазами положительного давления в дыхательных путях (режим BIPAP).
Ti — фаза вдоха; Те — фаза выдоха.
ВСПОМОГАТЕЛЬНАЯ ИВЛ
Вспомогательная ИВЛ (Assisted controlled mechanical ventilation — ACMV, или AssCMV) — механическая поддержка самостоятельного дыхания пациента. Во время начала спонтанного вдоха вентилятор делает искусственный вдох. Падение давления в дыхательных путях на 1—2 см вод.ст. во время начала вдоха воздействует на триггерную систему аппарата, и он начинает подавать отданный ДО, снижая работу дыхательных мышц. ВИВЛ позволяет устанавливать необходимую, наиболее оптимальную для данного пациента ЧД.
Адаптационный способ ВИВЛ. Этот способ проведения ИВЛ заключается в том, что частота вентиляции, как и другие параметры (ДО, отношение продолжительности вдоха и выдоха), тщательно приспосабливаются («подстраиваются») к спонтанному дыханию больного. Ориентируясь на предварительные параметры дыхания больного, обычно устанавливают первоначальную частоту дыхательных циклов аппарата на 2—3 больше, чем частота спонтанного дыхания больного, а ДО аппарата на 30—40 % выше, чем собственный ДО больного в покое. Адаптация пациента происходит легче при отношении вдох/выдох = 1:1,3, использовании ПДКВ 4—6 см вод.ст. и при включении в контур респиратора РО-5 клапана дополнительного вдоха, допускающего поступление атмосферного воздуха при несовпадении аппаратного и спонтанного дыхательных циклов. Начальный период адаптации проводят двумя—тремя кратковременными сеансами ВИВЛ (ВНВЛ) по 15—30 мин с 10-минутными перерывами. В перерывах с учетом субъективных ощущений больного и степени дыхательного комфорта проводят корректировку вентиляции. Адаптацию считают достаточной, когда отсутствует сопротивление вдоху, а экскурсии грудной клетки совпадают с фазами искусственного дыхательного цикла.
Триггерный способ ВИВЛ осуществляется с помощью специальных узлов респираторов («триггерного блока» или системы «откликания»). Триггерный блок предназначен для переключения распределительного устройства с вдоха на выдох (или наоборот) вследствие дыхательного усилия больного.
Работу триггерной системы определяют два основных параметра: чувствительность триггера и скорость «откликания» респиратора. Чувствительность блока определяется наименьшей величиной потока или отрицательного давления, необходимой для срабатывания переключающего устройства респиратора. При малой чувствительности аппарата (например, 4—6 см вод.ст.) потребуется слишком большое усилие со стороны пациента, чтобы начался вспомогательный вдох. При повышенной чувствительности респиратор, наоборот, может реагировать на случайные причины. Триггерный блок, чувствительный к потоку, должен реагировать на поток в 5—10 мл/с. Если же Триггерный блок чувствителен к отрицательному давлению, то разрежение на откликание аппарата должно быть 0,25— 0,5 см вод.ст. [Юревич В.М., 1997]. Такие скорость и разрежение на вдохе способен создавать ослабленный больной. Во всех случаях триггерная система должна быть регулируемой для создания лучших условий для адаптации больного.
Триггерные системы в различных респираторах регулируются по показателям давления (pressure triggering), скорости потока (flow triggering, flow by) или по ДО (volume triggering). Инерционность триггерного блока определяется «временем задержки». Последнее не должно превышать 0,05—0,1 с. Вспомогательный вдох должен приходиться на начало, а не на конец вдоха больного и во всяком случае должен совпадать с его вдохом.
Возможна комбинация ИВЛ с ВИВЛ.
Искусственно-вспомогательная вентиляция легких (Assist/Control ventilation — Ass/CMV, или A/CMV) — сочетание ИВЛ и ВИВЛ. Суть метода заключается в том, что больному проводят традиционную ИВЛ с ДО 10—12 мл/кг, но частоту устанавливают такую, чтобы она обеспечивала минутную вентиляцию в пределах 80 % от должной. При этом должна быть включена триггерная система. Если конструкция аппарата позволяет, то используют режим поддержки давлением. Этот метод приобрел в последние годы большую популярность, особенно при адаптации больного к ИВЛ и при отключении респиратора.
Поскольку MOB несколько ниже требуемого, у больного возникают попытки к самостоятельному дыханию, а триггерная система обеспечивает дополнительные вдохи. Такая комбинация ИВЛ и ВИВЛ находит широкое применение в клинической практике.
Искусственно-вспомогательную вентиляцию легких целесообразно использовать при традиционной ИВЛ для постепенной тренировки и восстановления функции дыхательных мышц. Комбинация ИВЛ и ВИВЛ находит широкое применение как во время адаптации больных к механической вентиляции и режимам ИВЛ, так и в период отключения респиратора после длительной ИВЛ.
Поддержка дыхания давлением (Pressure support ventilation — PSV, или PS). Этот режим триггерной ИВЛ заключается в том, что в системе аппарат — дыхательные пути больного создается положительное постоянное давление. При попытке вдоха больного включается триггерная система, которая реагирует на снижение давления в контуре ниже заданного уровня ПДКВ. Важно, чтобы в период вдоха, как и во время всего дыхательного никла, не происходило эпизодов даже кратковременного снижения давления в дыхательных путях ниже атмосферного. При попытке выдоха и повышении давления в контуре свыше установленной величины инспираторный поток прерывается и у больного происходит выдох. Давление в дыхательных путях быстро снижается до уровня ПДКВ.
Режим (PSV) обычно хорошо переносится больными. Это связано с тем, что поддержка дыхания давлением улучшает альвеолярную вентиляцию при повышенном содержании внутрисосудистой воды в легких. Каждая из попыток вдоха у больного приводит к увеличению газотока, подаваемого респиратором, скорость которого зависит от доли участия самого пациента в акте дыхания. ДО при поддержке давлением прямо пропорционален заданному давлению. При этом режиме снижаются потребление кислорода и расход энергии, отчетливо преобладают положительные эффекты ИВЛ. Особо интересен принцип пропорциональной вспомогательной вентиляции, заключающийся в том, что во время энергичного вдоха у пациента увеличивается объемная скорость подаваемого потока в самом начале вдоха, и заданное давление достигается быстрее. Если же инспираторная попытка слабая, то поток продолжается почти до конца фазы вдоха и заданное давление достигается позже.
В респираторе «Bird-8400-ST» реализована модификация Pressure Support с обеспечением заданного ДО.
Характеристики режима поддержки дыхания давлением (PSV):
• уровень Рпик устанавливается врачом и величина Vт зависит от него;
• в системе аппарат — дыхательные пути больного создается постоянное положительное давление;
• на каждый самостоятельный вдох больного аппарат откликается изменением объемной скорости потока, которая регулируется автоматически и зависит от инспираторного усилия больного;
• ЧД и продолжительность фаз дыхательного цикла зависят от дыхания пациента, но в известных пределах могут регулироваться врачом;
• метод легко совместим с ИВЛ и ППВЛ.
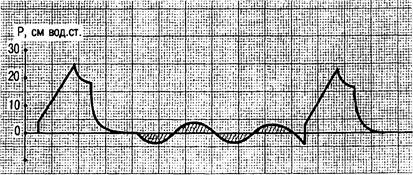
Рис. 4.9. Перемежающаяся принудительная вентиляция легких.
При попытке вдоха у больного респиратор через 35—40 мс начинает подавать в дыхательные пути поток газовой смеси до достижения определенного заданного давления, которое поддерживается в течение всей фазы вдоха больного. Пик скорости потока приходится на начало фазы вдоха, что не приводит к дефициту потока. Современные респираторы снабжены микропроцессорной системой, которая анализирует форму кривой и величину скорости потока и выбирает наиболее оптимальный режим для данного больного. Поддержка дыхания давлением в описываемом режиме и с некоторыми модификациями используется в респираторах «Bird 8400 ST», «Servo-ventilator 900 С», «Engstrom-Erika», «Purittan-Bennet 7200» и др.
Перемежающаяся принудительная вентиляция легких (ППВЛ) (Intermittent mandatory ventilation — IMV) — это метод вспомогательной вентиляции легких, при котором пациент дышит самостоятельно через контур респиратора, но через заданные произвольно промежутки времени осуществляется один аппаратный вдох с заданным ДО (рис. 4.9). Как правило, используется синхронизированная ППВЛ (Synchronized intermittent mandatory ventilation — SIMV), т.е. начало аппаратного вдоха совпадает с началом самостоятельного вдоха пациента. При этом режиме пациент сам выполняет основную работу дыхания, которая зависит от частоты самостоятельного дыхания больного, а в промежутках между вдохами осуществляется вдох с помощью триггерной системы. Эти промежутки могут быть настроены врачом произвольно, аппаратный вдох осуществляется через 2, 4, 8 и т.д. очередных попыток больного. При ППВЛ не допускают снижения давления в дыхательных путях и при поддержке дыхания обязательно используют ПДКВ. Каждый самостоятельный вдох больного сопровождается поддержкой давлением, и на этом фоне с определенной частотой происходит аппаратный вдох [Кассиль В.Л. и др., 1997].
Основные характеристики ППВЛ:
• вспомогательная вентиляция легких сочетается с аппаратным вдохом при заданном ДО;
• частота дыхания зависит от частоты инспираторных попыток больного, но ее может регулировать и врач;
• MOB является суммой самостоятельного дыхания и МО принудительных вдохов; врач может регулировать работу дыхания больного путем изменения частоты принудительных вдохов; метод может быть совместим с поддержкой вентиляции давлением и другими способамиВВЛ.
ВЫСОКОЧАСТОТНАЯ ИВЛ
Высокочастотной принято считать ИВЛ с частотой дыхательных циклов более 60 в минуту. Такая величина выбрана потому, что при указанной частоте переключения фаз дыхательных циклов проявляется основное свойство ВЧ ИВЛ — постоянное положительное давление (ППД) в дыхательных путях. Естественно, что пределы частоты, от которых проявляется это свойство, довольно широки и зависят от MOB, растяжимости легких и грудной клетки, скорости и способа вдувания дыхательной смеси и других причин. Однако в подавляющем большинстве случаев именно при частоте дыхательных циклов 60 в минуту в дыхательных путях больного создается ППД. Указанная величина удобна для перевода частоты вентиляции в герцы, что целесообразно для расчетов в более высоких диапазонах и сравнения получаемых результатов с зарубежными аналогами. Диапазон частоты дыхательных циклов очень широк — от 60 до 7200 в минуту (1—120 Гц), однако верхним пределом частоты ВЧ ИВЛ считают 300 в минуту (5 Гц). При более высоких частотах нецелесообразно применять пассивное механическое переключение фаз дыхательных циклов из-за больших потерь ДО во время переключения, возникает необходимость использования активных способов прерывания вдуваемого газа или генерирования его колебаний. Кроме того, при частоте ВЧ ИВЛ свыше 5 Гц становятся практически незначимыми величины амплитудного давления в трахее [Молчанов И.В., 1989].
Причиной образования ППД в дыхательных путях при ВЧ ИВЛ является эффект «прерванного выдоха». Очевидно, что при неизмененных прочих параметрах учащение дыхательных циклов приводит к росту постоянного положительного и максимального давлений при уменьшении амплитуды давления в дыхательных путях. Увеличение или уменьшение ДО вызывает соответствующие изменения давления. Укорочение времени вдоха приводит к уменьшению ППД и увеличению максимального и амплитудного давления в дыхательных путях.
В настоящее время наиболее распространены три способаВЧ ИВЛ:
объемный, осцилляторный и струйный.
Объемная ВЧ ИВЛ (High frequency positive pressure ventilation — HFPPV) с заданным потоком или заданным ДО часто обозначается как ВЧ ИВЛ под положительным давлением. Частота дыхательных циклов обычно составляет 60—110 в минуту, продолжительность фазы вдувания не превышает 30 % длительности цикла. Альвеолярная вентиляция достигается при сниженных ДО и указанной частоте. Увеличивается ФОЕ, создаются условия для равномерного распределения дыхательной смеси в легких (рис. 4.10).
В целом объемная ВЧ ИВЛ не может заменить традиционную ИВЛ и находит ограниченное применение: при операциях на легких с наличием бронхоплевральных свищей, для облегчения адаптации больных к другим режимам ИВЛ, при отключении респиратора.
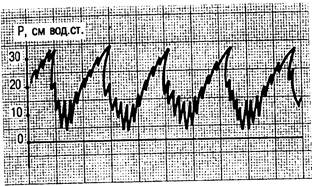
Рис. 4.10. ИВЛ в сочетании со струйной ВЧ ИВЛ. Кривая давления в дыхательных путях.
Осцилляторная ВЧ ИВЛ (High frequency oscillation — HFO, HFLO) представляет собой модификацию апноэтического «диффузионного» дыхания. Несмотря на отсутствие дыхательных движений, с помощью этого метода достигается высокая оксигенация артериальной крови, но при этом нарушается элиминация СО2, что ведет к дыхательному ацидозу. Применяется при апноэ и невозможности быстрой интубации трахеи с целью устранения гипоксии.
Струйная ВЧ ИВЛ (High frequency jet ventilation — HFJV) — наиболее распространенный метод. При этом регулируются три параметра: частота вентиляции, рабочее давление, т.е. давление дыхательной смеси, подаваемой в шланг пациента, и отношение вдох/выдох.
Существуют два основных способа ВЧ ИВЛ: инжекционный и чрескатетерный. В основу инжекционного способа положен эффект Вентури: струя кислорода, подаваемая под давлением 1—4 кгс/см2 через инжекционную канюлю, создает вокруг последней разрежение, вследствие чего происходит подсос атмосферного воздуха. С помощью коннекторов инжектор соединяется с эндотрахеальной трубкой. Через дополнительный патрубок инжектора осуществляются подсос атмосферного воздуха и сброс выдыхаемой газовой смеси. Это позволяет реализовать струйную ВЧ ИВЛ при негерметичном дыхательном контуре.
Степень увеличения ДО при данном методе зависит от диаметра и длины инжекционной канюли, величины рабочего давления, частоты вентиляции, аэродинамического сопротивления дыхательных путей. При постоянном потоке для получения газовой смеси с содержанием 60—40 % кислорода коэффициент инжекции (относительное количество подсасываемого воздуха по отношению к расходу кислорода) необходимо соответственно увеличить от 1 до 3.
Таким образом, ВЧ ИВЛ проводится при негерметичном дыхательном контуре через интубационную трубку, катетер или иглу, вставленные чрескожным доступом в трахею. Больные легко адаптируются к струйной ВЧ ИВЛ при сохраненном самостоятельном дыхании. Метод может быть использован при наличии бронхоплевральных свищей.
Несмотря на широкое применение методов ВЧ ИВЛ, они в основном применяются как вспомогательные методы при проведении респираторной терапии. Как самостоятельный вид ВЧ ИВЛ для поддержания газообмена нецелесообразна. Дробное применение сеансов этого метода длительностью 40 мин может быть рекомендовано всем больным, которым проводится ИВЛ свыше 24 ч. Комбинация ВЧ ИВЛ с традиционной ИВЛ — прерывистая ВЧ ИВЛ — является перспективным методом поддержания адекватного газообмена и профилактики легочных осложнений в послеоперационном периоде. Суть метода заключается в том, что в режим ВЧ ИВЛ вводятся паузы, обеспечивающие снижение давления в дыхательных путях до необходимой величины. Эти паузы соответствуют фазе выдоха при традиционной ИВЛ. Паузы создаются путем отключения электромагнитного преобразователя аппарата ВЧ ИВЛ на 2—3 с 6—10 раз в минуту под контролем уровня газов в крови (рис. 4.11).
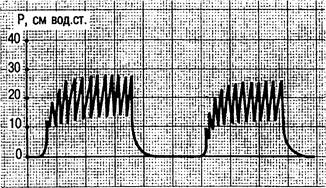
Рис. 4.11. Прерывистая струйная ВЧ ИВЛ. Кривая давления в дыхательных путях.
В восстановительном периоде, особенно при «отлучении» больных от респиратора после длительной многодневной ИВЛ, имеются все показания к проведению сеансов ВЧ ИВЛ, часто в комбинации с ВИВЛ. Как в процессе ИВЛ, так и на этапе «отлучения» и после экстубации рекомендуется использовать режим ПДКВ. Количество сеансов ВЧ ИВЛ может быть различным — от 2—3 до 10 и более в сутки. Вследствие более рациональной вентиляции и улучшения физических свойств легких повышается оксигенация артериальной крови. Обычно больные хорошо переносят этот режим, влияние на гемодинамику в целом благоприятное. Однако указанные эффекты непродолжительны, для их закрепления требуются повторные сеансы респираторной терапии, являющиеся своеобразным методом физиотерапии легких.
Показаниями к применению ВЧ ИВЛ также служат невозможность экстренной интубации трахеи, профилактика гипоксемии при смене интубационной трубки, транспортировка тяжелобольных, нуждающихся в ИВЛ. Для ВЧ ИВЛ применяются респираторы ЕУ-А («Дрегер»), отечественные серии «Спирон», «Ассистент» и др.
Недостатками методов ВЧ ИВЛ являются сложность согревания и увлажнения дыхательной смеси, большой расход кислорода. Возникают определенные трудности с мониторированием ВФК, определением истинного давления в дыхательных путях, ДО и MOB. Очень высокая частота вдохов (более 200—300 в минуту) или удлинение вдоха приводят к уменьшению альвеолярной вентиляции, а слишком короткий выдох способствует увеличению ПДКВ с более выраженным влиянием на гемодинамику и риском баротравмы. ВЧ ИВЛ не рекомендуется применять для лечения тяжелых форм распространенных пневмоний и РДСВ. Следует помнить о том, что большие потоки кислорода и воздуха при затрудненном выдохе могут вызвать тяжелую баротравму легких.
БАРОТРАВМА ЛЕГКИХ
Баротравма при ИВЛ — повреждение легких, вызванное действием повышенного давления в дыхательных путях. Следует указать на два основных механизма, вызывающих баротравму: 1) перераздувание легких; 2) неравномерность вентиляции на фоне измененной структуры легких.
При баротравме воздух может попасть в интерстиций, средостение, ткани шеи, вызвать разрыв плевры и даже проникать в брюшную полость. Баротравма представляет собой грозное осложнение, которое может привести к летальному исходу. Важнейшее условие профилактики баротравмы — мониторинг показателей биомеханики дыхания, тщательная аускультация легких, периодический рентгенологический контроль грудной клетки. В случае возникшего осложнения необходима его ранняя диагностика. Отсрочка в диагностике пневмоторакса значительно ухудшает прогноз!
Клинические признаки пневмоторакса могут отсутствовать или быть неспецифичными. Аускультация легких на фоне ИВЛ часто не позволяет выявить изменения дыхания. Наиболее частые признаки — внезапная гипотензия и тахикардия. Пальпация воздуха под кожей шеи или верхней половины грудной клетки — патогномоничный симптом баротравмы легких. При подозрении на баротравму необходима срочная рентгенография грудной клетки. Ранний симптом баротравмы — выявление интерстициальной эмфиземы легких, которую следует считать предвестником пневмоторакса. В вертикальном положении воздух обычно локализуется в верхушечном отделе легочного поля, а в горизонтальном — в передней реберно-диафрагмальной борозде у основания легкого.
При проведении ИВЛ пневмоторакс опасен из-за возможности сдавления легких, крупных сосудов и сердца. Поэтому выявленный пневмоторакс требует немедленного дренирования плевральной полости. Легкие лучше раздувать без использования отсоса, по методу Бюллау, так как создаваемое отрицательное давление в плевральной полости может превышать транспульмональное давление и увеличивать скорость потока воздуха нз легкого в полость плевры. Однако, как показывает опыт, в отдельных случаях необходимо применять дозированное отрицательное давление в плевральной полости для лучшего расправления легких.
МЕТОДЫ ОТМЕНЫ ИВЛ
Восстановление спонтанного дыхания после продленной ИВЛ сопровождается не только возобновлением деятельности дыхательных мышц, но и возвратом к нормальным соотношениям колебаний внутригрудного давления. Изменения плеврального давления от положительных значений до отрицательных приводят к важным гемодинамическим сдвигам: повышается венозный возврат, но также увеличивается постнагрузка на левый желудочек, и в результате может падать систолический ударный объем. Быстрое отключение респиратора может вызвать сердечную дисфункцию. Прекращать ИВЛ можно только после устранения причин, вызвавших развитие ОДН. При этом должны быть учтены и многие другие факторы: общее состояние больного, неврологический статус, показатели гемодинамики, водный и электролитный баланс и, самое главное, возможность поддержания адекватного газообмена при самостоятельном дыхании.
