Температура тела и ее измерение
Температура тела человека является показателем теплового состояния организма и остается относительно постоянной. Поддержание постоянства температуры тела обеспечивается процессами терморегуляции: теплопродукцией и теплоотдачей.
В норме температура тела человека, измеренная в подмышечной впадине, колеблется в пределах 36,4-36,8 °С.
Различают:
1) субнормальную температуру (ниже 36°С);
2) субфебрильнуго температуру (37,1-38°С);
3) фебрильную температуру (более 38,1 °С).
Летальная максимальная температура тела человека (т.е. при которой наступает смерть) составляет 43°С.
Летальная минимальная температура тела человека колеблется в пределах 15-23°С. Физиологические колебания температуры тела составляют 0,2-0,5°С при измерении температуры тела в подмышечной области.
Температура тела человека зависит от:
• места измерения;
• времени суток;
• возраста;
• приема пищи.
Так, у пожилых людей температура нередко субнормальная, а у новорожденных, например, она достигает при измерении в подмышечной впадине 37,2°С.
Термометрия - это измерение температуры тела человека. Измерение проводится с помощью:
• медицинского максимального термометра по Цельсию;
• электротермометров (термощупов);
• радиокапсул, снабженных датчиками, передающими сигналы об изменении температуры тела или отдельных органов, которые фиксируются соответствующими приборами;
• тепловидения или термографии.
Правила измерения температуры тела человека: температуру измеряют 2 раза в день - утром, натощак (7-8 часов), и вечером, перед последним приемом пищи (17-18 часов), в отдельных случаях каждые 2-3 часа.
С помощью термощупов температуру тела измеряют в полостях тела человека (пищеводе, желудке, кишечнике и др.).
С помощью тепловидения или термографии над очагом поражения, где наблюдается увеличение интенсивности теплового излучения, связанного с изменением кровообращения и обменных процессов в пораженных тканях.
Перед измерением температуры необходимо вынуть термометр из дезинфицирующего раствора, ополоснуть (так как у некоторых вольных возможны аллергическая реакция или раздражение кожи от хлорамина Б), затем вытереть и встряхнуть. Основная область измерении температуры тела - подмышечная впадина; кожа должна быть сухой, так как при наличии пота термометр может показывать температуру на 0,5 °С ниже реальной. Длительность измерения температуры тела максимальным термометром - не менее 10 мин. После измерения фиксируют показания термометра, термометр встряхивают и опускают в стакан с дезинфицирующим раствором.
Прежде чем дать термометр другому больному, термометр ополаскивают прогонной водой, тщательно вытирают насухо и встряхивают до снижения столбика ртути ниже отметки 35 °С.
Места измерения температуры тела:
• Подмышечные впадины.
• Полость рта (термометр помещают под язык).
• Маховые складки (у детей).
• Прямая кишка (как правило, у тяжелобольных. Температура в прямой кишке обычно на 0,5-1 °С выше, чем в подмышечной впадине).
Измерение температуры тела в подмышечной впадине
Необходимое оснащение: максимальный медицинский термометр, емкость с дезинфицирующим раствором (например, 3% paствор хлорамина Б), индивидуальная салфетка, температурный лист.
Порядок выполнения процедуры:
1. Осмотреть подмышечную впадину, вытереть салфеткой кожу подмышечной области насухо.
2. Вынуть термометр из стакана с дезинфицирующим раствором. После дезинфекции термометр следует ополоснуть проточной водой, тщательно вытереть насухо.
3. Встряхнуть термометр для того, чтобы ртутный столбик опустился до отметки ниже 35 °С.
4. Поместить термометр в подмышечную впадину таким образом, чтобы ртутный резервуар со всех сторон соприкасался с телом пациента; предложить больному плотно прижать плечо к грудной клетке (при необходимости медицинский работник должен помочь больному удерживать руку).
5. Вынуть термометр через 10 мин, запомнить показания.
6. Встряхнуть ртуть в термометре до отметки ниже 35 °С.
7. Поместить термометр в емкость с дезинфицирующим раствором.
8. Зафиксировать показания термометра в температурном листе.
Измерение температуры в прямой кишке
Показания для измерения ректальной температуры: общее охлаждение организма, поражение кожи и воспалительные процессы и подмышечной области, определение у женщин даты овуляции (процесс разрыва фолликула и выхода яйцеклетки), измерение температуры у истощенного тяжелобольного, у которого невозможно адекватно прижимать термометр к телу в «пустой» подмышечной впадине.
Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), вазелин,
перчатки медицинские, температурный лист.
Порядок выполнения процедуры:
1. Уложить больного на бок с поджатыми к животу ногами.
2. Надеть резиновые перчатки.
3. Вынуть термометр из стакана с дезинфицирующим раствором, ополоснуть, тщательно вытереть насухо.
4. Встряхнуть термометр, чтобы ртутный столбик опустился ниже 35 °С.
5. Смазать вазелином ртутный конец термометра.
6. Ввести термометр в прямую кишку на глубину 2-4 см, затем осторожно сжать ягодицы (ягодицы должны плотно прилегать одна к другой).
7. Измерять температуру в течение 5 мин.
8. Вынуть термометр, запомнить полученный результат.
9. Тщательно вымыть термометр тёплой водой и поместить его в емкость с дезинфицирующим раствором.
10.Снять перчатки, вымыть руки.
11.Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35°С.
12.Повторно продезинфицировать термометр и поместить в другую емкость с дезинфицирующим раствором.
13.Зафиксировать показания термометра в температурном листе с указанием измерения («в прямой кишке»).
Измерение температуры в паховой складке (у детей)
Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствором хлорамина Б), индивидуальная салфетка, температурный лист.
Порядок выполнения процедуры:
1. Во избежание кожных аллергических реакций при контакте с хлорамином Б после дезинфекции термометр нужно ополоснуть проточной водой.
2. Тщательно вытереть термометр и встряхнуть его для снижения ртутного столбика до отметки ниже 35 °С.
3. Согнуть ногу ребенка в тазобедренном и коленном суставах таким образом, чтобы термометр удерживался в области паховой складки.
4. Измерять температуру в течение 5 мин.
5. Извлечь термометр, запомнить полученный результат.
6. Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35 ° С.
7. Поместить термометр в ёмкость с дезинфицирующим раствором.
8. Отметить результат в температурном листе с указанием места измерения («в паховой складке»).
Регистрация результатов термометрии
Измеренную температуру тела необходимо зафиксировать в журнале учёта на посту медицинской сестры, а также в температурном листе истории болезни пациента.
В температурный лист, предназначенный для ежедневного контроля за состоянием больного, заносят данные термометрии, а также результаты измерения ЧДД в цифровом виде, пульса и АД, массы тела (каждые 7-10 дней), количества выпитой за сутки жидкости и количества выделенной за сутки мочи (в миллилитрах), а также и наличие стула (знаком «+»).
На температурном листе по оси абсцисс (по горизонтали) отмечают дни, каждый из которых разделён на два столбика - «у» (утро) и «в» (вечер). По оси ординат (по вертикали) имеется несколько шкал - для температурной кривой («Т»), кривой пульса («П») и АД («АД»). В шкале «Т» каждое деление сетки по оси ординат составляет 0,2 °С. Температуру тела отмечают точками (синим или чёрным цветом), после соединения которых прямыми линиями получается так называемая температурная кривая. Её тип имеет диагностическое значение при ряде заболеваний.
Кроме графической регистрации температуры, на температурном листе строят кривые изменения частоты пульса (отмечают красным цветом) и отображают вертикальными столбиками АД.
У здорового человека температура тела может колебаться от 36 до 37 °С, причём утром она обычно ниже, вечером — выше. Обычные физиологические колебания температуры тела в течение дня составляют 0,1-0,6 °С. Возрастные особенности температуры - у детей она несколько выше, у пожилых и истощённых лиц отмечают снижение температуры тела, поэтому иногда даже тяжёлое воспалительное заболевание (например, воспаление лёгких) у таких больных может протекать с нормальной температурой тела.
Ситуации, при которых возможно получение ошибочных термометрических данных, следующие:
• Медицинская сестра забыла встряхнуть термометр.
• У больного приложена грелка к руке, на которой измеряется температура тела.
• Измерение температуры проводилось у тяжелобольных, и термометр был недостаточно плотно прижат к телу.
• Резервуар с ртутью находился вне подмышечной области.
• Симуляция больным повышенной температуры тела.
Лихорадка
Лихорадка (лат. febris) - повышение температуры тела выше 37°С, пикающее как защитно-приспособительная реакция организма при инфекционных и других заболеваниях (при инфаркте миокарда, анемиях, аллергических реакциях, отравлениях, злокачественных опухолях и др.), либо как нарушение терморегуляции при патологии нервной (например, мозговой инсульт) или эндокринной систем (например, тиреотоксикоз). Повышение температуры тела происходит в результате воздействия на организм различных биологически активных веществ - так называемых пирогенов (греч. pyretos - огонь, жар; genesis - возникновение, развитие), в качестве которых могут выступать чужеродные белки (микробы, их токсины, сыворотки, вакцины), продукты распада тканей при травме, ожоге, воспалительном процессе, ряд лекарственных веществ и др. В ответ на действие различных раздражителей происходит перестройка терморегуляции для поддержания более высокой, чем в норме, температуры. Повышение температуры может иметь и чисто неврогенное происхождение (в этом случае повышение температуры тела не связано с накоплением пирогенов). Очень опасной (смертельной) может быть генетически обусловленная гиперэргическая реакция детей на наркоз.
Повышение температуры тела на 1° С сопровождается увеличением ЧДД на 4 дыхательных движения в минуту и учащением пульса на 8—10 в минуту у взрослых и до 20 в минуту у детей.
Типы лихорадок в зависимости от величины температуры тела
По высоте (степени) подъема температуры тела различают следующие лихорадки:
• Субфебрильная - температура тела 37-38 °С; обычно связана с консервацией тепла и задержкой его в организме в результате снижения теплоотдачи независимо от наличия или отсутствии воспалительных очагов инфекции.
• Умеренная (фебрильная) - температура тела 38-39 °С.
• Высокая (пиретическая) - температура тела 39-41 °С.
• Чрезмерная (гиперпиретическая) — температура тела более 41 °С.
Гиперпиретическая лихорадка опасна для жизни, особенно у детей.
Гипотермией называют температуру ниже 36 °С.
Типы температурных кривых
По характеру колебаний температуры тела в течение суток (иногда и более продолжительного периода) различают следующие типы лихорадок (типы температурных кривых):
1. Постоянная лихорадка (febris continua): колебания температуры тела в течение суток не превышают 1 °С, обычно в пределах 38-39 °С. Такая лихорадка характерна для острых инфекционных болезней. При пневмонии, острых респираторных вирусных инфекциях температура тела достигает высоких значений быстро - за несколько часов, при тифах - постепенно, за несколько дней: при сыпном тифе - за 2-3 дня, при брюшном тифе - за 3-6 дней.
2. Ремиттирующая, или послабляющая, лихорадка (febris remittens): длительная лихорадка с суточными колебаниями температуры тела, превышающими 1 °С (до 2 °С), без снижения до нормального уровня. Она характерна для многих инфекций, очаговой пневмонии, плеврита, гнойных заболеваний.
3. Гектическая, или истощающая, лихорадка (febris hectica): суточные колебания температуры тела очень выражены (3-5 °С) с падением до нормальных или субнормальных значений. Подобные колебании температуры тела могут происходить несколько раз в сутки. Гектическая лихорадка характерна для сепсиса, абсцессов - гнойников (например, лёгких и других органов), милиарного туберкулёза.
4. Интермиттирующая, или перемежающаяся, лихорадка (febris
intermittens). Температура тела быстро повышается до 39-40 °С и в течение нескольких часов (т.е. быстро) снижается до нормы. Через 1 или 3 дня подъём температуры тела повторяется. Таким образом происходит более или менее правильная смена высокой и нормальной температуры тела в течение нескольких дней. Этот тип температурной кривой характерен для малярии и так называемой средиземноморской лихорадки (периодической болезни).
5. Возвратная лихорадка (febris recurrens): в отличие от перемежающейся лихорадки, быстро повысившаяся температура тела сохраняется на повышенном уровне в течение нескольких дней, потом временно снижается до нормы с последующим новым повышением и так многократно. Такая лихорадка характерна для возвратного тифа.
6. Извращённая лихорадка (febris inversa): при такой лихорадке утренняя температура тела выше вечерней. Эта разновидность температурной кривой характерна для туберкулёза.
7. Неправильная лихорадка (febris irregularis, febris atypica): лихорадка неопределенной длительности с неправильными и разнообразными суточными колебаниями. Она характерна для гриппа, ревматизма.
8. Волнообразная лихорадка (febris undulans): отмечают смену периодов постепенно (за несколько дней) нарастания температуры тела и постепенного же её снижения. Такая лихорадки характерна для бруцеллёза.
Типы лихорадки по длительности
Но длительности сохранения лихорадки различают следующие виды:
1. Мимолётная - до 2 ч.
2. Острая - до 15 сут.
3. Подострая - до 45 сут.
4. Хроническая - свыше 45 сут.
Стадии лихорадки
В развитии лихорадки выделяют три стадии:
1. Стадия подъёма температуры тела (stadium incrementi): преобладают процессы теплообразования (за счёт уменьшения потоотделения и сужения сосудов кожи понижается теплоотдача). Больной в этот период мёрзнет, испытывает озноб, головную боль, чувство «ломоты» в суставах и мышцах; могут появиться побледнение и синюшность конечностей.
2. Стадия постоянно высокой температуры тела (вершина температуры, stadium fastigii): характерно относительное постоянство температуры тела с подержанием ее на высоком уровне (процессы теплоотдачи и теплоо6разования уравновешиваются). Больной жалуется на чувство жара, головную боль, сухость во рту, беспокоен; возможно затемнение сознания. Нередко развиваются учащение дыхания (тахипноэ), частое сердцебиение (тахикардия) и понижение АД (артериальная гипотензия).
3. Стадия падения температуры тела (stadium decrementi): при снижении температуры тела преобладают процессы теплоотдачи. В зависимости от характера снижения температуры тела различают лизис (греч. lysis - растворение) - медленное падение температуры тела в течение нескольких суток и кризис (греч. krisis - переломный момент) - быстрое падение температуры тела в течение 5-8 ч. Кризис опасен возможностью развития острой сосудистой недостаточности.
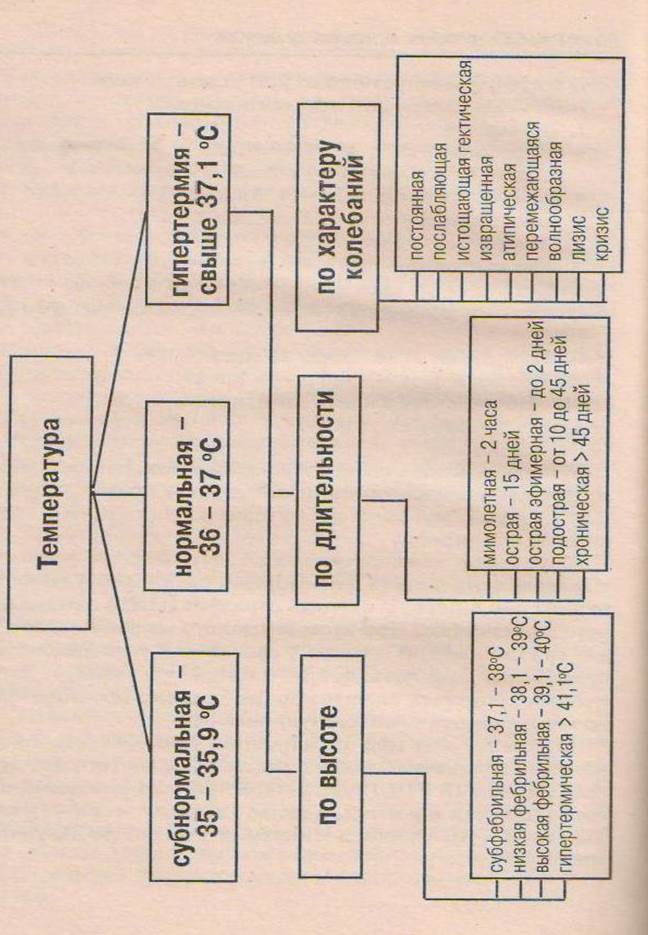
Рис. 4. Виды лихорадок.
