Возрастные изменения в сосудах, регенерация
Возрастные изменения
Строение сосудов непрерывно меняется в течение всей жизни человека. Развитие сосудов под влиянием функциональной нагрузки заканчивается примерно к 30 годам. В дальнейшем в стенках артерий происходит разрастание соединительной ткани, что ведет к их уплотнению. В артериях эластического типа этот процесс выражен сильнее, чем в остальных артериях. После 60-70 лет во внутренней оболочке всех артерий обнаруживаются очаговые утолщения коллагеновых волокон, в результате чего в крупных артериях внутренняя оболочка по размерам приближается к средней. В мелких и средних артериях внутренняя оболочка разрастается слабее. Внутренняя эластическая мембрана с возрастом постепенно истончается и расщепляется. Мышечные клетки средней оболочки атрофируются. Эластические волокна подвергаются распаду и фрагментации, в то время как коллагеновые волокна разрастаются. Одновременно с этим во внутренней и средней оболочках у пожилых людей появляются известковые и липидные отложения, которые прогрессируют с возрастом. В наружной оболочке у лиц старше 60-70 лет возникают продольно лежащие пучки гладких мышечных клеток.
Возрастные изменения в венах сходны с таковыми в артериях. Однако перестройка стенки вены человека начинается еще на первом году жизни. - К моменту рождения человека в средней оболочке стенок бедренной и подкожных вен нижних конечностей имеются лишь пучки циркулярно ориентированных мышечных клеток. Только к моменту вставания на ноги (к концу первого года) и повышения гидростатического давления развиваются продольные мышечные пучки. У детей просвет вены примерно равен просвету соответствующей артерии, а у взрослых по просвет вены примерно вдвое больше просвета соответствующей артерии. Расширение просвета вен обусловлено меньшей эластичностью их стенки.
Сосуды сосудов до возраста 50-60 лет, как правило, бывают умеренно спазмированными, а после 60 лет просвет их расширяется.
Лимфатические сосуды многих органов у лиц старческого возраста характеризуются многочисленными мелкими варикозными вздутиями и выпячиваниями. Во внутренней оболочке стенок крупных лимфатических стволов и грудного протока у людей старше 35 лет увеличивается количество коллагеновых волокон. Одновременно количество мышечных клеток и эластических волокон уменьшается.
Регенерация
Мелкие кровеносные и лимфатические сосуды обладают способностью к регенерации. Восстановление дефектов сосудистой стенки после ее повреждения начинается с регенерации и роста ее эндотелия. Уже к концу первых - началу вторых суток на месте нанесенного повреждения наблюдается пролиферация эндотелиальных клеток.
В регенерации сосудов после травмы принимают участие эндотелиоциты, адвентициальные клетки, а в мелких сосудах - и перициты.
Мышечные клетки поврежденного сосуда, как правило, восстанавливаются более медленно и неполно по сравнению с другими тканевыми элементами сосуда. Восстановление их происходит частично путем деления миоцитов, а также в результате дифференцировки миофибробластов. Эластические элементы развиваются слабо. В случае перерыва среднего и крупного сосудов регенерации его стенки без оперативного вмешательства, как правило, не наступает, хотя восстановление циркуляции крови в соответствующей области может наблюдаться очень рано. Это происходит, с одной стороны, благодаря компенсаторной перестройке коллатеральных сосудов, а с другой - вследствие развития и роста новых мелких сосудов - капилляров.
Новообразование капилляров начинается с того, что цитоплазма эндотелиальных клеток артериол и венул набухает в виде почки, затем эндотелиальные клетки подвергаются делению. По мере роста эндотелиальной почки в ней появляется полость. Такие слепо заканчивающиеся трубки растут навстречу друг другу и смыкаются концами. Цитоплазматические перегородки между ними истончаются и прорываются, и во вновь образованном капилляре устанавливается циркуляция крови.
Лимфатические сосуды после их повреждения регенерируют несколько медленнее, чем кровеносные. Регенерация лимфатических сосудов может происходить за счет или почкования дистальных концов эндотелиальных трубок, или перестройки лимфатических капилляров в отводящие сосуды.
Сердце
Сердце - это мышечный орган, который приводит в движение кровь, благодаря своим ритмическим сокращениям. Мышечная ткань сердца представлена особыми клетками - кардиомицитами.
Как в любом трубчатом органе, в стенке сердца выделяют оболочки:
· внутренняя оболочка, или эндокард,
· средняя оболочка, или миокард,
· наружная оболочка, или эпикард.
Развивается сердце из нескольких источников. Эндокард, соединительная ткань сердца, включая сосуды - мезенхимного происхождения. Миокард и эпикард развиваются из мезодермы, точнее - из висцерального листка спланхнотома, - т.н. миоэпикардиальных пластинок.
Строение сердца
 Эндокард
Эндокард
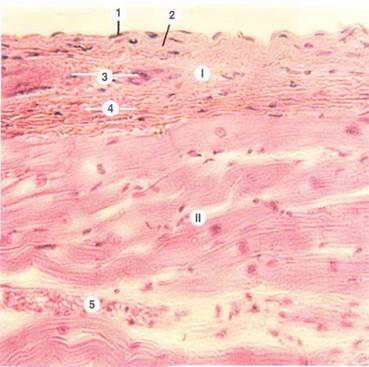
Внутренняя оболочка сердца, эндокард (endocardium), выстилает изнутри камеры сердца, папиллярные мышцы, сухожильные нити, а также клапаны сердца. Толщина эндокарда в различных участках неодинакова. Он толще в левых камерах сердца, особенно на межжелудочковой перегородке и у устья крупных артериальных стволов - аорты и легочной артерии, а на сухожильных нитях значительно тоньше.
В эндокарде различают 4 слоя: эндотелий, субендотелиальный слой, мышечно-эластический слой и наружный соединительнотканный слой.
Поверхность эндокарда выстлана эндотелием, лежащим на толстой базальной мембране. За ним следует субэндотелиальный слой, образованный рыхлой волокнистой соединительной тканью. Глубже располагается мышечно-эластический слой, в котором эластические волокна переплетаются с гладкими мышечными клетками. Эластические волокна гораздо лучше выражены в эндокарде предсердий, чем в желудочках. Гладкие мышечные клетки сильнее всего развиты в эндокарде у места выхода аорты. Самый глубокий слой эндокарда - наружный соединительнотканный слой - лежит на границе с миокардом. Он состоит из соединительной ткани, содержащей толстые эластические, коллагеновые и ретикулярные волокна. Эти волокна непосредственно продолжаются в волокна соединительнотканных прослоек миокарда.
Питание эндокарда осуществляется главным образом диффузно за счет крови, находящейся в камерах сердца.
Миокард
Средняя, мышечная оболочка сердца (myocardium) состоит из поперечнополосатыхмышечных клеток - кардиомиоцитов. Кардиомиоциты тесно связаны между собой и образуют функциональные волокна, слои которых спиралевидно окружают камеры сердца. Между кардиомиоцитами располагаются прослойки рыхлой соединительной ткани, сосуды, нервы.
Различают кардиомиоциты трех типов:
· сократительные, или рабочие, сердечные миоциты;
· проводящие, или атипичные, сердечные миоциты, входящие в состав так называемой проводящей системы сердца;
· секреторные, или эндокринные, кардиомиоциты.
Сократительные кардиомиоциты образуют основную часть миокарда. Они содержат 1-2 ядра в центральной части клетки, а миофибриллы расположены по периферии. Места соединения кардиомиоцитов называются вставочные диски, в них обнаруживаются щелевые соединения (нексусы) и десмосомы. Форма клеток в желудочках - цилиндрическая, в предсердиях - неправильная, часто отросчатая.
Кардиомиоциты покрыты сарколеммой, состоящей из плазмолеммы и базальной мембраны, в которую вплетаются тонкие коллагеновые и эластические волокна, образующие "наружный скелет" кардиомиоцитов, - эндомизий. Базальная мембрана кардиомиоцитов содержит большое количество гликопротеинов, способных связывать ионы Са2+. Она принимает участие в перераспределении ионов Са2+ в цикле сокращение - расслабление. Базальная мембрана латеральных сторон кардиомиоцитов инвагинирует в канальцы Т-системы (чего не наблюдается в соматических мышечных волокнах).
Кардиомиоциты желудочков значительно интенсивнее пронизаны канальцами Т-системы, чем соматические мышечные волокна. Канальцы L-системы (латеральные расширения саркоплазматического ретикулума) и Т-системы образуют диады (1 каналец L-системы и 1 каналец Т-системы), реже триады (2 канальца L-системы, 1 каналец Т-системы). В центральной части миоцита расположено 1-2 крупных ядра овальной или удлиненной формы. Между миофибриллами располагаются многочисленные митохондрии и трубочки саркоплазматического ретикулума.
В отличие от желудочковых кардиомиоцитов предсердные миоциты чаще имеют отростчатую форму и меньшие размеры. В миоцитах предсердий меньше митохондрий, миофибрилл, саркоплазматической сети, а также слабо развита Т-система канальцев. В тех предсердных миоцитах, где нет Т-системы, на периферии клеток, под сарколеммой, располагаются многочисленные пиноцитозные пузырьки и кавеолы. Полагают, что эти пузырьки и кавеолы являются функциональными аналогами Т-канальцев.
Между кардиомиоцитами находится интерстициальная соединительная ткань, содержащая большое количество кровеносных и лимфатических капилляров. Каждый миоцит контактирует с 2-3 капиллярами.
Секреторные кардиомиоциты встречаются преимущественно в правом предсердии и ушках сердца. В цитоплазме этих клеток располагаются гранулы, содержащие пептидный гормон - предсердный натрийуретический фактор (ПНФ). При растяжении предсердий секрет поступает в кровь и воздействует на собирательные трубочки почки, клетки клубочковой зоны коры надпочечников, участвующие в регуляции объема внеклеточной жидкости и уровня артериального давления. ПНФ вызывает стимуляцию диуреза и натриуреза (в почках), расширение сосудов, угнетение секреции альдостерона и кортизола (в надпочечниках), снижение артериального давление. Секреция ПНФ резко усилена у больных с гипертонической болезнью.
Проводящие сердечные миоциты (myocyti conducens cardiacus), или атипичные кардиомиоциты, обеспечивают ритмичное координированное сокращение различных отделов сердца благодаря своей способности к генерации и быстрому проведению электрических импульсов. Совокупность атипичных кардиомиоцитов формирует так называемую проводящую систему сердца.
В состав проводящей системы входят:
· синусно-предсердный, или синусный, узел;
· предсердно-желудочковый узел;
· предсердно-желудочковый пучок (пучок Гиса) и
· его разветвления (волокна Пуркинье), передающие импульсы на сократительные мышечные клетки.
Различают три типа мышечных клеток, которые в разных соотношениях находятся в различных отделах этой системы.
1. Первый тип проводящих миоцитов - это P-клетки, или пейсмейкерные миоциты, - водители ритма. Они светлые, мелкие, отросчатые. Эти клетки встречаются синусном и предсердно-желудочковом узле и в межузловых путях. Они служат главным источником электрических импульсов, обеспечивающих ритмическое сокращение сердца. Высокое содержание свободного кальция в цитоплазме этих клеток при слабом развитии саркоплазматической сети обусловливает способность клеток синусного узла генерировать импульсы к сокращению. Поступление необходимой энергии обеспечивается преимущественно процессами анаэробного гликолиза.
2. Второй тип проводящих миоцитов - это переходные клетки. Они составляют основную часть проводящей системы сердца. Это тонкие, вытянутые клетки, встречаются преимущественно в узлах (их периферической части), но проникают и в прилежащие участки предсердий. Функциональное значение переходных клеток состоит в передаче возбуждения от Р-клеток к клеткам пучка Гиса и рабочему миокарду.
3. Третий тип проводящих миоцитов - это клетки Пуркинье, часто лежат пучками. Они светлее и шире сократительных кардиомиоцитов, содержат мало миофибрилл. Эти клетки преобладают в пучке Гиса и его ветвях. От них возбуждение передается на сократительные кардиомиоциты миокарда желудочков.
Мышечные клетки проводящей системы в стволе и разветвлениях ножек ствола проводящей системы располагаются небольшими пучками, они окружены прослойками рыхлой волокнистой соединительной ткани. Ножки пучка разветвляются под эндокардом, а также в толще миокарда желудочков. Клетки проводящей системы разветвляются в миокарде и проникают в сосочковые мышцы. Это обусловливает натяжение сосочковыми мышцами створок клапанов (левого и правого) еще до того, как начнется сокращение миокарда желудочков.
Клетки Пуркинье - самые крупные не только в проводящей системе, но и во всем миокарде. В них много гликогена, редкая сеть миофибрилл, нет Т-трубочек. Клетки связаны между собой нексусами и десмосомами.
Эпикард и перикард
Наружная, или серозная, оболочка сердца называется эпикард (epicardium). Эпикард покрыт мезотелием, под которым располагается рыхлая волокнистая соединительная ткань, содержащая сосуды и нервы. В эпикарде может находиться значительное количество жировой ткани.
Эпикард представляет собой висцеральный листок перикарда (pericardium); париетальный листок перикарда также имеет строение серозной оболочки и обращен к висцеральному слоем мезотелия. Гладкие влажные поверхности висцерального и париетального листков перикарда легко скользят друг по другу при сокращении сердца. При повреждении мезотелия (например, вследствие воспалительного процесса - перикардита) деятельность сердца может существенно нарушаться за счет образующихся соединительнотканных спаек между листками перикарда.
Эпикард и париетальный листок перикарда имеют многочисленные нервные окончания, преимущественно свободного типа.
