Схема 49. Формы-фазы вторичного туберкулеза легких
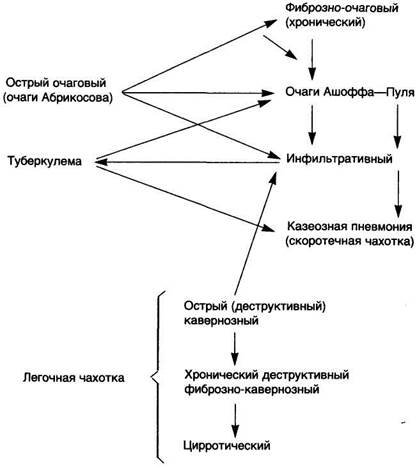
Фиброзно-очаговый туберкулез представляет собой ту фазу течения острого очагового туберкулеза, когда после заживления очагов Абрикосова процесс вспыхивает снова. Источником обострения являются ашофф-пулевские очаги. Вокруг них возникают ацинозные, лобулярные очаги казеозной пневмонии, которые затем подвергаются инкапсуляции, частично петрифицируются. Однако склонность к обострению сохраняется. Источником обострения процесса могут быть и симоновские очаги — отсевы в период первичной инфекции. Процесс остается односторонним, не выходит за пределы I и II сегментов.
Инфильтративный туберкулез развивается при прогрессировании острого очагового или обострении фиброзно-очагового туберкулеза, причем экссудативные изменения вокруг казеозных очагов выходят за пределы дольки и даже сегмента. Перифокальное воспаление преобладает над казеозными изменениями, которые могут быть незначительными. Такой очаг называют очагом-инфильтратом Ассманна—Редекера (по имени ученых, впервые описавших его рентгенологическую картину). Когда перифокальное воспаление захватывает всю долю, говорят о лобите как об особой форме инфильтративного туберкулеза. При ликвидации неспецифического перифокального воспаления и инкапсуляции сохранившихся небольших фокусов казеозного некроза заболевание снова приобретает характер фиброзно-очагового туберкулеза.
Туберкулема — форма вторичного туберкулеза, возникающая как своеобразная форма эволюции инфильтративного туберкулеза, когда перифокальное воспаление исчезает и остается очаг творожистого некроза, окруженный капсулой. Туберкулема в размере 2-—5 см в диаметре, расположена обычно в I или II сегменте, чаще справа. Нередко при рентгенологическом исследовании ее ошибочно принимают за периферический рак легкого.
Казеозная пневмония развивается при прогрессировании инфильтративного туберкулеза, когда казеозные изменения начинают преобладать над перифокальными. Образуются ацинозные, лобулярные, сегментарные казеозно-пневмониче-ские очаги, которые при слиянии могут занимать всю долю. Лобарный характер имеет и казеозная пневмония, развившаяся на фоне лобита. Казеозная пневмония может возникать в терминальном периоде любой формы туберкулеза, чаще у ослабленных больных.
Острый кавернозный туберкулез характеризуется быстрым образованием полости распада, а затем каверны на месте очага-инфильтрата или туберкулемы. Полость распада возникает в результате гнойного расплавления и разжижения казеозных масс, которые с микобактериями выделяются вместе с мокротой. Это создает большую опасность бронхогенного обсеменения легких. Каверна локализуется обычно в I или II сегменте, имеет овальную или округлую форму, сообщается с просветом сегментарного бронха. Внутренний слой каверны представлен казеозными массами.
Фиброзно-кавернозный туберкулез, или хроническая легочная чахотка, возникает в тех случаях, когда острый кавернозный туберкулез принимает хроническое течение. Внутренняя поверхность каверны покрыта казеозными массами, неровная, с пересекающими полость балками, представленными облитерированными бронхами или тромбированными сосудами. Внутренний слой казеозного некроза отграничен туберкулезными грануляциями, формирующими грубоволокнистую соединительную ткань, окружающую каверну в виде капсулы. Изменения более выражены в одном, чаще в правом, легком. Процесс постепенно распространяется в апикокаудальном направлении, спускается с верхних сегментов на нижние как контактным путем, так и по бронхам. Поэтому наиболее старые изменения при фиброзно-кавернозном туберкулезе наблюдаются в верхних отделах легких, в виде очагов казеозной пневмонии и острых каверн — в нижних. Со временем процесс переходит по бронхам на противоположное легкое, где появляются ацинозные и лобулярные туберкулезные очаги. При их распаде возможно образование каверн и дальнейшее бронхогенное распространение процесса.
Цирротический туберкулез рассматривается как вариант развития фиброзно-кавернозного туберкулеза, когда в пораженных легких вокруг каверн происходит массивное разрастание соединительной ткани, на месте зажившей каверны образуется линейный рубец, появляются плевральные сращения, легкие деформируются, появляются многочисленные бронхоэктазы.
При вторичном легочном туберкулезе в силу того, что инфекция распространяется, как правило, интраканаликулярным (бронхиальное дерево, желудочно-кишечный тракт) или контактным путем, может развиться специфическое поражение бронхов, трахеи, гортани, полости рта, кишечника. Гематогенное распространение отмечается редко, оно возможно в терминальном периоде болезни при снижении защитных сил организма.
Осложнениятуберкулеза многообразны. Как уже упоминалось, при первичном туберкулезе могут развиться туберкулезный менингит, плеврит, перикардит, перитонит. При костном туберкулезе наблюдаются секвестры, деформации, поражение мягких тканей, абсцессы и свищи. При вторичном туберкулезе наибольшее число осложнений обусловлено каверной: кровотечения, прорыв содержимого каверны в плевральную полость, что приводит к пневмотораксу и гнойному плевриту (эмпиема плевры). В связи с длительным течением заболевания любая форма туберкулеза, особенно фибринозно-кавернозная, может осложниться амилоидозом (АА-амилоидоз).
Многие из этих осложнений становятся причиной смерти больных туберкулезом.
Лекция 25
КАРАНТИННЫЕ ИНФЕКЦИИ
• Карантин (от quaranta giorni — 40 дней) — система мероприятий, проводимых для предупреждения распространения инфекций из эпидемического очага и ликвидации самого очага.
Впервые карантин введен в Италии в XIV веке в виде 40-дневной задержки кораблей на рейде, прибывших из районов, неблагоприятных по чуме. Позже карантин стал применяться при борьбе с другими инфекциями.
В XIX веке была предпринята первая попытка заключить международное соглашение по карантинным мероприятиям для борьбы с распространением чумы, холеры, оспы, сыпного тифа, желтой лихорадки. Первая международная конференция, посвященная этому вопросу, состоялась в 1851 г. Была заключена конвенция о совместной ликвидации и предупреждении следующих заболеваний: чумы, холеры, оспы, сыпного и возвратного тифа. 23-я ассамблея ВОЗ (1970) исключила из группы этих заболеваний возвратный и сыпной тифы и внесла желтую лихорадку. В конце 80-х годов нашего столетия из этой группы также исключена оспа, так как считается, что эта инфекция полностью ликвидирована на земном шаре.
В настоящее время эти инфекции называют конвенционными, или инфекциями, регулируемыми Международными правилами1. Для этой группы болезни характерны следующие признаки: тяжелые инфекции с высокой летальностью (30—85 %) и возможность возникновения эпидемии.
Карантинные мероприятия складываются из административно-санитарных (отказ во въезде или выезде, запрещение приема посылок, писем, временного закрытия границ и т.д.) и медико-санитарных (осмотр населения, обсервация, изоляция, прививки).
Наибольшую опасность среди карантинных инфекций представляют холера, чума и натуральная оспа.
ХОЛЕРА
Холера в настоящее время является наиболее актуальной карантинной инфекцией. Например, на Украине в 1994 г. заболело холерой более 300 человек. В Москве зарегистрированы случаи холеры.
Эпидемиология.В заболеваемости холерой можно выделить ряд периодов: 1-й период начался с глубокой древности и длился до 1817 г., характеризовался эпидемиями, захватывающими население Китая, Бирмы, Индии, Цейлона и Индонезии, но за пределы этих регионов болезнь не распространялась; 2—3-й периоды — с 1918 по 1923 г. — это эпидемии холеры в Индии и прилежащих странах; 4-й период — с 1961 г. — начало пандемии с острова Сулавеси, которая захватила 40 стран мира и к 1970 г. достигла Европы и Африки. От холеры в 1970 г. в мире умерло 11— 12 тыс. человек. Восприимчивость составляет 80—95 % (у детей и стариков выше); летальность 40—75 %. Развитию последней пандемии холеры способствовали усиление миграции населения, резкий рост плотности населения, особенно в развивающихся странах.
Этиология.Заболевание вызывается классическим вибрионом Коха, открытым в 1883 г., или вибрионом Эль-Тор, выделенным в 1906 г. и утвержденным ВОЗ в качестве возбудителя холеры только в 1962 г., во время последней пандемии. Вне зависимости от вида галофибрил вибрионы обладают следующими свойствами: грамотрицательные способны к росту в среде с щелочной реакцией, выделяют холероген — экзоэндотоксин, имеют 7 антигенов, один из которых термостабилен, обеспечивают антибактериальный иммунитет. Особенности вибриона Эль-Тор заключаются в том, что он содержит муциназу, более стоек в окружающей среде (в воде сохраняется до 13 сут), часто обусловливает носительство (до 25 %), характерны атипичные формы.
Патогенез. Источник заболевания — больной человек, вибриононоситель (антропоноз). Вибриононосительство составляет 2—25 % среди здоровых людей. Инкубационный период 1— 6 дней. Больной человек становится опасным с 4—5-го дня болезни. Показано, что в одной капле кала больного содержится 1 млрд вибрионов. Путь заражения фекально-оральный.
Вибрион, минуя кислотный барьер желудка, попадает в двенадцатиперстную кишку (щелочная среда, много пептонов), размножается и выделяет токсин холероген. Он воздействует на аденилциклазу эпителия тонкой кишки, усиливая синтез этого фермента. Аденилциклаза в свою очередь повышает накопление в клетках цАМФ, который резко повышает проницаемость капилляров кишечника. С другой стороны, холероген ингибирует реабсорбцию натрия из кишечника. В результате развиваются тяжелый понос (20—30 л в сутки), рвота, общая интоксикация. Организм теряет натрий, калий, гидрокарбонаты и хлор. Объем циркулирующей жидкости уменьшается. Возмещение потери жидкости и электролитов осуществляется за счет высвобождения клеточной и межклеточной жидкости, но этого возмещения недостаточно. Кровь сгущается, ток ее замедляется, что приводит к нарушению обмена и накоплению "кислых" продуктов — развивается метаболический ацидоз. Компенсаторно увеличивается легочная вентиляция, снижается парциальное давление СО2, развивается гипокапния, что ведет к нарушению денатурации оксиге-моглобина и возникновению тканевой гипоксии. Порочный круг замыкается.
Клинико-морфологические стадии (формы) холеры.Различают три стадии (формы) холеры.
Стадия 1 — холерный энтерит, при котором появляется обильный водянистый стул (3—10 раз в сутки).
Стадия 2 — гастроэнтерит — сопровождается многократной рвотой; черты лица заостряются, глаза западают, кожа на руках сморщивается ("руки прачки"), температура тела снижается. В эти две стадии морфологически (по данным энтеробиопсии) выявляется картина катарального воспаления: серозный отек ворсинок, набухание эпителия, большое количество щелочной фосфатазы, гиперсекреция бокаловидных клеток; набухание эндотелия сосудов. Строма инфильтрирована лимфоидными клетками с примесью небольшого количества нейтрофильных лейкоцитов. Электронно-микроскопически отмечается отек базального отдела клеток кишечника со смещением цитоплазматических органелл в сторону апикального конца клеток.
Стадия 3 — алгидный период. Для него характерны падение артериального давления, лейкоцитоз, увеличение СОЭ; цветовой показатель превышает единицу. Больной теряет 8— 10 % массы тела. В этот период часты летальные исходы. Вид умершего весьма характерный: "лицо Гиппократа", "поза боксера", "руки прачки". Трупное окоченение наступает рано, сильно выражено, держится 3—4 дня. Кровь густая, напоминает малиновое желе, все ткани сухие, брюшина покрыта слизевидным налетом, петли кишечника склеены, содержимое в них имеет вид рисового отвара. Серозная оболочка тонкой кишки полнокровная, слизистая оболочка также полнокровная, напоминает сморщенный бархат вследствие разрыхления ворсинок. Селезенка уменьшена, плотная, сухая. В печени, почках, миокарде выражены дистрофические изменения. Умеренная гиперплазия лимфатических узлов. Гистологически в тонкой кишке отмечается слущивание эпителия.
Осложнения.Специфическими осложнениями холеры являются холерный тифоид и хлоргидропеническая уремия. Холерный тифоид развивается на фоне сенсибилизации организма и проявляется дифтеритическим колитом и пролиферативным интракапиллярным гломерулонефритом, на коже возможна кореподобная сыпь. При хлоргидропенической уремии часто возникает острая почечная недостаточность.
При холере возможны неспецифические осложнения, обусловленные присоединением вторичной инфекции. Наиболее часто отмечаются очаговые пневмонии.
ЧУМА
Эпидемиология.Впервые описана еще в 224 г. до нашей эры в Китае. Человечество пережило три пандемии чумы. Первая была в VI веке нашей эры (так называемая юстиниановая чума), вторая — в XIV веке нашей эры; чума получила свое название "черная смерть". В этот период погибло от заболевания около 50 млн человек, т.е. каждый третий житель Европы. Третья эпидемия была в XIX веке, погибло около 12 млн человек. Последняя эпидемия чумы зарегистрирована в России в 1911—1912 гг. В эту эпидемию русские ученые Д.С.Самойлович, Г.Н.Минх, Е.Н.Вы-сокович, П.Ф.Эйлер подробно изучили заболевание, впервые обнаружили, что источником чумы могут быть верблюды.
В настоящее время в нашей стране регистрируются спорадические случаи чумы в основном у охотников и жителей эндемичных районов. В Африке в 1995 г. зарегистрированы 3 наблюдения чумы, в Латинской Америке — около 5, в Индии в 1994 г. отмечено около 10 случаев с летальным исходом.
Этиология.Палочка чумы открыта в 1894 г. А.Иерсеном и С.Китасато. Эта палочка подвижная, грамотрицательная, биполярная, гибнет при нагревании, неустойчива в окружающей среде. Обладает следующими особенностями: выделяет фибриноли-зин и гиалуронидазу, живет в фагоцитах (незавершенный фагоцитоз), антигены палочки близки по своим свойствам к антигенам человека, поэтому иммунокомпетентная система плохо распознает микроорганизм при попадании его в организм человека, вызывает геморрагическую септицемию.
Патогенез.Источником чумы служат песчанки, суслики, крысы, тарбаганы и другие грызуны, верблюды, кошки. От животных чума передается через укусы блох, в которых возбудитель размножается. От человека заражение происходит воздушно-капельным путем; этот путь заражения встречается во время эпидемий. Чума — типичный антропозооноз. Инкубационный период 3—5 дней.
При укусе блохи микроорганизмы распространяются лимфогенно в регионарные лимфатические узлы, где возникает воспаление (лимфаденит — первичный бубон). Благодаря свойствам палочки чумы (наличие фибринолизина и гиалуронидазы, близость антигенов возбудителя к антигенам человека) происходит лимфогенная и гематогенная генерализация инфекции. Возникают вторичные и третичные бубоны, развивается геморрагическая септицемия, при этом преобладает серозно-геморрагический тип воспаления.
В настоящее время различают бубонную, кожную, первично-легочную и первично-септическую форму чумы.
Бубонная форма. В регионарных по отношению к месту укуса блохи лимфатических узлах возникает острый лимфаденит: лимфатические узлы увеличены в размерах, спаяны, сначала плотные, болезненные, кожа над ними красного цвета; в дальнейшем происходит их нагнаивание и изъязвление (5—10-й день болезни). Микроскопически определяется острейшее серозно-геморрагическое воспаление, отек, большое количество микроорганизмов в синусах лимфатического узла, ткань узла некротизируется и в ответ на некроз возникает гнойное расплавление окружающих тканей. При благоприятном течении процесс заканчивается склерозом (массивные деформирующие рубцы). Обычно происходит генерализация инфекции. Возникают вторичные и третичные бубоны (лимфогенного и гематогенного происхождения). Изменения в них такие же, как и в первичном бубоне. Селезенка резко увеличена, дает обильный соскоб пульпы, выявляются очаги некроза и лейкоцитарной инфильтрации. В легких развивается вторичная чумная пневмония: картина серозно-геморрагической очагово-сливной бронхопневмонии с большим количеством возбудителей в экссудате. Участки пневмонии серо-желто-красного цвета, плотноватые, на разрезе с гладкой красноватой поверхностью и участками кровоизлияний; отмечается фибринозный плеврит. Вторичная чумная пневмония возникает в каждом десятом наблюдении. Больные чумной пневмонией становятся крайне опасны для окружающих. Начинается новый этап развития эпидемии.
В печени, почках и сердце возникают дистрофические изменения.
Кожная форма. Эта форма отличается от бубонной наличием первичного аффекта, обычно на конечностях. Он представлен "чумной фликтеной" либо чумным геморрагическим карбункулом. Изменения регионарных лимфатических узлов и других органов аналогичны таковым при бубонной форме чумы.
Первично-легочная чума. Возникает при воздушно-капельном пути заражения. Длительность заболевания 2—4 дня. Характеризуется высокой температурой, выделением большого количества мокроты, которая быстро становится кровавой, выраженной одышкой. Летальность при этой форме достигает 100 %. Развивается очаговая сливная или долевая пневмония с фибринозным воспалением плевры. Очаги в легких имеют размер от ацинарных до лобарных, серо-красного цвета. Легкие плотноватой консистенции, поверхность разреза гладкая. Микроскопически в легких выявляют серозно-геморрагическое воспаление, кровоизлияния, очаги некроза, в бронхах и трахее острое катаральное воспаление. На коже у таких больных множественные кровоизлияния. В печени, почках и сердце — выраженные дистрофические изменения. Отмечается общая тяжелая интоксикация. У человека, заразившегося от больного первично-легочной чумой, развивается та же форма.
Первично-септическая форма. Напоминает картину сепсиса (септицемии), не имеет специфических изменений. Устанавливается с помощью бактериоскопического и бактериологического исследований. Длительность заболевания 1— 2 дня. Летальность при этой форме составляет 100 %.
НАТУРАЛЬНАЯ ОСПА
• Натуральная оспа — острое высококонтагиозное вирусное заболевание, характеризующееся поражением кожи, легких, реже других органов.
По данным ВОЗ, оспа полностью ликвидирована на земном шаре, однако данный вирус хранится в качестве бактериологического оружия в военных арсеналах.
Этиология.Возбудителем оспы является ДНК-содержащий крупный вирус диаметром 210 ммк. Он имеет вид мелких кокковых групп, расположенных в цитоплазме эпителиальных клеток (тельца Пашена). В тех же клетках обнаруживаются более крупные цитоплазматические включения —тельца Гуарниери, которые являются строго специфичными образованиями.
Следует отметить, что вирус оспы устойчив к низкой и высокой температуре, высушиванию, однако хорошо инактивируется солнечными лучами и различными дезинфицирующими растворами.
Патогенез.Источником заражения является больной человек или человекообразная обезьяна. Оспа — типичный антропоноз. Путь заражения воздушно-капельный или контактный. Входными воротами являются верхние дыхательные пути. Вирус, проникая через слизистую оболочку, попадает в лимфоидную ткань бронхов и трахеи, где размножается и проникает после этого в кровь — возникает первичная виремия. Вирус обладает тропизмом к эктодермальным тканям. В клетках этих тканей (эпидермис и эпителий слизистых оболочек) он размножается, вызывая их изменение (экзантема, энантема) и повторно попадает в кровь. Возникает вторичная виремия. Как следствие виремии возникает поражение многих органов и тканей, среди которых особенно сильно изменяются кожа и легкие.
Клинико-морфологические формы.Различают три формы натуральной оспы.
1. Вариолоид — легкая форма; летальность составляет 1—3 %.
2. Пустулезная (средней тяжести) — рассеянная; летальность 15%.
3. Геморрагическая (тяжелая) — оспенная пурпура, пустулезно-геморрагическая, или черная. Летальность при этой форме составляет 100 %.
Патологическая анатомия.При натуральной оспе наиболее сильно изменяются кожа и слизистая оболочка верхних дыхательных путей. Особенно обильна сыпь на коже лица, волосистой части головы, шеи, груди, спине, верхних конечностях. Макроскопически вначале появляется красное пятно, которое в дальнейшем приобретает медно-красный цвет, из него образуется везикула с воспалительным красным венчиком вокруг. При этом характерна многокамерность везикул. С 9—10-го дня везикулы превращаются в пустулы, затем происходит подсыхание и образование корочки. После отторжения корочки остается белое, иногда красное пятно.
Вариолоид проявляется чаще розеолезной сыпью. Иногда сыпь отсутствует. Микроскопически в коже определяются полнокровие сосудов, периваскулярная лимфогистиоцитарная инфильтрация, отек дермы. Изредка обнаруживается вакуолизация росткового (мальпигиева) слоя эпидермиса с формированием единичных везикул, заполненных серозной жидкостью и редко подвергающихся нагнаиванию. Наиболее часто эта форма наблюдается у ревакцинированных людей.
Пустулезная форма характеризуется гидропической дистрофией клеток росткового слоя эпидермиса, которая сменяется его баллонной дистрофией или "баллонирующей дегенерацией" эпидермиса. Клетки с баллонной дистрофией сливаются и образуют пузырьки, разделенные на камеры тяжами эпителиальных клеток. Вначале эти образования имеют вид папул, затем везикул и гнойничков — пустул, которые, заживая, оставляют рубчики разных размеров в зависимости от глубины поражения дермы.
Геморрагическая форма характеризуется присоединением к папулам и пустулам кровоизлияний. Сопровождается отеком кожи, полнокровием. На коже возникают сливные мелко-, крупнопятнистые кровоизлияния, множество заполненных кровянистой жидкостью пузырей, которые лопаются, образуя кровоточащие дефекты кожи. Общая интоксикация резко выражена.
Оспенная пурпура — форма натуральной оспы, протекающая как острый сепсис (септицемия), имеет важное клинико-эпидемиологическое значение.
Общие изменения при натуральной оспе в основном представлены появлением очажков некроза в ткани легких, яичках, в костном мозге эпифизов с их последующим нагнаиванием. В паренхиматозных органах возникает белковая и жировая дистрофия. В органах иммунокомпетентной системы (селезенка, лимфатические узлы) развивается выраженная гиперплазия, возможно образование мелких очагов некроза.
Осложнения.Пустулезный конъюнктивит с разрушением роговицы и слепотой, язвенно-некротические изменения желудочно-кишечного тракта, глухота при поражении среднего уха, абсцессы и гангрена легких. Возможно развитие флегмон на коже.
Смертьбольных оспой наступает от общей интоксикации, сепсиса и осложнений.
