II. Эндемический и спорадический зоб (йоддефицитные заболевания).
Эндемический зоб — одно из самых распространенных неинфекционных заболеваний. Этиологически оно является йоддефицитным. По данным ВОЗ, более чем 1,5 млрд. жителей Земли не получают вместе с пищей достаточного количества йода. У 650 млн. человек на фоне дефицита йода отмечается увеличение щитовидной железы - эндемический зоб, а у 45 млн. жителей планеты дефицит йода привел к развитию умственной недостаточностью.
Суточная потребность йода составляет 100-200 мкг. Постоянный дефицит йода, который наблюдается в определенных районах большинства европейских стран, в том числе и в России, не только является причиной увеличения щитовидной железы, но и приводит к целому ряду других патологических состояний, наиболее распространенным из которых является эндемический зоб.
В России дефицит йода имеется практически на всей территории, включая такие города, как Санкт-Петербург и Москву, но дефицит йода более выражен в восточных регионах страны (включая Тюменскую область и ее автономные округа), и чаще встречается у сельских жителей, чем у городского населения.
В СССР вопрос с профилактикой дефицита йода также носил острый характер, но был практически полностью решен за счет массового выпуска йодированной соли к 70-м годам. К сожалению, за последнее десятилетия это проблема вновь стала крайне острой. Сотрудники Эндокринологического научного центра РАМН установили наличие йодного дефицита, практически «зобной эпидемии», практически на всей территории России. Потребление йода жителями России в три раза ниже нормы. Следствием йодного дефицита является высокая распространенность эндокринных заболеваний - до 15% среди городского и до 40% среди сельского населения. Снизились темпы интеллектуального и физического развития детей, увеличилось количество выкидышей и мертворождений. В РФ вновь зарегистрировано увеличение частоты случаев кретинизма, связанного с внутриутробным дефицитом йода.
Постоянный дефицит йода у беременной, а затем у матери приводит к необратимым изменениям мозга у плода и новорожденного, задержке умственного и физического развития (кретинизму), умственной отсталости (олигофрении). В йоддефицитных регионах отмечается снижение интеллектуального потенциала всего населения (на 15—20%), у женщин нарушается репродуктивная функция, увеличивается число выкидышей и мертворожденных.
| По данным главного эндокринолога Тюменской области: Одним из критериев в оценке эффективности профилактики является охват домашних хозяйств потреблением йодированной соли. По РФ он равен 27%, а считается, что должен быть 90%. Показатель в Тюменской области выглядит несколько лучше — 52%. …«По частоте … мы относимся к территории умеренного йодного дефицита. С 90-х годов проводятся программы профилактики с помощью йодированной соли. Но за 20 лет ликвидация йодного дефицита так и не достигнута, так как нет законодательной базы, которая дала бы возможность проводить всеобщую профилактику, снабжая йодированной солью все слои населения. Каждая семья решает проблему самостоятельно. В 96 странах мира закон о йодопрофилактике принят, и там практически ликвидирован йодный дефицит». …«Что огорчает, это как раз то, что заболевание очень легко профилактировать, но люди не спешат это делать. Не нужно больших денег, надо лишь донести до жителей, что дефицит йода — это серьезно. Если зоб мы можем уменьшить, назначив терапию, то сниженный интеллект останется на всю последующую жизнь |
Дефицит йода приводит к понижению выработки тиреоидных гормонов в организме, прямой реакцией на это является повышенная продукция ТТГ, приводящая к усиленной стимуляции железы, что неизменно сопровождается компенсаторной гипертрофией щитовидной железы и образованием зоба. Таким образом восполняется недостаток тиреоидных гормонов.
В течение длительного времени компенсаторные механизмы и стимуляция щитовидной железы приводит к тому что количество тиреоидных гормонов остается в норме (при этом может нарушаться их соотношение - увеличение Т3 и снижение Т4, как следствие адаптационного механизма - ускоренного превращения одного гормона в другой). При длительных и тяжелых формах дефицита йода возникает не только гиперплазия щитовидной железы, но также ее очаговая дистрофия, некробиоз, склероз. На фоне диффузного увеличение железы возможно обрзование узлов. В конечном итоге количество тиреоидных гормонов снижается, возникает гипотиреоз.
Клиническая картина.
Классификация
1. Степень увеличения щитовидной железы (см. класиф. зоба).
2. Форма эндемического зоба.
2.1.Диффузный.
2.2.Узловой.
2.3.Смешанный (диффузно-узловой).
3. Функциональное состояние щитовидной железы.
3.1.Эутиреоидный зоб.
3.2.Гипотиреоидный зоб.
Клинически больные отмечают увеличение щитовидной железы, "чувство неловкости" в области шеи при движении, реже - сухой кашель. При большом зобе возможны нарушение дыхания, ощущение тяжести в голове при наклоне туловища, дисфагия. При осмотре обнаруживают диффузный или диффузно-узловой зоб различной величины. Длительное время сохраняется эутиреоидное состояние, но в районах со значительно выраженным йодным дефицитом у больных чаще возникает гипотиреоз. Узловой зоб в этих регионах чаще малигнизируется.
Даже при эутиреоидном состоянии больные могут жаловаться на общую слабость, утомляемость, головную боль, неприятные ощущения в области сердца. При развитии гипотиреозаобщие проявления заболевания постепенно усиливаются и характеризуются общей астенизацией, увеличением массы тела при низком аппетите, отечностью, выпадением волос, сухостью кожи, снижением памяти. Со стороны сердечно-сосудистой системы наблюдается склонность к брадикардии и понижению артериального давления, отмечается повышение уровня холестерина в крови, что может привести к развитию атеросклероза. Со стороны желудочно-кишечного тракта – склонность к запорам и метеоризму вследствие нарушения двигательной функции кишечника.
Для диагностики используется УЗИ для определение степени увеличения объема щитовидной железы и наличия узлов; тонкоигольная аспирационная биопсия. В крови отмечается повышенный уровень ТТГ при сниженном уровне Т4, уровень Т3 может оставаться нормальным или даже повышенным. В моче отмечается низкий уровень экскреции йода с мочой (менее 100 мкг/сут).
Профилактика и лечение. Ликвидация йоддефицитных заболеваний является в настоящее время приоритетным направлением деятельности ВОЗ и других авторитетных международных организаций. Широкая распространенность йодного дефицита и зобной эндемии на территории России требует применения неотложных лечебно-профилактических мероприятий по ликвидации йодной недостаточности и заболеваний, связанных с ней. В связи с этим важна реализация программ массовой йодной профилактики органами здравоохранения, йодирование: соли, хлеба, воды. Для лечения йодного дефицита у конкретных больных используют препараты йода, содержащие физиологические дозы этого микроэлемента (100- 150 мкг/сут): антиструмин, йодид калия, поливитамины с минеральными добавками, йодтирокс, тиреокомб и другие препараты. При развитии признаков гипотиреоза назначается терапия тиреоидными гормонами.
При больших размерах зоба, его узловой трансформации, признаках компрессии окружающих органов могут возникнуть показания для хирургического лечения. Выполняется тиреоидэктомия с последующей заместительной терапией тиреоидными гормонами.
Спорадический зоб- йододефицитноезаболевание, встречающееся вне районов зобной эндемии. Развитие спорадического зоба связывают с нарушением всасывания йода в кишечнике и усвоения его в организме. В итоге в организме возникает дефицит йода, приводящий к аналогичным изменениям, возникающим при эндемическом зобе. Само возникновение нарушения метаболизма йода может быть обусловлено генетическими факторами. Иногда имеет значение избыток пищи, богатой струмогенными веществами – тиоцинатами: соя, капуста, репа и др.
По характеру поражения щитовидной железы различают диффузный, узловой и многоузлоой зоб. Морфологически выделяют коллоидный, паренхиматозный и наиболее часто встречающийся в клинической практике смешанный зоб (пролиферируюший коллоидный зоб).
Клиническая картинасхожа с таковой при эндемическом зобе.
Для диагностики имеет значение УЗИ с тонкоигольной аспирационной биопсией, определение уровня ТТГ, Т3 и Т4.
Лечение. В случае если спорадический зоб диффузный или представлен одним небольшим узлом (до 3 см. в диаметре), пациента следует лечить консервативно препаратами тиреоидных гормонов (L-тироксин), дозу которого подбирают индивидуально по уровню снижения ТТГ. Из-за угрозы малигнизации такие больные подлежат динамическому наблюдению с повторным применением УЗИ с тонкоигольной аспирационной биопсией, выполнением гормональных исследований крови каждые 3 — 4 мес.
Оперативное лечение выполняется редко. Показаниям и к оперативному лечению служат в основном признаки сдавления органов и тканей шеи увеличенной железой. При наличии узла в железе показанием к операции служат подозрение на малигнизацию узла (прогрессирующий рост узла).
Объем оперативного вмешательства при узловом зобе зависит от размеров узловых образований и их локализации. При одно-узловом зобе обычно выполняют резекцию пораженной доли. При многоузловом зобе с локализацией в двух долях, либо при диффузном увеличении железы и наличии признаков сдавления органов шеи в настоящее время выполняют тиреоидэктомию, т.е. полное удаление железы, что в последующем требует проведение полной заместительной терапии тереоидными гормонами (пожизненный прием L-тироксина).
III. Узловой зоб
Узловой зоб — собирательное клиническое понятие, объединяющее все опухолевидные образования щитовидной железе, отличающиеся от остальной ткани по строению и составу.Под термином «узел» в клинической практике понимают новообразование в щитовидной железе любого размера, которое имеет капсулуи определяется пальпаторно или при помощи методов инструментального исследования. Различают: по числу образований — одиночный (солита́рный) узел и многоузловой зоб; по характеру — доброкачественные и злокачественные узлы.
Узлы щитовидной железы обнаруживают у 4% населения США, при этом выявление рака щитовидной железы достигает 12.000 в год.
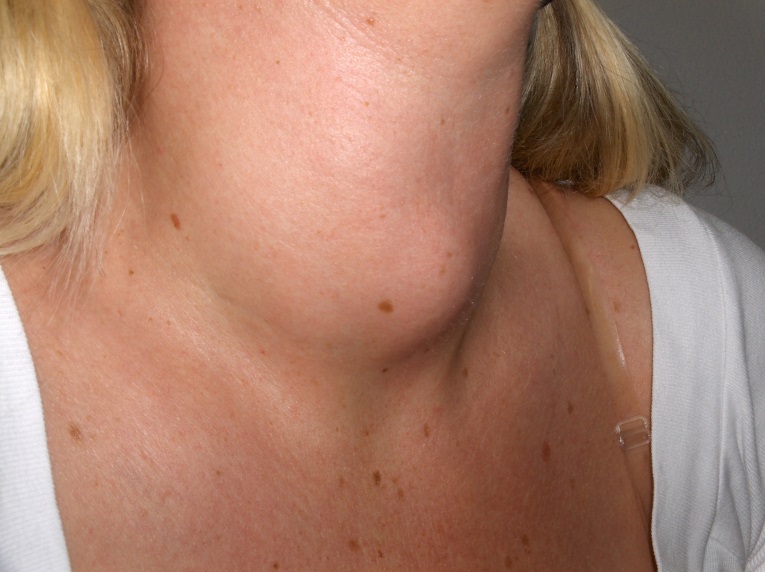
Рис. Видимый на глаз одиночный узел щитовидной железы.
Величина пальпируемого узла обычно начинается с 1 см, с помощью УЗИ при использования высокочастотного датчика можно обнаружить узлы менее 1 см. Кроме того на УЗИ можно определить капсулу узла.
При всем многообразии различных узлов, представленных в различных классификациях, причинами узлового зоба в подавляющем большинстве случаев являются:
Коллоидные узлы - 60%
Аденомы (эпителиальные доброкачественные опухоли) - 15%
Кисты- 10%.
Рак (из всех раков в 80% он является папиллярным) -10%.
Одна из основных задач врача в работе с больными узловым зобом это дифференциальная диагностика между доброкачественными и злокачественными формами узлового зоба. Цель - это ранняя диагностика злокачественного поражения щитовидной железы, профилактика запущенных и неоперабельных случаев.
Коллоидный узел, в этом случае происходит локальное увеличение размеров и числа фолликулов, переполненных коллоидом. Иными словами коллоидный зоб это не опухоль, а изменение тиреоидных клеток, на каком-то определенном участке. Измененные фолликулы заключены в капсулу. В некоторых случаях возможно развитие некроза и формирование кисты. Если фолликулы маленьких размеров, тогда говорят о микрофолликулярном коллоидном зобе, если фолликулы крупные – макрофолликулярный коллоидный зоб щитовидной железы. Встречается смешанный вариант с фолликулами разных размеров – макро-микрофолликулярный коллоидный зоб. Фолликулы переполняются коллоидом, который выглядит как уплотнившееся слизеподобное вещество, которое при разрезе узла выделяется в виде буро-желтых масс.
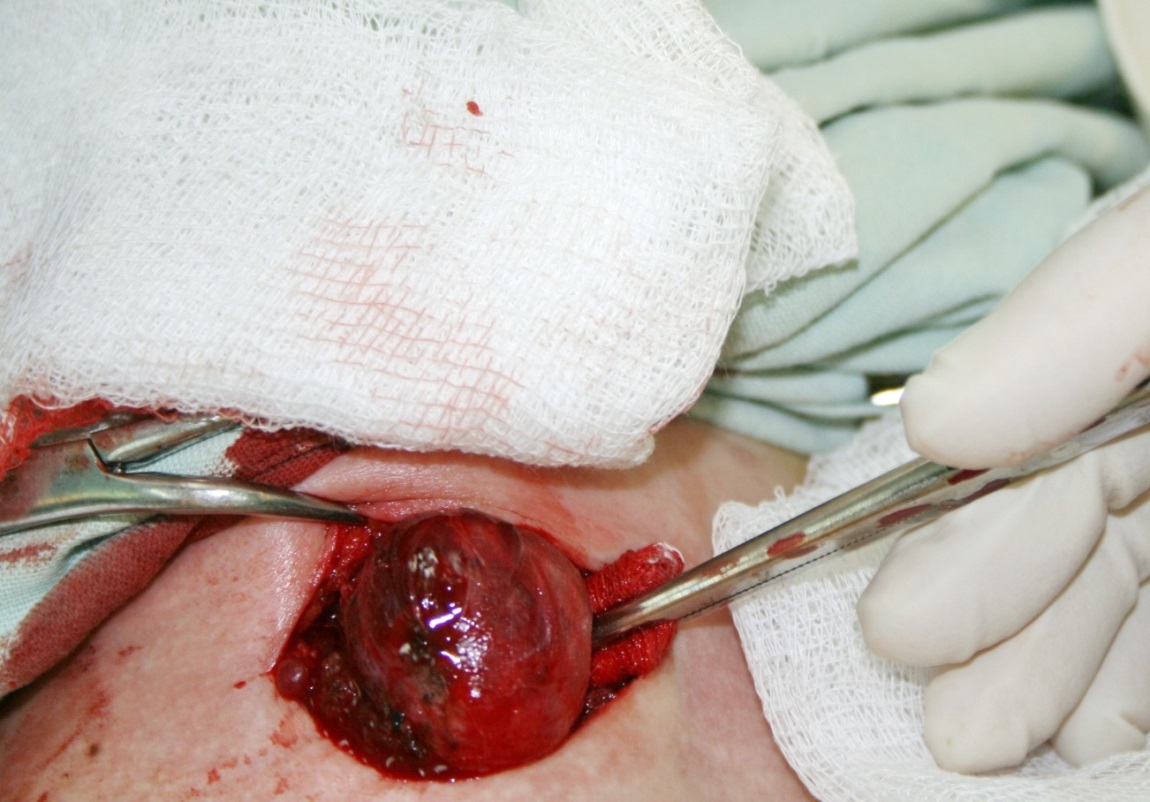 Если в щитовидной железе происходит разрастание эпителиальной ткани, тогда говорят о развитии пролиферирующего коллоидного зоба.
Если в щитовидной железе происходит разрастание эпителиальной ткани, тогда говорят о развитии пролиферирующего коллоидного зоба.
Рис. Одиночный коллоидный узел во время операции.
Сам по себе коллоидный зоб не относится ни к воспалительным, ни к аутоиммунным заболеваниям. Толчком к нарушению обменных процессов в щитовидной железе, скорее всего, является дефицит йода. Процесс может не ограничиться, каким-либо определенным участком и у больного может возникнуть многоузловой коллоидный зоб (два и более узлов).
Аденома щитовидной железы – это доброкачественная опухоль эпителиального происхождения характеризующееся появлением узла в щитовидной железе овальной формы с хорошо выраженной фиброзной капсулой. Характерно медленное развитие, но узел может достигать крупных размеров со сдавлением органов шеи.
Морфологически выделяют несколько типов аденом, наиболее часто встречаются папиллярные, также бывают фолликулярные и другие. Кроме того выделяют Токсическую аденому щитовидной железы или болезнь Пламмера,способную продуцировать повышенное количество тиреоидных гормонов и приводить к тиреотоксикозу (см. ниже).
Кисты щитовидной железы:Если рассматривать макроскопически, то щитовидная железа состоит из ацинусов и везикул, которые называются фолликулами и вместе образуют псевдодольки, окружённый сетью капилляров. Фолликулы внутри полые, заполненные жидкостью и выстланные тиреоидными клетками. Жидкость представляет собой коллоид - белковое вещество, содержащее тиреоглобулин - протогормон железы. При нарушении оттока этого вещества, в фолликулах начинает постепенно накапливаться жидкость, что ведёт к увеличению самого фолликула и образованию кисты щитовидной железы. Такое развитие заболевания может быть связано с тиреоидитом, в результате гиперплазии и/или дистрофии фолликул, некротических изменений в центе коллоидного узла или же кровоизлияния, например в результате травмы.
При больших кистах обязательно следует делать пункционную биопсию. Кисты меньше сантиметра можно просто наблюдать. Кисты могут вести себя по- разному: иногда годами сохраняют один размер и обнаруживаются случайно на УЗИ. Иногда быстро вырастают, а могут спонтанно исчезать. Возможно нагноение кисты и превращение ее в абсцесс. Для лечения кист выполняют пункцию, эвакуацию коллоида и проведение склерозирующей терапии этанолом. Оперативному лечению подлежать большие кисты, которые быстро накапливают жидкость или при подозрении на малигнизацию.
Клиническое течение узлового зоба характеризуется малосимптомностью. Исключение составляют больные с нарушением функции щитовидной железы. При наличии «горячего» узла способного к повышенной выработке гормонов (болезнь Пламмера) возникают все признаки тиреотоксикоза: потливость при горячей коже, потеря массы тела, сердцебиение, тремор рук, слабость и утомляемость на фоне повышенной эмоциональной возбудимости.
Но в большинстве случаев для узлового зоба характерен эутиреоз, в этом случае клинические проявления возникают только тогда, когда узел легко прощупывается или виден визуально. При больших узлах могут возникать признаки механического воздействия, в таких случаях могут появляться: кашель, «першение» в горле, одышка, затруднение глотания, стридорозное дыхание, но преимущественно эти признаки встречаются у больных с загрудинным или с затрахеальным расположением узлов.
Лабораторная и инструментальная диагностика.При обследовании больных с узловым зобом в обязательном порядке проводиться исследование крови на содержание в крови ТТГ, Т3, Т4, специфических антител (см. раздел лабораторная диагностика), но они будут изменены только при наличии гормонально активных (горячих) образований щитовидной железы. Большее значение имеет инструментальная диагностика, основное задача, которых – это исключение раковой природы заболевания.
Основными (обязательными) методами являются:
} УЗИ щитовидной железы и органов шеи
} Тонкоигольная аспирационная биопсия узла.
При необходимости эти методы могут быть дополнены:
} Сцинтиграфия щитовидной железы позволяет уточнить гормональную активность узла.
} Rg-графия пищевода с барием
} МСКТ и МРТ органов шеи и верхнего средостения
Кроме того в случае выполнения оперативного вмешательства по поводу узлового зоба, наиболее точным методом дифференциальной диагностики между раком и доброкачественной опухолью является выполнение: экспресс гистологического исследование. Данное исследование предполагает замораживание, экспресс окрашивание и изучение срезов ткани узла под микроскопом непосредственно во время операции. И только, когда природа этого узла будет точно установлена, выбирается тот или иной вариант окончания операции: доброкачественная опухоль будет удалена в пределах здоровых тканей, обнаружение рака предполагает выполнение тотальной струмэктомии.
Лечение: основное показание к операции по поводу узлового зоба это угроза малигнизации, большие размеры узла со сдавлением органов и тканей шеи или когда это носит выраженный косметический дефект. Операция показана также при быстром росте узла.
Раньше диагноз «узлового зоба» подразумевал абсолютную необходимость оперативного лечения, так как любой узел рассматривался, как облигатный предрак. Но УЗИ+ тонкоигольная биопсия резко изменили это положение, хирурги стали придерживаться дифференциального подхода по отношению к узловому зобу, прежде всего в зависимости от морфологической структуры образования. Количество «профилактических» операций значительно уменьшилось.
Лечение коллоидного зоба. В настоящее время доказано, что вероятность малигнизации коллоидного зоба крайне низка. Операция показана при узловых образованиях большого размера, наличии компрессионного синдрома (сдавление трахеи, пищевода), а также при быстром росте узлового образования. Оптимальной операцией является удаление доли, в которой имеется узел (гемитереоидэктомия). При узлах диаметром 2 см и меньше нет необходимости в оперативном вмешательстве, достаточно наблюдения и контроля УЗИ 1-2 раза в год. В последнее время для таких узлов разработаны малоинвазивные методы – лазерное воздействие под контролем УЗИ, когда производиться локальная тепловая деструкция измененных тканей железы. А также используется деструкция узла с помощью этилового спирта, который вызывает тромбоз сосудов узлового образования, в итоге возникает некроз клеток образования с последующим замещением соединительной тканью.
Киста щитовидной железы. Оптимальный метод лечения – пункция кисты, аспирация ее содержимого с последующим склерозированием этиловым спиртом. Если капсула кисты тонкая эффективность метода приближается к 100%. При толстой капсуле возможен рецидив кисты. Операция показана при накоплении жидкости после 2-х и 3-х кратной пункции; наличие толстой фибринозной капсулы либо многокамерной полости кисты.
Фолликулярная и папиллярная аденома щитовидной железыУчитывая высокий риск малигнизации, а также трудности дифференциальной диагностики с фолликулярным раком, показано оперативное лечение - удаление доли в которой имеется аденома (гемитереоидэктомия).
Тиреотоксическая аденома щитовидной железы (Болезнь Пламмера). Лечиться оперативно. После компенсации тиреотоксикоза консервативными средствами, выполняется операция - удаление доли в которой имеется аденома (гемитереоидэктомия).
