Анестезия в акушерстве и гинекологии
Своими успехами акушерство в значительной степени обязано появлению в штате родовспомогательных учреждений анестезиологов и круглосуточно функционирующей службы анестезиологии и реанимации. Внедрение современных методов обезболивания и интенсивной терапии снизило риск родов и операции кесарева сечения у женщин с осложненной беременностью и тяжелыми сопутствующими заболеваниями при позднем токсикозе беременных, у пожилых первородящих, у рожениц с пороками сердца, заболеваниями органов дыхания и другой патологией.
Проведение анестезиологического пособия беременным и роженицам затрудняют следующие обстоятельства [Bonica J., 1969]
1. Экстренность большинства анестезиологических пособий и, следовательно, ограниченные возможности для подготовки больных к анестезии.
2. Нарушения функции желудочно-кишечного тракта, замедленная эвакуация пищи из желудка.
3. Измененная реактивность и повышенная чувствительность к применяемым фармакологическим средствам.
4. Изменения функции жизненно важных органов, прежде всего сердца и легких (о значении этих изменений при анестезии сказано ниже).
5. Наличие маточно-плацентарного кровообращения и проникновение практически всех применяемых веществ в организм плода.
6. Воздействие используемых средств на родовую деятельность
7. Применение (иногда длительное) до начала анестезиологического пособия различных медикаментозных средств — диуретиков, гипотензивных, транквилизаторов, симпатолитиков, гормональных препаратов и др.
8. Эмоциональное и физическое истощение при затяжных болезненных родах.
Могут быть проведены [Федермессер К.М., 1975]
1) обезболивание нормальных и осложненных родов, причем осложнения в родах обусловливаются как нарушениями самого родового акта (различные варианты дискоординации родовой деятельности), так и разнообразной экстрагенитальной патологией;
2) «лечебный акушерский наркоз»,
3) обезболивание при малых акушерских операциях,
4) обезболивание при плановых и экстренных операциях кесарева сечения,
5) анестезия, представляющая собой компонент интенсивной терапии таких заболеваний, как тяжелые формы позднею токсикоза беременных, бронхиальная астма, декомпенсированные пороки сердца и др.
Проводя анестезиологическое пособие беременной или роженице, анестезиолог должен учитывать влияние применяемых средств не только на гомеостаз матери, но и на состояние маточно-плацентарного кровотока и, следовательно, плода [Shnider S, Levinson, 1981]
Следует подчеркнуть, что за исключением физиопсихопрофилактики, ауто анлгезии смесью закиси азота с кислородом и с известными оговорками электроаналгезии (возможны ожоги), безопасных методов анестезии в акушерстве нет. Более того, методики, указанные как безопасные, могут быть применены юлько у практически здоровых женщин и эффективность их далеко не всегда достаточна.
Очевидно, что рациональный выбор и грамотное проведение анестезиологического пособия подразумевают знание анестезиологом изменений в женском организме, обусловленных беременностью и родами.
Беременность представляет собой большую (а иногда и чрезмерную) нагрузку для организма женщины. За 10 лунных месяцев материнский организм, продолжая обеспечивать выполнение женщиной свойственных ей физиологических и социальных функций, должен построить из одной клетки новую полноценную особь, что требует повышенного расхода энергии, пластических веществ, удаления продуктов обмена. Нет ни одного органа или системы в женском организме, которые во время беременности не изменились бы под влиянием новых повышенных требований как в функциональном, так и морфологическом отношении [Витт Е., 1930] При нормально протекающей беременности прибавка массы тела составляет около 10 кг, что обусловлено увеличением матки и идержкой воды во внеклеточном секторе организма.
Изменения сердечно-сосудистой системы.К моменту родов ОЦК у здоровых беременных возрастает на 30—40%, объем циркулирующей плазмы — на 40—50%, объем циркулирующих эритроцитов — на 20—25% Неравномерность увеличения компонентов ОЦК выражается в снижении величины гематокрита и концентрации гемоглобина на 15—20% При этом масса гемоглобина в крови нофастает на 15—20%, а белка — на 10—15%.
Физиологическая целесообразность указанных изменений не исчерпывается необходимостью обеспечить рост и жизнедеятельность плода Она проявляется и при кровотечении в родах, возможность которого анестезиолог должен учитывать, проводя любое анестезиологическое пособие При неосложненных родах кровопотеря составляет 100—250 мл (при эпизио- или перинеотомии она иногда возрастает в 1,5—2 раза), при неосложненном кесаревом сечении — 500-1000 мл.
Кровопотеря, остро возникшая на фоне анестезии, ведет к углублению последней. При длительной эпидуральной анестезии кровотечение быстро возникает развитие расстройств гемодинамики, проявляющихся прежде всего режим падением артериального давления.
Увеличение ОЦК, смещение органов средостения из-за роста беременной матки сказываются на работе сердца, которая значительно возрастает, что проявляется повышением числа сердечных сокращений на 10—20 в минуту и минутного объема сердца в среднем на 40%.
Указанные механизмы компенсации существенно нарушаются при наиболее истом осложнении беременности и родов - позднем токсикозе, характеризующемся развитием гиповолемии и гипопротеинемии на фоне генерализованпого сосудистого спазма, артериальной гипертензии и расстройств микроциркупяции. Выраженность описанных нарушении нарастает по мере усугубления тяжести токсикоза. Оказанное делает понятной повышенную чувствительность этих больных к кpoвопотере.
Значительные изменения гемодинамики, возникающие во время родов, обусловлены родовой болью и связанным с ней выбросом катехоламипов, а также собственно схватками. Каждая схватка сопровождается поступлением в кровяное русло около 500 мл крови, что заставляет сердце в короткие промежутки времени часто менять режим работы. Эту задачу скомпрометированный миокард больных с декомпенсированными пороками сердца не всегда может выполнить. При тяжелых стенозах митрального клапана отек легких зачастую возникает в момент первой схватки. Развитие декомпенсации сердечной деятельности возможно в родах и у исходно здоровых женщин на фоне гипоксии, обусловленной кровотечениями или тяжелыми формами позднего токсикоза беременных.
По мере нарастания интенсивности схваток усиливается тахикардия, повышается системное артериальное и центральное венозное давление, увеличивается сердечный выброс. На высоте схватки систолическое артериальное давление возрастает на 10—20 мм рт. ст., диастолическое также увеличивается, но в меньшей степени. Возрастает внутригрудное давление и давление в центральном канале спинного мозга. Особенно значительные изменения гемодинамики происходят во время потуг.
Несмотря на значительное увеличение ОЦК, у беременных и рожениц имеется тенденция к развитию артериальной гипотензии. Самой частой причиной снижения артериального давления в конце беременности и в родах является синдром нижней полой вены, который осложняет роды в 10—15% наблюдений и развивается при укладывании беременной или роженицы за спину, особенно на гладкой жесткой поверхности.
Помимо артериальной гипотензии, синдром нижней полой вены проявляется тахикардией, резкой бледностью, зевотой, общей слабостью и, наконец, потерей сознания. Причины развития этого осложнения — сдавление нижней полой вены беременной маткой и снижение вследствие этого венозного возврата к сердцу. Большинство беременных, у которых возникает синдром нижней полой вены, сами или при опросе указывают на ухудшение состояния при укладывании на спину и невозможность длительно находиться в этом положении. Это обстоятельство анестезиолог обязан выяснить при первом же знакомстве с больной. На фоне длительной эпидуральной анестезии частота возникновения и острота проявлений синдрома нижней полой вены возрастают. Даже в тех случаях, когда этот синдром не вызывает развития катастрофических последствий для женщины, он очень опасен, так как всегда сопровождается нарушениями маточно-плацентарного кровообращения, ведущими к ухудшению состояния плода и кровоснабжения матки. Последнее обстоятельство может быть причиной нарушений родовой деятельности.
Лечение синдрома нижней полой вены состоит в немедленном укладывании роженицы на левый бок. Иногда достаточно сместить матку на 15—20° влево с помощью мягких валиков, подкладываемых под левый бок, а иногда угол, на который смещают женщину, приходится делать значительно большим. В таких случаях хирургам приходится оперировать в очень неудобном положении, но другого выхода нет. Больную можно уложить на спину только после извлечения ребенка.
Изменения дыхания.По мере развития беременности растущая матка смещает диафрагму вверх, в связи с чем увеличиваются переднезадний и боковой диаметры грудной клетки, дыхание приобретает все более выраженный грудной характер.
Изменение соотношений вентиляционно-перфузионных показателей, набухание и гиперемия слизистых оболочек дыхательных путей ведут к изменению проходимости последних. Сказанное объясняет склонность беременных к развитию ателектазов при длительном пребывании в положении на спине и увеличению альвеолярно-артериального градиента кислорода.
Минутный объем дыхания к концу беременности возрастает приблизительно на 50% в основном за счет увеличения ДО. В результате увеличения альвеолярной вентиляции к сроку родов PaСO2 обычно снижается до 32 мм рт. ст , однако рН крови остается без изменений, поскольку концентрация бикарбоната уменьшается. Возникающая гипокапния способствует трансплацентарной диффузии СО2 из крови плода. В родах во время болезненных схваток минутный объем дыхания может возрастать более чем на 300%, что приводит к выраженной гипокапнии (Расо 20 мм рт. ст.) и алкалозу (рН>>7,55).
Потребность в кислороде во время беременности увеличивается приблизительно на 20%, что обусловлено усилением метаболизма у матери и затратами энергии на работу, связанную с дыханием В еще большей степени потребление кислорода повышается в родах. Уменьшение остаточного объема легких в сочетании с возрастанием минутной вентиляции укорачивает время наступления анестезии при использовании ингаляционных анестетиков. Значительное снижение кислородного резерва у беременных и рожениц ведет к стремительному развитию гипоксии даже при относительно коротком периоде апноэ. Это следует учитывать при проведении интубации, которой должна предшествовать ингаляция чистого кислорода.
У беременных всегда наблюдаются различной выраженности гиперемия и отек слизистых оболочек дыхательных путей, а также повышенное выделение мокроты. Указанные изменения обусловливают нарушения носового дыхания, проходимости верхних дыхательных путей, их легкую ранимость при интубации трахеи и других манипуляциях, повышенную чувствительность к инфекции.
Изменения функции желудочно-кишечного тракта.К концу беременности и, особенно, в родах происходит нарушение функции желудочно-кишечного тракта. Снижаются эвакуаторная функция желудка и активность кишечной перистальтики, в связи с чем время задержки пищи в желудке и тонком кишечнике составляет 8—12 ч и более. Возникновение рвоты и регургитации обусловливается у беременных повышением внутрибрюшного давления, смещением пищеводно-желудочного угла и снижением тонуса кардиального сфинктера. Сказанное объясняет высокую частоту возникновения синдрома Мендельсона у беременных и рожениц.
Изменения функции паренхиматозных органов.Деятельность паренхиматозных органов во время нормально протекающей беременности усиливается. В частности, стимулируются белковообразовательная и дезинтоксикационная функции печени. Содержание билирубина плазмы и кровоток в печени практически не меняются. Хотя холинэстеразная активность плазмы несколько снижается, вводимый в обычных дозах дитилин метаболизируется с той же быстротой, что и у небеременных женщин.
В I и II триместрах нормально протекающей беременности повышаются кровоток в почках и скорость клубочковой фильтрации; к моменту родов зти показатели возвращаются к исходным значениям. Клиренс креатинина обычно несколько возрастает.
Нарушение функций паренхиматозных органов — одно из основных проявлений позднего токсикоза беременных Эклампсия может провоцировать развитие острой печеночно-почечной недостаточности. У больных с исходными нарушениями функции печени и почек, а также при позднем токсикозе беременных замедляются разрушение и выведение лекарственных препаратов, что сказывается на клинике и продолжительности анестезии.
Влияние анестезии на состояние плода и новорожденного.При проведении анестезиологического пособия у беременных следует помнить о влиянии анестетиков и анестезии в целом на состояние внутриутробного плода Это влияние зависит от концентрации лекарственного вещества в крови матери и проницаемости плаценты Само понятие «плацентарный барьер» должно восприниматься анестезиологом как условное Проницаемость плаценты сравнима спроницаемостью гематоэнцефалическот барьера, поэтому все вещества, вводимые беременной с целью получения анестезии или анапсмин, в том или ином количестве проникают в организм плода.
Скорость диффузии лекарственных веществ через плаценту определяется законом Фика, она тем выше, чем ниже их молекулярная масса, лучше растворимость в жирах, ниже степень ионизации и связывание белками. Почти все лекарственные средства, применяемые для анестезии, имеют молекулярную массу менее 500, слабо ионизируются, хорошо растворяются в жирах и плохо связываются белками плазмы. Этим объясняется то, что они хорошо проникают через плаценту. Исключением являются мышечные релаксанты, поскольку они плохо растворяются в жирах и имеют высокую степень ионизации.
Хотя ферментативная активность печени плода ниже, чем у взрослого, метаболизация введенных препаратов, в том числе местных анестетиков, происходит даже у недоношенного плода. На степень перехода лекарственных веществ через плаценту, помимо перечисленных выше факторов, влияет состояние гемодинамики матери и плода. В задачу анесгезиолога входит выбор таких доз и времени введения лекарственных средств, чтобы к моменту рождения ребенка их действие прекратилось или снизилось до безопасного уровня.
Пути проведения родовой боли и некоторые патофизиологические изменения в организме, ею обусловленные.С родовым актом связаны два вида боли — висцеральная и соматическая. Висцеральная боль вызывается сокращениями матки и расширением канала шейки матки, соматическая — повреждениями влагалища и давлением на кости таза [Cromford M.J., 1965]
В начале I периода родов причиной возникновения боли являются сокращения полого мускула матки и обусловленная этим периодическая его ишемизация, а также сопровождающее каждую схватку напряжение связок матки. По мере развития родов все большее значение приобретает растяжение нижнего маточного сегмента. В конце I и начале II периода родов основную роль начинает играть давление предлежащей части плода (головки) на мягкие ткани и костное кольцо малого таза.
Периферическими нервными образованиями, проводящими болевую импульсацию в родах, являются главным образом нервные сплетения тела, широких связок и шейки матки (особенно важная роль принадлежит парацервикальному сплетению). Чувствительные волокна от тела и шейки матки в составе задних корешков входят в спинной мозг на уровне TXI-XII и LI, от влагалища, наружных половых органов и промежности через половой нерв – на уровне SII-IV.
В спинном мозге передача нервных импульсов осуществляется по боковым спиноталамическим трактам, в головном мозге — через ретикулярную формацию и ядра зрительных бугров в заднюю центральную извилину (рис 28.1).
Возникновение боли в родах прежде всего является следствием раскрытия канала шейки матки. В пользу сказанного свидетельствуют следующие данные. 1) растяжение полого мускула сопровождается возникновением висцеральной боли, 2) имеется четкая зависимость между степенью раскрытия канала шейки матки и выраженностью боли, 3) имеется зависимость между возникновением болезненности и началом схватки (маточное сокращение на 15—20 с опережает возникновение боли, по мере развития родов и нарастания внутриматочного давления этот промежуток сокращается), 4) при проведении кесарева сечения под местной инфильграционнои анеснмиеи установлено, что манипуляции на неанестезированном теле матки практически безболезненны, в то время как растяжение шейки мспки вызывало неприятные ощущения и болезненность, напоминающие хapaктером и локализацией боль, связанную с родами, 5) боль, напоминающая родовую, возникает у небеременных при инструментальном расширении канала шейки матки.
Последствия родовой боли разнообразны. Под ее воздействием меняется функция сердечнососудистой системы, увеличивается сердечный выброс, нарастает артериальное, внутригрудное давление и ЦВД, возникает тахикардия. Возможны развитие нарушений сердечного ритма, уменьшение коронарного кровотока, изменение давления в полостях сердца, увеличение общего периферического сопротивления. Изменяется функция дыхания, развивается тахипноэ, снижается ДО, в то же время резко возрастает минутный объем дыхания, что может привести к выраженной гипокапнии и нарушениям маточно-плацентарного кровообращения. Боли могут нарушать сократительную деятельность матки, функцию желудочно-кишечного тракта, мочевого пузыря, вызвать рефлекторный спазм поперечнополосатой мускулатуры, тошноту и рвоту.
Особенно опасны реакции на боль у больных с экстрагенитальной патологией. Именно боль вызывает усиление позднего токсикоза в родах вплоть до развития эклампсии, а у больных с пороками сердца боль может провоцировать развитие острой сердечной недостаточности.
Обезболивание родов
Если обезболивание родов уздоровых женщин является актом высокой гуманности и мерой предупреждения осложнении, то при тяжелых сопутствующих заболеваниях именно анестезиологическое пособие в сочетании с рациональной акушерской ыктикои сохраняет жизнь и здоровье матери и плода Современные анестезиологические методы позволяют воздействовать на всех уровнях проведения родовой боли. С помощью вариантов местной и проводниковой анестезии, а также транскутанной нейростимуляции возможен перерыв афферентной импульсации по периферическим нервным образованиям. Анальгетики и нейролептики меняют восприятие боли, воздействуя на уровень ретикулярной формации и ядер зрительных бугров. Обезболивающий эффект общих анестетиков обусловлен их воздействием на кору больших полушарий и развивающимся вследствие этого наркотическим состоянием. Пути проведения болевой импульсации в родах и уровни воздействия различных обезболивающих средств представлены на рис. 28.1.
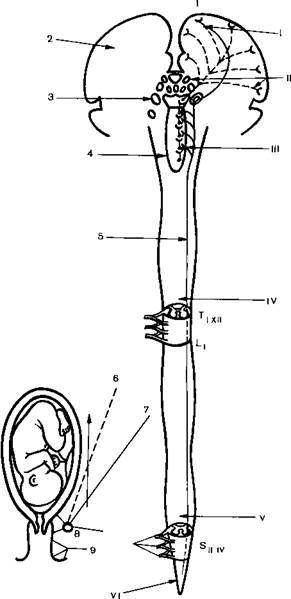
Рис 28.1.Пути распространения родовой боли и вероятные уровни воздействия средств, применяемых при обезболивании родов (схема)
1 – задняя центральная извилина; 2 - чувствительная область коры; 3 - ядра зрительных бугров; 4 - peтикулярная формация; 5 –боковой спиноталамический путь; 6 – парацервикальный узел; 7-8 тазовые внутренностные (возбуждающие) нервы (7 - от тела матки; 8 - от шейки матки); 9 - половой нерв; I – анестетики; II – анальгетики; III – нейроплегики; IV - поясничная эпидуpaльная анестезиия; V - кауданьная анестезия; VI - пудендальная анестезия.
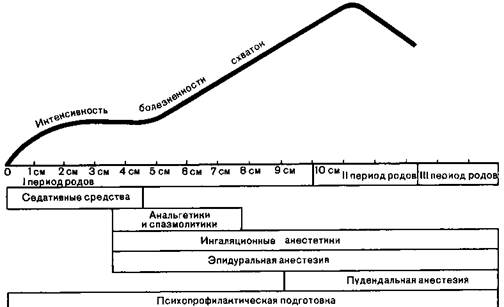
Рис.28.2. Применение методов обезболивания в зависимости от интенсивности боли и степени раскрытия шейки матки (схема)
При очевидном стремлении уменьшить количество применяемых в родах медикаментозных средств методы психологического воздействия («естественные роды», «роды без принуждения», роды в воде, психофизиопрофилактика), а также белый шум, акупунктура, электроакупунктура, электроаналгезия имеют ограниченное применение даже у здоровых и легко внушаемых рожениц.
Интенсивность боли в родах находится в прямой связи со степенью раскрытия шейки матки. На заимствованной у D. Moir (1985) схеме представлена зависимость времени применения методов обезболивания от интенсивности боли и степени раскрытия шейки матки (рис. 282).
Ниже дана характеристика наиболее часто применяемых методов обезболивания родов. Особое внимание обращено на показания и противопоказания к их использованию, сравнительную эффективность, опасности и осложнения им присущие.
Пудендальная анестезия.Ввиду того что данный вид анестезии не прерывает болевую импульсацию, связанную с сокращением полого мускула матки, его целесообразно применять для обезболивания во II периоде родов при операции наложения акушерских щипцов у тех рожениц, у которых не требуется выключать сознание и потуги, а также при рассечении промежности и пластических операциях на ней.
Точка, в которую нужно ввести раствор местного анестетика для обеспечения блокады полового нерва, расположена на 0,5—1 см проксимальнее верхушки седалищной ости.
Существуют два метода проведения блокады — через промежность и через боковые стенки влагалища.
Транспромежностная методика. После соответствующей обработки проводят анестезию кожи в точке, расположенной на границе внутренней и наружной трети воображаемой линии, проведенной между задним проходом и наиболее близко к нему расположенной точкой на внутренней поверхности седалищного бугра. Через указанную точку иглу длиной 10 см подводят к внутренней поверхности седалищной ости, пальпируемой через влагалище. После идентификации правильности расположения конца иглы потягиванием за поршень шприца исключают попадание в сосуд и вводят 10 мл 0,5—1 % раствора новокаина. Затем все манипуляции повторяют с противоположной стороны.
Эффективность блока значительно повышается, если дополнительно осуществляют анестезию промежностной ветви заднего кожного нерва бедра введением с каждой стороны подкожно по 5 мл раствора новокаина у наружной поверхности седалищного бугра. При эпизиотомии целесообразно провести также инфильтрацию тканей раствором новокаина вдоль линии будущего разреза.
Трансвагинальная методика. Введенным во влагалище указательным пальцем пальпируют верхушку седалищной ости и крестцово-остистую связку. Иглу проводят через боковую стенку влагалища так, чтобы конец ее на глубине 1 см достиг точки, находящейся на 1 см кнутри от верхушки седалищной ости и на 1 см ниже нижнего края крестцово-остистой связки. После исключения случайного попадания иглы в сосуд вводят по 10 мл раствора местного анестетика с обеих сторон. Целесообразно также проведение описанных выше дополнительных инъекций.
Заметными преимуществами ни один из описанных методов пудендальной анестезии не обладает. Хороший обезболивающий эффект отмечается в 50— 60% наблюдений.
Возможные осложнения, общетоксические реакции при попадании местного анестетика в сосуд или при его передозировке, гематомы, инфекция.
Парацервикальная анестезия— довольно эффективный метод обезболивания I периода родов: частота хорошего обезболивания достигает 80—90%. Метод основан на блокаде парацервикального ганглия (сплетение Франкенхаузена), что достигается введением раствора местного анестетика парацервикально в основание широких связок матки.
Для проведения парацервикальной анестезии используют специальные иглы с ограничителями, так как иглу следует вводить на глубину всего 3 мм. Поскольку маточные артерии проходят в непосредственной близости от места пункции, необходимо убедиться в том, что попадания в сосуд не произошло. После того как потягиванием за поршень убеждаются в отсутствии крови в шприце, вводят по 5—10 мл 1% раствора новокаина с каждой стороны. Ввиду того что длительность анестезии колеблется в пределах 60—90 мин, может возникнуть необходимость в повторных инъекциях.
При всей простоте и высокой эффективности парацервикальная анестезия после периода значительного ее распространения в настоящее время почти оставлена. Это связано с тем, что при использовании этой методики более чем в 50% наблюдений у плода развивается выраженная брадикардия. Описаны также токсические реакции, возникновение гематом.
Длительная эпидуральная анестезия.К ее достоинствам относится высокая эффективность (полноценного обезболивания достигают в 92—95% наблюдений), отсутствие необходимости в дорогостоящем оборудовании, возможность сохранить сознание роженицы, наличие симпатической блокады с улучшением кровоснабжения матки и почек, отсутствие угнетающего воздействия на родовую деятельность.
Эпидуральную анестезию применяют для обезболивания родов, как нормальных в отсутствие эффекта использованных ранее методов обезболивания, так и осложненных различной патологией — поздним токсикозом беременных, заболеваниями паренхиматозных органов, сердечно-сосудистой системы, легких и пр. Она может явиться методом выбора обезболивания при ряде малых акушерских операций и кесаревом сечении. Трудно переоценить значение длительной эпидуральной анестезии для послеоперационного обезболивания и в качестве компонента интенсивной терапии у больных с тяжелыми формами позднего токсикоза беременных [Lund P, 1966].
Помимо общеизвестных (инфекционное поражение кожи в месте пункции, применение антикоагулянтов, кровотечения, неврологические заболевания), специфическим акушерским противопоказанием к применению эпидуральной анестезии в родах является наличие рубца на матке.
Проводить длительную эпидуральную анестезию в акушерской практике может только анестезиолог, в совершенстве овладевший этой методикой в операционных хирургического или гинекологического отделений. Техника ее выполнения у беременных затруднена следующими обстоятельствами при выраженных отеках и ожирении плохо контурируется позвоночник, увеличенная матка мешает больным принять необходимое положение с максимально выгнутой спиной, в силу размягчения связочного аппарата меняются ощущения, получаемые анестезиологом при продвижении иглы. Повышенное давление в центральном канале спинного мозга увеличивает риск случайной пункции твердой мозговой оболочки, а полнокровие венозных сплетений повышает риск их трав-матизации и, следовательно, возникновения гематом и токсических реакций из-за попадания местного анестетика в кровяное русло.
Анатомо-физиологической основой эпидуральной анестезии в родах является блокада проводников от нервных сплетений матки, пояснично-аортальною и тазового, идущих в составе афферентных путей и входящих в спинной мозг в составе задних корешков на уровне TXI, XII и LI, а также SII-IV.
Из двух доступов в эпидуральное пространство поясничного и каудаль-ного — первый обладает несомненными преимуществами и поэтому применяется более широко.
При проведении эпидуральной анестезии должны неукоснительно соблюдаться требования асептики и антисептики. Врач обрабатывает руки, так же как перед полостной операцией, надевает стерильные перчатки.
Техническое оснащение:
1) пункционная игла с закругленным концом типа иглы Туоха с мандреном,
2) одноразовый катетер диаметром 0,9 мм и длиной 50 см,
3) шприц объемом 10 мл,
4) набор игл для проведения местной анестезии и введения в дистальный конец катетера,
5) столик со стерильным материалом (простыня с разрезом, салфетки, палочки).
Пункцию эпидурального пространства производят в положении женщины на боку на уровне TXII-LI или LI,III или LII,III промежутков. Место пункции анестзируют 2,5% раствором тримекаина по методу «лимонной корочки» не столько для обезболивания (эта область малоболезненна), сколько для выяснения переносимости местного анестетика. При повышенной чувствительности к препарату в месте иньекции сразу же возникают выраженная гиперемия и отек, что должно служить сигналом к отказу от применения данною препарата.
Показателем попадания конца иглы в эпидуральное пространство является ощущение «провала» (при медленном и осторожном продвижении иглы оно бывает не всегда), а также исчезновение сопротивления при надавливании на поршень шприца. При обезболивании родов срез иглы разворачивают каудально, через просвет иглы вводят катетер, проксимальныи конец которою продвигают в эпидуральное пространство на 2—3 см. Место выхода катетера на коже герметизируют клеем БФ или клеолом и фиксируют полосками пластыря, иглу в дистальном конце катетера закрывают стерильным колпачком. Необходимо тщательно следить, чтобы область катетеризации не смачивалась околоплодными водами, мочой и пр.
Дозу местного анестетика (2% раствор лидокаина или 2,5% раствор тримекаина) подбирают для каждой роженицы индивидуально сначала вводят пробную дозу — 2 мл, затем основную, величина которой колеблется в пределах 6—10 мл в зависимости от массы тела. Интервалы между введениями в начале активной фазы родов 60—90 мин, в конце I периода родов— 30—40 мин. Поскольку эпидуральная анестезия снимает рефлексы с тазового дна, если нет необходимости в выключении потуг, введение анестетика в эпидуральное пространство во II периоде родов прекращают. Начинают длительную эпидуральную анестезию, как правило, при установлении у роженицы регулярных схваток и открытии шейки матки на 3—4 см.
Наиболее частыми осложнениями являются пункция твердой мозговой оболочки и выраженная артериальная гипотензия. При случайном попадании местного анестетика в цереброспинальную жидкость после пункции твердой мозговой оболочки возникает спинальный блок, который может сопровождаться нарушениями дыхания и резким падением артериального давления. В этом случае может понадобиться проведение интенсивной инфузионной терапии и ИВЛ. Как только пункция твердой мозговой оболочки распознана, иглу нужно извлечь. Если необходимо, то повторную попытку катетеризации эпидурального пространства осуществляют в другом межпозвоночном промежутке. Пункция твердой мозювои оболочки вследствие истечения цереброспинальной жидкости сопровождается головной болью, что требует соблюдения в течение нескольких суток постельного режима, проведения инфузионной терапии (1500—2000 мл в сутки) и обильного питья.
Гипотония при зпидуральнои анестезии является тяжелым осложнением, так как приводит к нарушению маточно-плацентарного кровообращения, что неблагоприятно отражается на состоянии плода и сократительной деятельности матки. Необходимо выяснить причину артериальной гипотензии. Если она возникла вследствие синдрома нижней полой вены, то терапию ограничивают укладыванием роженицы на левый бок, если же вследствие длительной эпидуральной анестезии, то укладывание на бок дополняют введением вазопрессоров и инфузионной терапией.
Препаратом выбора является эфедрин, так как он оказывает а- и бета-адренергическос действие, повышая как артериальное давление, так и сердечный выброс.
Ввиду возможности возникновения тяжелых осложнений эпидуральную анестезию можно применять лишь в родовспомогательных учреждениях, распо-латающих высококвалифицированными круглосуточно дежурящими анестезио-тогами.
Местная инфильтрационная анестезия.Возможности ее использования ограничены прежде всего тем, что в условиях повсеместного развития анестезиологическои службы все меньшее число акушеров и гинекологов владеют этой методикой. Однако даже при наличии специалиста местная анестезия может быть применена только при пластических операциях на промежности и при операции кесарева сечения у практически здоровых рожениц. В ситуациях, когда операция должна быть начата немедленно, а анестезиолога нет, методом выбора становится местная инфильтрационная анестезия.
Ингаляционные методы обезболивания родов.С целью обезболивания родов в настоящее время наиболее широко используют закись азота, три-хлорэтилен и метоксифлуран в смеси с кислородом при помощи наркозных аппаратов типа НАПП. Кроме того, трихлорэтилен и метоксифлуран могут быть применены в смеси с воздухом с помощью портативных аналгезиров.
Проведенная в родах сравнительная оценка выраженности обезболивающего эффекта указанных препаратов, примененных в безопасных дозах (смесь закиси азота с кислородом в соотношении 1:1, 1:2, 0,5 об. % трихлорэтилена и 0,35 об. % метоксифлурана), показала, что полное обезболивание наступает сравнительно редко. Удовлетворительный эффект получен в 70% наблюдений. Значительных преимуществ ни один из этих препаратов не имеет.
Созданные специально для обезболивания родов наркозные аппараты типа НАПП снабжены системой, обеспечивающей подачу каждой порции газовой смеси в ответ на активный вдох роженицы при условии герметичности системы аппарат—роженица. Дюзные дозиметры обеспечивают подачу газовой смеси с содержанием кислорода не менее 25%.
Наиболее распространенный вариант аутоаналгезии смесью закиси азота с кислородом состоит в том, что после подбора в течение нескольких схваток наиболее эффективной концентрации закиси азота роженица дышит данной газовой смесью только во время схватки, начиная ингаляцию при возникновении ощущений приближения схватки до появления выраженной болезненности.
Возможна и постоянная ингаляция. В этом случае также можно не опасаться передозировки, поскольку при наступлении хирургической стадии анестезии роженица перестает прижимать маску к лицу, переходит на дыхание воздухом и просыпается.
Ввиду отсутствия кумуляции закись азота может применяться на всем протяжении родов. До начала применения закиси азота, как и других анесте-тиков, роженице необходимо объяснить, как пользоваться аппаратом и какие ощущения возникают в процессе обезболивания.
Аппараты типа НАПП создают сопротивление дыханию не менее 1,3 кПа (10 мм рт. ст.), поэтому могут применяться только у здоровых рожениц. При заболеваниях сердца, позднем токсикозе беременных и др. необходимо использовать универсальные наркозные аппараты, что подразумевает постоянное присутствие анестезиолога или анестезиста.
Анальгетический эффект закиси азота может быть значительно усилен применением промедола. У возбужденных и эмоционально лабильных рожениц до начала ингаляции закиси азота целесообразно применять диазепам или дроперидол.
Трихлорэтилен дает более выраженный, чем закись азота, анальгетический эффект. Оптимальный вариант его применения для обезболивания родов — периодическая ингаляция в концентрации не выше 1,5 об.%. Превышение данной концентрации, а также использование трихлорэтилена дольше 4 ч в силу его кумулятивного эффекта могут привести к ослаблению родовой деятельности, возникновению тахипноэ и нарушений ритма сердца.
Фторотан является одним из наиболее мощных, управляемых и в то же время наиболее токсичных и опасных ингаляционных анестетиков. Кратковременное применение фторотана оправдано при необходимости быстро провести вводную анестезию на фоне выраженной артериальной гипертензии (преэклампсия и эклампсия) или с целью остановить родовую деятельность у больных с дискоординированными схватками или при угрозе разрыва матки.
В высоких концентрациях (более 2 об %) фторотан оказывает выраженное угнетающее воздействие на миокард и миометрий. Последнее свойство его может быть причиной слабости родовой деятельности и кровотечений в послеродовом периоде. Применение фторотана в качестве единственною анестетика не оправдано. Он должен использоваться кратковременно в смеси с закисью азота и кислородом.
Обезболива
