Рентгенография органов грудной полости прилагается
Задание
1. Какие пограничные состояния наблюдаются у данного ребенка? С чем их надо дифференцировать?
2. За счет чего отмечалось падение веса в первые дни жизни?
3. Как должна вести себя весовая кривая в ближайшие дни?
4. Чем объяснить нагрубание молочных желез? Необходим ли осмотр хирурга?
5. Чем обусловлено наличие крупнопластинчатого шелушения? Необходим ли осмотр дерматолога?
6. С чем связано изменение характера стула? Требуется ли экстренная коррекция?
7. Оцените результаты общего анализа крови. Оцените результаты общего анализа мочи. С чем могут быть связаны выявленные изменения? Необходима ли консультация нефролога?
8. Оцените результаты биохимического анализа крови. Чем обусловлены выявленные отклонения?
http://www.forumdaily.com/
http://chudetstvo.org/
Задача N 2
Девочка Г., 1 суток жизни, находится в родильном доме.
Из анамнеза известно, что матери 25 лет, она имеет A(II) Rh-отрицательную группу крови. Первая беременность была 3 года назад, закончилась медицинским абортом при сроке 9 недель, осложнений не было.
Настоящая беременность вторая, протекала с токсикозом в первом триместре, в третьем триместре периодически отмечались подъемы АД до 145/90 мм рт.ст. В женской консультации женщина наблюдалась нерегулярно. Роды срочные, самостоятельные. 1-й период - 6 часов 30 минут, 2-й - 25 минут, безводный промежуток - 3 часа. Масса тела при рождении 3300 г, длина тела 51 см. Оценка по шкале Апгар 7/8 баллов. Сразу при рождении было отмечено желтушное прокрашивание кожных покровов, оболочек пуповины и околоплодных вод. Выявлено увеличение размеров печени до +4 см и селезенки до +1,5 см.
При дополнительном обследовании:
Билирубин пуповинной крови составил 105 мкмоль/л.
В биохимическом анализе крови новорожденного, взятом в возрасте 4 часов жизни, уровень непрямого билирубина составил 175 мкмоль/л.
HGB периферической крови, определенный по cito, 149 г/л.
Задание
1. О каком заболевании с большей вероятностью можно думать в данном случае?
2. Оцените результаты исследования, проведенного новорожденному в родильном доме. Определите почасовой прирост билирубина в крови.
3. Какое обследование следует провести ребенку для уточнения диагноза?
4. Какие изменения можно ожидать в общем анализе крови?
5. Этиология данного заболевания.
6. Каков патогенез настоящего заболевания?
7. С чем необходимо дифференцировать данное заболевание?
8. Назначьте и обоснуйте лечение.
http://puzatik.net/
 №2
№2
Задача N 3
Ребенок И., 5 дней, находится на посту интенсивной терапии роддома.
Из анамнеза известно, что ребенок от женщины 25 лет, от первой беременности, протекавшей с токсикозом в первом триместре, анемией (Нb 98 г/л) во втором триместре (по поводу чего получала препараты железа). В 28 недель была угроза прерывания, лечилась стационарно. Роды в срок, слабость родовой деятельности, начавшаяся гипоксия плода, стимуляция окситоцином. 1-й период родов 8 часов, 2-й - 25 минут, безводный промежуток - 10 часов, воды мекониальные. Масса тела при рождении 3300 г, длина тела 51 см. Оценка по шкале Апгар 6/8 баллов. Закричал после отсасывания слизи. После рождения состояние средней тяжести за счет неврологической симптоматики в виде беспокойства, тремора рук, подбородка. Со стороны внутренних органов патологии не определялось. На 2-е сутки состояние ухудшилось по неврологическому статусу, и ребенок переведен на пост интенсивной терапии.
При поступлении состояние тяжелое, кожные покровы с сероватым оттенком, акроцианоз, мраморность. Пупочная ранка сухая. Гиперестезия. Зев бледный. В легких дыхание чистое. Тоны сердца ритмичные, Ps 152 в 1 минуту. Живот мягкий, печень выступает из-под реберного края на 1,5 см, селезенка не пальпируется. Стул желтый с непереваренными комочками. В неврологическом статусе - крик монотонный, большой родничок 2,0×2,0 см, выбухает, открыт сагиттальный шов. Симптом Грефе, непостоянное сходящееся косоглазие. Безусловные рефлексы новорожденного снижены, мышечный тонус с тенденцией к гипотонии, сухожильные рефлексы S=D, средней силы. При нагрузке появляется тремор рук. Судорог при осмотре не было.
Общий анализ крови: RBC – 5,8 x l012/l, MCV – 83 fl, HGB - 192g/l, MCH - 30pg, MCHC – 33%, RDW- 12,7%, HCT – 40%, PLT – 230,0 х109/l, WBC – 12,5х109/l, п/я – 5%, с – 62%, э – 1%, л – 29%, м – 3%, СОЭ – 6 мм/час.
Биохимический анализ крови: общий белок – 62,0 г/л, билирубин непрямой – 55 мкмоль/л, прямой – нет, мочевина – 3,3 ммоль/л, калий – 5,5 ммоль/л, натрий – 136 ммоль/л, кальций - 1,1 ммоль/л, магний – 0,5 ммоль/л.
Нейросонограмма: сглажен рисунок извилин и борозд. Фронтальные рога расширены до 6 мм. Глубина боковых желудочков на уровне тел S=D =7мм (норма – 5 мм). Локальные эхогенные включения в подкорковых ганглиях. Киста сосудистого сплетения справа – 3мм. Умеренно повышена эхогенность перивентрикулярных областей.
Задание
1. Ваш предварительный диагноз?
2. Какое дополнительное обследование следует провести для уточнения диагноза? Возможные результаты?
3. Какие факторы способствовали развитию данной патологии у новорожденного?
4. Этиология гипоксии и асфиксии новорожденного.
5. Патогенез гипоксического поражения ЦНС.
6. Есть ли изменения в биохимическом составе крови? Чем их объяснить?
7. Назначьте лечение.
8. Назовите основные причины неонатальных судорог.
 №3
№3
Задача N 4
Мальчик Д., 3 дней, поступил в отделение патологии новорожденных из родильного дома с диагнозом "кишечное кровотечение".
Из анамнеза известно, что ребенок от матери 18 лет. Беременность первая, протекала с угрозой прерывания на сроке 32-34 недели, по поводу чего женщина лечилась в стационаре. Роды на 38-й неделе. 1-й период 15 часов, 2-й - 25 минут, безводный промежуток 4 часа. Масса тела при рождении 2850 г, длина тела 51 см. Оценка по шкале Апгар 7/8 баллов. Состояние при рождении расценено как среднетяжелое за счет неврологической симптоматики. К груди приложен на первые сутки, но у матери гипогалактия. На 3-й день жизни отмечалась однократная рвота с примесью крови и мелена, в связи с чем ребенку внутримышечно был введен викасол 1% - 0,3 мл, внутрь назначена эпсилон-аминокапроновая кислота. Несмотря на проводимую терапию, мелена сохранялась и ребенка перевели в стационар.
При осмотре состояние мальчика средней тяжести, отмечается лануго, низко расположенное пупочное кольцо, кожные покровы слегка истеричны, в легких дыхание чистое, тоны сердца звучные, живот доступен пальпации, безболезненный, печень выступает из-под края реберной дуги на 1 см, селезенка не пальпируется, мелена. В неврологическом статусе - ребенок вялый, рефлексы новорожденного угнетены, мышечный тонус быстро истощается, при нагрузке появляется тремор рук.
Общий анализ крови: RBC – 5,4 x l012/l, MCV – 83 fl, HGB - 180g/l, MCH - 31pg, MCHC – 34%, RDW- 13,7%, HCT – 40%, PLT – 310,0 х109/l, WBC – 13,9х109/l, п/я - 3%, с - 51%, л - 38%, м - 8%, СОЭ -2 мм/час.
Время кровотечения по Дюке - 2 минуты. Время свертывания по Бюркеру: начало - 3,5 минуты, конец - 7 минут.
Коагулограмма: каолиновое время - 100" (норма - 40-60"), АЧТВ -90" (норма - 40-60"), протромбиновое время по Квику - 26" (норма - 12-15"), тромбиновое время - 30" (норма - 28-32"), протромбиновый комплекс - 25%.
Биохимический анализ крови: общий белок - 48,4 г/л, билирубин непрямой - 196 мкмоль/л, прямой - нет, AсT - 38 ед., AлТ - 42 ед, мочевина - 4,2 ммоль/л, калий - 4,8 ммоль/л, натрий - 140 ммоль/л.
Нейросонограмма: рисунок извилин и борозд сглажен. Эхогенность подкорковых ганглиев несколько повышена. Глубина большой затылочной цистерны 8 мм (норма - до 6 мм).
Задание
1. Ваш предварительный диагноз?
2. Какие факторы могли привести к развитию этого заболевания в данном случае?
3. Какие звенья гемостаза Вы знаете?
4. Оцените результаты общего анализа крови.
5. Оцените результаты исследования коагулограммы. Что характеризуют проведенные тесты?
6. Оцените результаты биохимического анализа крови.
7. С какими заболеваниями следует проводить дифференциальный диагноз в данном случае?
8. Назначьте лечение.
 №4
№4
Задача N 5
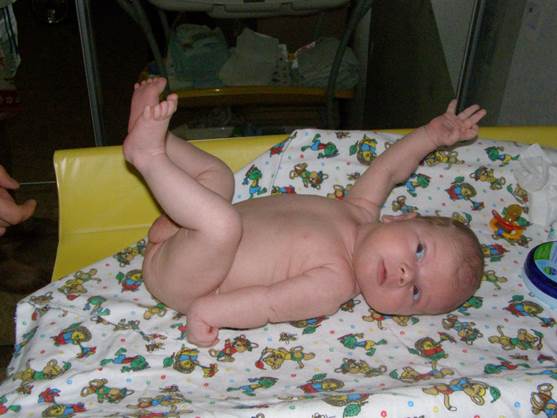
Девочка Л. поступила в стационар в возрасте 6 дней.
Из анамнеза известно, что ребенок от женщины 26 лет, от первой беременности, протекавшей с токсикозом в первом триместре, нефропатией. Роды в срок, слабость родовой деятельности, стимуляция окситоцином. 1-й период 12 часов, 2-й - 25 минут, безводный промежуток 10 часов, в родах отмечалось затруднение выведения плечиков. Масса тела при рождении 4200 г, длина тела 54 см. Оценка по шкале Апгар 7/8 баллов.
После рождения ребенок был беспокойным, отмечалась гипервозбудимость, мышечная дистония, объем активных движений в левой руке снижен. В роддоме ребенку проводилось лечение сернокислой магнезией 25% по 0,5 мл в/м, фенобарбиталом 0,005x2 раза, викасолом 0,3 мл в/м № 2. На 6-е сутки ребенок переведен в стационар для дальнейшего лечения.
При поступлении состояние ребенка средней тяжести. Кожные покровы розовые, мраморность рисунка. Пупочная ранка сухая. В легких дыхание чистое. Тоны сердца ритмичные. Живот мягкий, печень выступает из-под реберного края на 1,5 см, селезенка не пальпируется. Стул желтый, кашицеобразный. Окружность головы - 37 см, большой родничок 2x2 см. Черепно-мозговая иннервация без особенностей. Рефлексы новорожденных: орального автоматизма +, но ладонно-ротовой слева не вызывается, хватательный и рефлекс Моро слева снижены. Мышечный тонус дистоничен, в левой руке снижен, рука приведена к туловищу, разогнута во всех суставах, ротирована внутрь в плече, кисть в ладонном сгибании. Активные движения ограничены в плечевом и локтевом суставах. Движения в пальцах сохранены. Сухожильный рефлекс с двуглавой мышцы слева не вызывается. На опоре девочка «сидит», автоматическая походка вызывается. Рефлексы: ползания +, защитный +, Переза «обезглавленный», Галанта +, сухожильные рефлексы с ног высокие.
Общий анализ крови: RBC – 6,5 x l012/l, MCV – 86 fl, HGB - 221g/l, MCH - 31pg, MCHC – 34%, RDW- 13,7%, HCT – 40%, PLT – 310,0 х109/l, WBC – 8,2х109/l,
э -1%, п/я - 5%, с - 36%, л - 58%, СОЭ - 2 мм/час.
Биохимический анализ крови: общий белок - 55,0 г/л, билирубин непрямой - 68 мкмоль/л, прямой - нет, мочевина - 4,0 ммоль/л, калий - 6,0 ммоль/л, натрий - 136 ммоль/л, кальций - 1,05 ммоль/л.
Нейросонограмма:немногочисленные эхоплотные включения в подкорковых ганглиях, повышена эхогенность перивентрикулярных областей, глубина большой затылочной цистерны 8 мм (норма - 6 мм).
Задание
1. Ваш предварительный диагноз?
2. С какими заболеваниями необходимо проводить дифференциальный диагноз?
3. Показано ли этой больной рентгенологическое исследование, и какие изменения Вы ожидаете?
4. Какие дополнительные исследования необходимо провести для уточнения диагноза?
5. Нуждается ли данная больная в консультации хирурга?
6. Назначьте лечение.
7. Каков прогноз у этого ребенка и от чего он будет зависеть?
8. Какие осложнения возможны?
 №5
№5
Задача N6
Мальчик К., 8 дней, поступил в отделение патологии новорожденных по направлению районной поликлиники.
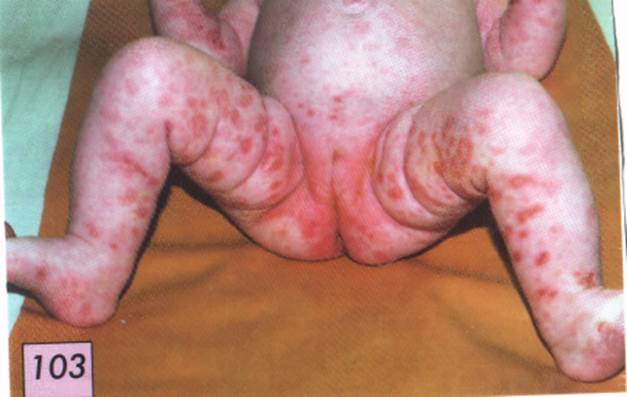
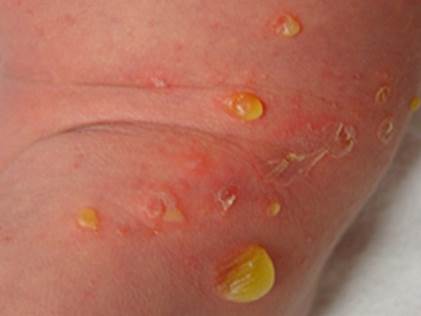
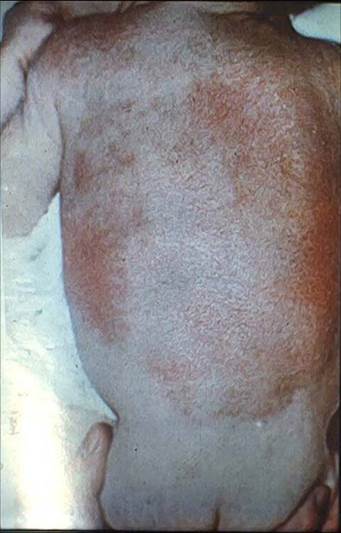
Из анамнеза известно, что ребенок от второй беременности, протекавшей с токсикозом в первом триместре, гнойным гайморитом в третьем триместре. Роды в срок, физиологичные. Масса тела при рождении 3500 г, длина тела 52 см. Оценка по шкале Апгар 8/9 баллов. К груди приложен на первые сутки, сосал активно. Пуповинный остаток обработан хирургически на 2-е сутки, пупочная ранка сократилась хорошо. В периоде ранней неонатальной адаптации отмечались физиологическая желтуха, токсическая эритема. На 5-й день жизни ребенок выписан домой в удовлетворительном состоянии. На 8-й день при патронаже педиатра выявлены пузыри на туловище, в связи с чем ребенок был госпитализирован.
При поступлении состояние ребенка средней тяжести, вялый, сосет неохотно, периодически срыгивает, температура тела 37,4-37,6°С. Кожные покровы бледно-розовые с мраморным рисунком. На коже туловища, бедрах на инфильтрированном основании имеются полиморфные, окруженные венчиком гиперемии, вялые пузыри, диаметром до 2 см, с серозно-гнойным содержимым. На месте вскрывшихся элементов - эрозивные поверхности с остатками эпидермиса по краям. Пупочная ранка чистая. Зев спокойный. В легких дыхание чистое. Тоны сердца ритмичные, ясные. Живот мягкий, печень выступает из-под реберного края на 1,5 см, селезенка не пальпируется. Стул желтый, кашицеобразный.
Общий анализ крови: RBC – 5,5 x l012/l, MCV – 85 fl, HGB - 180g/l, MCH - 31pg, MCHC – 34%, RDW- 13,7%, HCT – 40%, PLT – 270,0 х109/l, WBC – 17,2х109/l, метамиелоциты - 3%, п/я -13%, с - 57%, л - 24%, м - 3%, СОЭ - 9 мм/час.
Общий анализ мочи: Glu. – neg., Bil - neg., SG – 1004, pH – 8,0, Pro -abs, Uro - neg., Leu – 1-2 в п/зр., Bld - neg.
Биохимический анализ крови: общий белок - 52,4 г/л, билирубин: непрямой - 51 мкмоль/л, прямой - нет, мочевина - 4,2 ммоль/л, холестерин - 3,6 ммоль/л, калий - 5,1 ммоль/л, натрий -141 ммоль/л, кальций -2,2 ммоль/л, фосфор -1,9 ммоль/л.
Задание
1. Ваш предварительный диагноз? Тактика участкового педиатра.
2. Какие дополнительные исследования надо провести для уточнения диагноза?
3. С какими заболеваниями следует проводить дифференциальный диагноз?
4. Какой этиологический фактор чаще вызывает это заболевание?
5. Какие грам-положительные микроорганизмы Вы знаете?
6. Чем обусловлена тяжесть состояния ребенка?
7. Назначьте лечение.
8. Остаются ли изменения на коже после этого заболевания?
9. Можно ли купать ребенка?
№6
Задача N 7
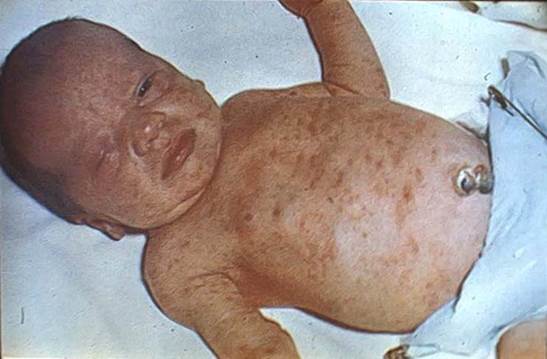
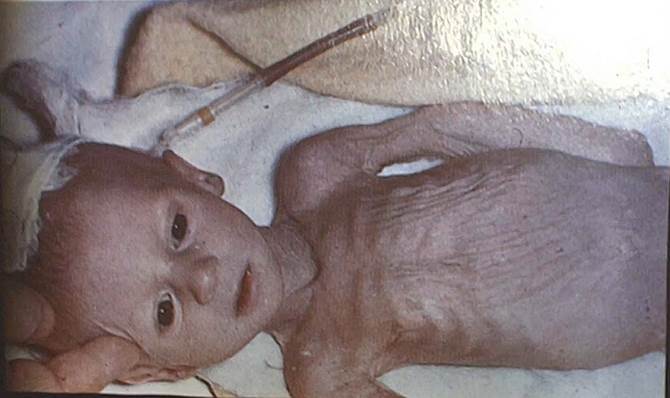
Мальчик О., 8 дней, поступил в отделение патологии новорожденных из родильного дома с диагнозом: перинатальное поражение центральной нервной системы, гнойный омфалит, недоношенность.
Из анамнеза известно, что ребенок от третьей беременности, протекавшей с нефропатией в третьем триместре, кольпитом. Первая беременность закончилась срочными родами, вторая - самопроизвольным выкидышем. Роды II, преждевременные на 36-37-й неделе гестации путем кесарева сечения по поводу первичной слабости родовой деятельности, безводный промежуток составил 11 часов. Масса тела при рождении 2550 г, длина тела 46 см. Оценка по шкале Апгар 6/7 баллов. К груди приложен на 4-й день, сосал вяло. Первоначальная потеря массы тела составила 260 г, далее весовая кривая была плоской. Пуповинный остаток обработан хирургически на 2-й день, пупочная ранка мокла, на 7-й день появилось гнойное отделяемое, и ребенок был переведен в стационар.
При поступлении состояние крайней тяжести, крик пронзительный. Выражение лица страдальческое. Двигательная активность снижена. Не сосет. Тепло удерживает плохо, температура тела 35,9°С. Имеются признаки недоношенности. Кожные покровы иктеричные с сероватым оттенком, акроцианоз, периоральный цианоз, кожные геморрагии. Края пупочной ранки отечные, умеренно гиперемированы, из ранки - скудное гнойное отделяемое. Подкожно-жировой слой развит слабо. На ногах и передней брюшной стенке явления склеремы. Периодически отмечается апноэ. Одышка с участием вспомогательной мускулатуры, частота дыханий 64 в минуту. Перкуторно над легкими определяется легочный звук с коробочным оттенком. Аускультативно дыхание жесткое, хрипов нет. Тоны сердца приглушены, Ps 176 в 1 минуту. Живот умеренно вздут. Печень выступает из-под реберного края на 5 см, плотная, селезенка - на 1 см; плотноэластической консистенции. Стул непереваренный с примесью слизи. Мочится редко. В неврологическом статусе - арефлексия, клонические судороги, голову запрокидывает, ригидность затылочных мышц. Большой родничок 2,5x2,5 см, напряжен.
Общий анализ крови: RBC – 4,1 x l012/l, MCV – 80 fl, HGB - 110g/l, MCH - 27pg, MCHC – 32%, RDW- 14,5%, HCT – 38%, PLT – 120,0 х109/l, WBC – 5,1х109/l, миелоциты - 4%, метамиелоциты - 18%, п/я -21%, с - 20%, л - 18%, м - 19%, СОЭ - 16 мм/час. РаО2<70 мм рт.ст., РаСО2>45 мм рт.ст.
Биохимический анализ крови:общийбилирубин крови – 205 ммоль/л, прямой – 45 ммоль/л, АсТ – 57 ед, АлТ – 42 ед, креатинин – 76 мкмоль/л, СРБ- 64 г/л (норма до 10 г/л).
Прокальцитониновый тест –12 нг/мл(норма менее 0,5 нг/мл)
Исследование спинномозговой жидкости: прозрачность - мутная, белок – 9,0 г/л, реакция. Панди - ++++, цитоз - 5960 в 3 мкл: нейтрофилы -82%, лимфоциты - 18%.
Задание
1. Ваш предварительный диагноз? Как в настоящее время можно сформулировать понятие этого процесса?
2. Какие дополнительные обследования следует провести для уточнения диагноза?
3. Какие факторы способствовали развитию данной патологии у новорожденного?
4. Изложите классификацию, используемую при постановке данного диагноза.
5. Что такое SIRS и CARS?
6. Какая этиология с большей вероятностью могла бы быть причиной данного заболевания?
7. Назначьте лечение данному больному.
№ 7
Задача N 8
Больной К. поступил в отделение патологии новорожденных в возрасте 1 суток.
Из анамнеза известно, что ребенок от матери 19 лет, страдающей пиелонефритом. Беременность первая, протекала с токсикозом в первом и обострением хронического пиелонефрита в третьем триместрах. Роды срочные в 39 недель, 1-й период родов 13 часов, 2-й - 25 минут, безводный промежуток - 7 часов. Задние воды зеленоватые, с неприятным запахом. Масса тела при рождении 2550 г, длина тела 49 см. Оценка по шкале Апгар 6/7 баллов.
При первичном осмотре обращало на себя внимание снижение двигательной активности, повторные приступы асфиксии. Кожные покровы бледные с сероватым оттенком, мраморность рисунка, акроцианоз, цианоз носогубного треугольника, одышка с втяжением межреберных промежутков, отделение пенистой слизи изо рта. В родильном доме начата инфузионная и антибактериальная терапия, и для дальнейшего лечения ребенок переведен в стационар.
При осмотре к концу первых суток жизни состояние тяжелое, крик слабый, сосет вяло. Гипотермия. Кожные покровы серые, выраженный цианоз носогубного треугольника, крылья носа напряжены. Дыхание поверхностное, 80 в минуту, с периодами апноэ. Втяжение межреберных промежутков, эпигастральной области. Перкуторно над легкими определяется укорочение звука, аускультативно - дыхание ослаблено, на глубоком вдохе выслушиваются крепитирующие хрипы. Тоны сердца приглушены, ритмичные, Ps 170 в 1 минуту. Живот мягкий, доступен пальпации. Печень выступает из-под реберного края на 2 см, селезенка не пальпируется. В неврологическом статусе: вялость, адинамия, мышечная гипотония, безусловные рефлексы снижены.
Общий анализ крови: RBC – 5,5 x l012/l, MCV – 83 fl, HGB - 180g/l, MCH - 31pg, MCHC – 34%, RDW- 13,7%, HCT – 40%, PLT – 208,0 х109/l, WBC – 23,1х109/l, миелоциты - 2%, метамиелоциты - 4%, п/я -13%, с - 50%, э - 5%, л -11%, м -15%, СОЭ - 4 мм/час.
Прокальцитониновый тест –3 нг/мл (норма 0,5-2 нг/мл в первые сутки жизни)
Кислотно-основное состояние крови:рО2 - 55 мм рт.ст., рСО2- 70 мм рт.ст., рН - 7,21, BE - -18 ммоль/л, АВ - 9 ммоль/л, SB - 8 ммоль/л, ВВ -19 ммоль/л.
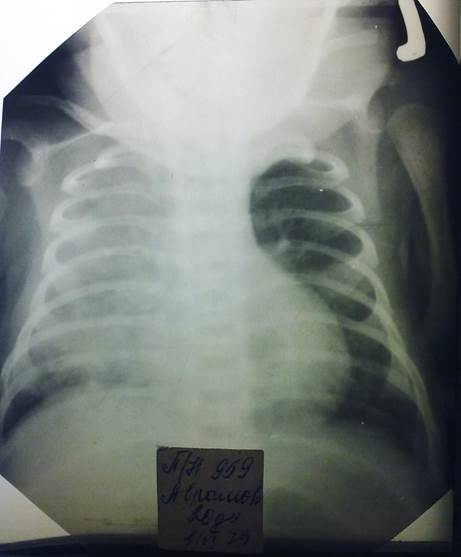
Рентгенография органов грудной полости прилагается.
Задание
1. Поставьте диагноз данному ребенку.
2. Перечислите предрасполагающие факторы, которые способствовали развитию данного заболевания.
3. Оцените лабораторные исследования.
4. Какие изменения можно выявить на рентгенограмме у этого ребенка?
5. С какими заболеваниями необходимо проводить дифференциальный диагноз?
6. Что лежит в основе классификации дыхательной недостаточности?
7. Какие факторы являются ведущими в патогенезе дыхательной недостаточности при пневмонии?
8. Назначьте лечение.
 №42
№42
Задача N 9
Недоношенная девочка родилась с массой тела 1500 г, длиной 40 см, окружностью головы 29 см, окружностью груди 26 см с оценкой по шкале Апгар на первой минуте 2 балла далее ИВЛ.
Ребенок от четвертой беременности, протекавшей с фетоплацентарной недостаточностью, гестозом во второй половине. Роды на 32-33-й неделе, отмечалось дородовое излитие вод, однократное тугое обвитие пуповины вокруг шеи.
Состояние девочки после рождения тяжелое за счет синдрома дыхательных расстройств, оценка по шкале Downes 7 баллов, синдром угнетения ЦНС. Ребенку вводился Куросурф однократно в дозе 200 мг/кг.
На третьи сутки жизни состояние ребенка резко ухудшилось, появились приступы апноэ по 15-20 с, сопровождавшиеся цианозом. С четвертых суток - приступы клонико-тонических судорог.
На пятые сутки жизни состояние тяжелое. Девочка самостоятельно не сосет, кормится через зонд, часто срыгивает. Кожные покровы бледные, чистые. Дыхание самостоятельное, не ритмичное. Находится на ИВЛ в режиме интермиттирующей вентиляции. Дыхание проводится во все отделы, хрипов нет. ЧД 52 в 1 минуту. Тоны сердца ясные, ритмичные, 152 уд/мин. Живот мягкий, доступен пальпации, печень +1,5 см из-под края реберной дуги. Стул с примесью слизи. Диурез в норме. Рефлексы новорожденного не вызываются. Тонус мышц асимметричен: слева больше, чем справа. Сухожильные рефлексы слева оживлены, отмечается судорожная готовность. Большой родничок 3x3 см, пульсация повышена, отмечается расхождение сагиттального шва на 0,2 см, малый родничок открыт.
Общий анализ крови: RBC – 2,5 x l012/l, MCV – 80 fl, HGB - 90g/l, MCH - 27pg, MCHC – 32%, RDW- 14,5%, HCT – 38%, PLT – 120,0 х109/l, WBC – 9,8х109/l, п/я - 3%, с - 44%, э - 0%, л - 47%, м - 6%, СОЭ -10 мм/час.
Общий анализ мочи: Glu. – neg., Bil - neg., SG – 1014, pH – 8,0, Pro -abs, Uro - neg., Leu – 3-4 в п/зр., Bld - neg.
Исследование ликвора(4-е сутки жизни): цвет - кровянистый, цитоз повышен за счет свежих эритроцитов (покрывают все поля зрения), подсчет невозможен.
Нейросонограмма(4-е сутки жизни): мозговая паренхима слабо дифференцирована на борозды и извилины. Левый боковой желудочек расширен во всех отделах, диаметр 11 мм, в полости - эхопозитивные включения. Правый желудочек расширен до 10 мм. Расширены полости прозрачной перегородки, большой цистерны, 3-го желудочка.
Задание
1. Поставьте диагноз.
2. Расскажите о патогенезе данного заболевания у недоношенных.
3. Какие синдромы можно выделить в клинике данного заболевания?
4. Назовите осложнения данного заболевания.
5. Классификация данного заболевания.
6. С какими заболеваниями необходимо дифференцировать данное заболевание?
7. Какое лечение необходимо ребенку?