К обоснованию тренировки в горных условиях
Уже несколько столетий непрерывно ведется изучение вопросов, связанных с акклиматизацией (адаптацией) человека в условиях горного климата. Это позволило установить основные механизмы акклиматизации к горному климату и адаптации к факторам гипоксии.
Основной вывод всех работ заключается в том, что горная акклиматизация связана с повышением способности организма работать в условиях кислородной недостаточности. В результате адаптации происходят соответствующие перестройки в деятельности органов дыхания и кровообращения, состоянии нервной и эндокринной систем, мышечного аппарата и т.д. Эти перестройки охватывают практически все ткани и клетки организма.
Специалисты установили параллель между приспособлением организма к горным условиям и к мышечной работе определенной мощности, при которой важнейшим лимитирующим фактором является недостаток кислорода. Если же одновременно действуют оба фактора, когда, находясь в горах, человек совершает напряженную мышечную работу, то физиологическое воздействие тренировки выше, чем на уровне моря.
После окончания тренировки в горных условиях организм спортсмена оказывается в состоянии более высокой работоспособности, чем до подъема в горы. Это, как правило, связывают с тем, что явления кислородной недостаточности, которые сопровождают мышечную работу в видах спорта, требующих преимущественного проявления выносливости, переносятся значительно легче. А так как важнейшим условием спортивной работоспособности во многих видах спорта является способность к высокому длительному уровню потребления кислорода, то эта способность после пребывания в горах значительно возрастает. Кроме того, в процессе тренировки в среднегорье и адаптации к гипоксии организм совершенствует способность более экономно расходовать кислород.
Многие виды напряженной спортивной деятельности приводят к развитию гипоксических состояний организма, называемых «гипоксией нагрузки» (А.З. Колчинская, 1991), а некоторые из них неизбежно протекают на фоне кислородной задолженности организма, которая погашается лишь в восстановительном периоде. Согласно мнению некоторых исследователей, есть общность физиологических механизмов адаптации к гипоксическим условиям и к мышечной работе значительной интенсивности (З.И. Барабашова, 1961; W.H. Weihe, 1966).
Это сходство хорошо видно в адаптивных изменениях мышечной системы при хроническом воздействии различных стресс-факторов: снижение парциального давления кислорода, холода, тренировки на развитие выносливости и силы. Они объясняют, почему тренированные лица лучше переносят гипоксию по сравнению с нетренированными (на тканевом уровне). В условиях нормального давления можно отметить следующие общие черты в функциональных характеристиках состояния организма лиц, обладающих горной акклиматизацией и адаптированных к длительным физическим упражнениям: более экономичная и вместе с тем более эффективная функция вентиляции легких, тенденция к брадикардии и сниженному кровяному давлению; сниженный уровень основного обмена; сниженная концентрация молочной кислоты в крови после нагрузок. Сходство механизмов адаптации к воздействию указанных факторов позволяет говорить о том, что, с одной стороны, повышение спортивной работоспособности может происходить в процессе систематической адаптации к гипоксии. И с другой – повышение устойчивости к недостатку кислорода может быть достигнуто при помощи систематических занятий физическими упражнениями при использовании больших по объему и интенсивности нагрузок. Таким образом, наблюдается явление «переноса» или «перекрестной» адаптации. Однако необходимо иметь в виду, что только виды спортивной деятельности, требующие преимущественного проявления выносливости, близки по структуре возникающих в организме сдвигов к тем, которые имеют место в процессе адаптации к гипоксии.
По мнению СП. Летунова, механизм положительного влияния тренировки на индивидуальную устойчивость к дефициту кислорода состоит в том, что совершенствуются механизмы, поддерживающие кислородный режим организма на должном уровне. Однако нельзя согласиться с точкой зрения о том, что любая спортивная деятельность сопровождается повышением устойчивости к гипоксической гипоксии.
Интересные данные были получены во ВНИИФКе СП. Летуновым, Н.Д. Граевской, О.М. Белаковским с сотрудниками. Отделом спортивной медицины было проведено предварительное изучение индивидуальной гипоксической устойчивости в условиях тренировки в среднегорье и барокамере в связи с подготовкой к Олимпийским играм в Мехико.
Исследования показали, что для сохранения здоровья спортсменов, обеспечения их достаточной работоспособности и надежности в условиях Мехико необходимы продолжительная предварительная тренировка в среднегорье – не менее 30–60 дней, а для видов спорта с преимущественным проявлением выносливости – до 80–120 дней, повторные пребывания, существенное изменение нагрузок и режима тренировки в первые 7–10 дней, переход к обычному режиму тренировки к 12–15 дню, обязательная работа в полном объеме с соревнованиями в течение не менее 2–4 недель.
По мере увеличения общего горного стажа названные сроки могут существенно уменьшаться. Так, период острой акклиматизации в последнем году подготовки в большинстве случаев сократился до 5–8 дней против 8—10ранее.
Пребывание в Мехико до начала соревнований рекомендовалось от 12–15 до 25–30 дней в зависимости от специфики вида спорта и варианта течения акклиматизационного периода. Таковых было выявлено три: незначительные изменения самочувствия, функционального состояния и работоспособности, более выраженные изменения и значительные с появлением атипических патологических реакций и признаков хронического физического перенапряжения. Эти варианты определяли особенность тренировки в периоде акклиматизации. Акклиматизацию заметно ускоряет использование средств повышения индивидуальной гипоксической устойчивости. Тем более что только у 18% обследованных она оказалась достаточно высокой, в у 25% явно недостаточной.
Отечественные и зарубежные исследователи высказали предположение о том, что наибольшее преимущество в видах спорта на выносливость будут иметь спортсмены, постоянно проживающие в горах либо имеющие длительные сроки горной подготовки, остальным вряд ли удастся показать в этих видах спорта выдающиеся результаты. И, наоборот, в относительно разряженном воздухе Мехико результаты скоростных и скоростно-силовых видов спорта могут быть исключительно высоки.
Это подтвердилось в олимпийских соревнованиях. В качестве примера можно привести результаты легкоатлетов: из числа 15 победителей и призеров в беговых дистанциях (от 1500 м до марафона) 11 – представители, постоянно проживающие в африканских и латиноамериканских странах с относительно близкими к Мехико условиями. Все показанные в Мехико олимпийские рекорды (кроме десятиборья у мужчин) относились к бегу на короткие дистанции, прыжкам и метаниям. А феноменальный рекорд по прыжкам в длину на 8 м 90 см американского спортсмена Р. Бимона был настолько высок, что продержался 23 года.
Очень высокими были также мировые рекорды в беге на 100 м (Дж. Хайнс, США – 9,9 с), 200 (Т. Смит, США – 19,8 с) и 400 м (Л. Эванс, США – 43,8 с), в тройном прыжке (В. Санеев, СССР – 17,38 м), толкании ядра (М. Гуммель, ГДР – 19,61 м) и др. Рекордные результаты были показаны во всех весовых категориях тяжелой атлетики.
Как и ожидалось, кислородное голодание существенно отразилось на состоянии спортсменов, особенно выступавших в соревнованиях на длинные дистанции и в длительных турнирах, чаще всего в беге, ходьбе, гребле, плавании, велогонках. Спортсмены нередко приходили к финишу в тяжелом состоянии. Частое поверхностное дыхание, падение артериального давления, слабый, иногда аритмичный пульс, нарушение координации движений, полуобморочное, а иногда и обморочное состояние на финише либо по ходу дистанции (преимущественно во второй ее половине) не были на этой Олимпиаде редкостью. Н.Д. Граевская наблюдала около 40 подобных случаев, требующих немедленной медицинской помощи. Обилие медицинских бригад с носилками, кислородными подушками и аптечками — типичная картина Мексиканской Олимпиады. Не случайно, видимо, одна из местных газет назвала ее «Олимпиадой обмороков». Навсегда осталась в памяти картина у наших медиков, которую они наблюдали на соревнованиях гребцов. Финиширует восьмерка — три спортсмена лежат, остальные продолжают грести и приводят все же лодку к финишу. Не избежал такого состояния и многократный рекордсмен и чемпион в беге на длинные дистанции Рон Кларк. А наша Г. Прозуменщикова, которой до золотой медали не хватило десятой секунды — ведь причина этого тоже наступившее почти на финише острое кислородное голодание. К счастью, большую часть пострадавших быстро удалось восстановить,
но вот, например, знаменитому двукратному чемпиону Олимпийских игр А. Бикилла и некоторым другим не удалось в полной мере развернуть основные физиологические процессы на уровень, обеспечивающий необходимую мощность работы. Высокогорье рекомендуется использовать пока как вспомогательное средство, применяя кратковременные подъемы со среднегорных баз.
Международные спортивные соревнования на этих высотах проводятся очень редко и, как привило, только по спортивным играм и горнолыжному спорту.
Высококвалифицированные спортсмены некоторых видов спорта, имеющие хорошо развитую мускулатуру, но привыкшие к относительно кратковременным значительным физическим напряжениям, например тяжелоатлеты и гимнасты, в ряде случаев не только не лучше, а даже хуже нетренированных людей переносят длительное пребывание на больших высотах. В этом плане заслуживает определенного внимания мнение о том, что состояние тренированности и акклиматизированности организма — все же разные феномены, каждый из которых по-своему влияет на уровень работоспособности.
Исследования Ф.З. Меерсона показали, что адаптация к физическим нагрузкам, высотной гипоксии и холоду, наряду с определенными различиями, характеризуется и общностью, выраженной в одних и тех же сдвигах – дефиците макроэргов и увеличении потенциала фосфорилирования. Этот первичный сдвиг является сигналом, активизирующим аппарат клеток, в результате чего повышается выработка митохондриями АТФ. При этом организм в зависимости от генетических особенностей может в дальнейшем адаптироваться по двум путям: приспособления всех функций для наилучшего обеспечения тканевых процессов кислородом или, наоборот, по пути приспособления самих тканей к эффективному функционированию при пониженном содержании кислорода во внутренней среде. Развитие адаптации целого организма не может быть сведено к простому увеличению мощности транспортных систем дыхания и кровообращения, а сопровождается прямым повышением устойчивости мозга, сердца, мышц к недостатку кислорода, а также увеличением способности тканей и органов утилизировать кислород из гипоксичес-кой среды.
Таким образом, первичной основой использования тренировки в условиях среднегорья является энергетический аспект адаптации человека к основным факторам среды.
Трансформация повышенного функционального уровня организма в высокие спортивные достижения возможна лишь при условии создания новых моторно-висцеральных координации, обеспечивающих связь между вегетативными и двигательными функциями и надежное управление движениями в этих условиях, так как высокая работоспособность человека может быть реализована только через совершенные по форме и содержанию движения – спортивную технику.
При более длительном пребывании на высоте наступают сдвиги, связанные с адаптацией на тканевом уровне. К ним относят повышение плотности стенки капилляров, увеличение содержания миоглобина, рост числа митохондрий и усложнение их строения, изменение свойств клеточных мембран, повышение сродства цитохромоксидазы к кислороду, изменение активности некоторых ферментов дыхательной цепи и т.д.
Проблемы акклиматизации и тренировки спортсменов в условиях гипоксии (горная местность и барокамера) стали предметом особого рассмотрения на VII Международном симпозиуме «Гипоксия-91» в Лейк-Луизе (Канада), что свидетельствует об их научной значимости и актуальности.
Houstonпривел данные о снижении работоспособности по мере набора высоты и указал, что гипоксия по-разному влияет на способность к выполнению работы в зависимости от ее характера. Он перечислил физиологические механизмы, ограничивающие максимальную работоспособность на высоте: мышечное утомление, затянутое восстановление, снижение максимального потребления кислорода, легочная вентиляция, диффузионная способность легких, уменьшение минутного и ударного объемов крови, ограничение «потолка» пульса и пр.
В процессе напряженной подготовки спортсмены высокого класса сталкиваются с целым рядом неблагоприятных сдвигов во внешней и внутренней среде. Это связано с выполнением громадных объемов тренировочной нагрузки в течение 5–6 ч в день, 30–35 ч в неделю, проведением высоких по интенсивности тренировочных занятий, вызывающих значительные изменения гомеостаза, выполнением упражнений, связанных с большим риском для здоровья, проведением занятий и соревнований при неблагоприятных условиях погоды, участием в соревнованиях в других странах, требующих от спортсменов высотной, температурной и временной адаптации. Поэтому организм должен обладать как общей, так и специфической устойчивостью.
В процессе спортивной деятельности человек сталкивается с тепловыми воздействиями, с высокой и низкой внешней температурой и значительным повышением внутренней теплопродукции.
Научные данные показывают, что после горной акклиматизации переносимость комбинированного действия тепла и мышечной работоспособности улучшается, что находит свое выражение в меньшей потере влаги, веса, а также в снижении энергетического обмена (Н.А. Агаджанян, М.М. Миррахимов, 1970).
При выполнении сложных упражнений человек сталкивается с воздействием на него ускорений, что выражается в смещении различных тканей и жидкостей организма. Происходит передислокация крови, а это может нарушить процесс кровообращения. Адаптация к горному климату и мышечной работе повышает устойчивость к средним степеням ускорения.
В процессе адаптации к гипоксии было отмечено, что повышается устойчивость тканей к целому ряду повреждающих агентов.
Следовательно, суммарная адаптация к климату среднегорья и напряженной мышечной работе повышает устойчивость организма к различным неблагоприятным факторам, что подтверждает опосредованный эффект использования тренировки в среднегорье в системе подготовки спортсменов.
В среднегорье на спортсменов действуют две группы стимулов: климатические и «нагрузочные», от суммарного влияния которых зависит эффект тренировки и последующего участия в соревнованиях. Уменьшение или увеличение доли одной из них влияет на суммарный эффект всей тренировки. Первый, климатический, фактор в условиях подготовки на определенной спортивной базе имеет меньшую вариативность. Второй, «нагрузочный», в условиях необходимой структуры варьирует значительно больше.
Исследованиями (А.Д. Бернштейн, 1967; М.У. Хван, 1995) установлено, что пребывание хорошо подготовленных спортсменов на высотах 1700–2000 м, но не выполнявших специальных тренировочных нагрузок, не сопровождается сколько-нибудь существенными последовательными вегетативными сдвигами, которые можно было бы рассматривать как показатель адаптации организма к среде среднегорья.
Исходя из этого, можно сделать вывод, что главным и решающим фактором, от которого зависит эффективность тренировки в среднегорье, является оптимальный уровень тренировочных и соревновательных нагрузок, выполняемых
на горном этапе, а также перед его началом и после спуска. Только при этих условиях возможно проявление суммарного эффекта, выраженного в повышении достижений спортсменов. Это основная педагогическая предпосылка к обоснованию методики подготовки спортсменов в горных условиях.
Практические занятия
Семинар. Обсуждение рефератов по теме «Острые патологические состояния в спорте».
Темы:
1. Предпатологические и острые состояния в спорте, развивающиеся вследствие нерациональных занятий.
2. Острое перенапряжение со стороны:
– центральной нервной системы;
– сердца;
– сосудов
– легких;
– почек,
– крови.
3. Гипогликемическое состояние.
4. Травматический шок.
5. ДВС-синдром.
6. Состояние гипоксии.
Литература
1. Баркаган З.С. Геморрагические заболевания и синдромы – М.: – Медицина, 1980.
2. Журавлева А.И., Граевская Н.Д., Чоговадзе А.В. Жизнь в медицине, физкультуры и спорта. – М.: Российская ассоциация по спортивной медицине реабилитации больных.
3. «КРУГОСВЕТ» @. Энциклопедия, 2001.
4. Макарова Г.А. Спортивная медицина. — М.: Советский спорт, 2002. – с. 214-227.
5. Марков Л.Н. Синдром диссеми-нированной внутрисосудистой свертываемости у спортсменов (Методические рекомендации). – М., 1990.
6. Суслов Ф.П., Гиппенрейтер Е.Б. Подготовка спортсменов в горных условиях. – М.: САП, 2001.
15.8. Пограничные состояния в спортивной медицине
Пограничное состояние – это состояние, которое в зависимости либо от степени выраженности морфологических или функциональных изменений, либо от индивидуального характера реакции организма на их наличие, либо от внешних условий, провоцирующих или не провоцирующих их проявление, может как приобретать, так и не приобретать основные признаки болезни, к которым, как известно, относятся функциональные и морфологические нарушения, снижение приспособляемости и трудоспособности, а также плохое самочувствие.
В практике спортивной медицины первое место занимают синдромы, при которых вероятны (но необязательны) признаки и проявления, опасные в плане возможности возникновения их в момент выполнения физических нагрузок в экстремальных условиях. К ним относятся:
– во-первых, проявления соединительнотканной дисплазии сердца – пролабирование клапанов сердца, ложные хорды и другие малые аномалии развития сердца; открытое овальное окно, небольшая аневризма межпредсердной перегородки и т.п.;
– во-вторых, синдромы преждевременного возбуждения желудочков, связанные с функционированием в сердце дополнительных проводящих путей (Вольфа–Паркинсона–Уайта, Клерка– Леви–Кристеско).
Второе место занимают состояния, клинические проявления которых практически отсутствуют при обычном функционировании организма или в обычных условиях внешней среды, но резко усугубляются на фоне стрессовых (напряженная мышечная деятельность, барометрическая гипоксия и др.) вплоть до возникновения экстремальных ситу
СПОРТИВНАЯ МЕДИЦИНА
аций (примерами подобных состояний являются бронхиальная астма физического усилия и серповидно-клеточная анемия).
Третье место занимает патологическая наследственная предрасположенность к определенным заболеваниям и патологическим состояниям.
15.8.1. Пролапс митрального клапана
Пролабирование митрального клапана является одним из наиболее частых проявлений соединительнотканной дисплазии сердца. Его частота, по данным вскрытий, составляет 1–8%, средняя частота в популяции – 2,5–5%.
У женщин она зависит от возраста (в 20–29 лет – 17%, в старческом возрасте– 1,4%). У мужчин пролапс встречается с одинаковой частотой (2–4%) в разных возратных группах. Чаще он наблюдается у лиц, страдающих астенией.
Различают врожденный (первичный) и приобретенный (вторичный) пролапс митрального клапана и идиопатический синдром изолированного разрыва хорды. Врожденный пролапс митрального клапана может сочетаться с другими врожденными пороками сердца и сосудов, иными заболеваниями, например болезнью Марфана, или же выступать в качестве изолированного заболевания.
Причинами приобретенного пролапса могут быть миокардит, перикардит, ишемическая болезнь сердца, инфаркт миокарда, травмы грудной клетки, хирургические операции и т.п.
По выраженности пролабирования выделяют три степени:
I степень > 3 мм ;
II степень > 6 мм;
III степень > 9 мм.
Клиническая картина пролапса митрального клапана может протекать бессимптомно или сопровождаться определенными жалобами на головокружение, обмороки, чувство дискомфорта в грудной клетке, иногда колющие боли в области сердца, общую слабость, учащенное сердцебиение, одышку, чувство страха смерти.
Основным методом диагностики пролапса митрального клапана является эхокардиография.
К возможным осложнениям при пролапсе митрального клапана относятся:
1) инфекционный эндокардит;
2) различные нарушения ритма: па-роксизмальные суправентрикулярные и желудочковые тахикардии, экстрасистолии высоких градаций (при наличии митральной регургитации частота возникновения желудочковых тахикардии и экстрасистолий в 2 раза выше);
3) тромбоэмболические осложнения;
4) внезапная смерть.
В литературе приведены случаи развития инфаркта миокарда у молодых людей с пролапсом митрального клапана при интактных коронарных сосудах. В подобных ситуациях ишемию миокарда связывают с одним из трех факторов: сдавлением огибающей ветви левой коронарной артерии пролабирующей створкой клапана или фиброзным кольцом, спазмом коронарных артерий или микроэмболами с поверхности пораженных створок (В.И. Костин с соавт., 1991). Пример:
Больной Б., 18 лет, кандидат в мастера спорта по боксу, поступил в инфарктное отделение ЦКБ 5 мая 1985 года. После тренировки 1 мая ощутил тяжесть в области сердца. К вечеру повысилась температура до субфебрильной, появились потливость и слабость. Участковый врач поставил диагноз: «острое респираторное заболевание». Ночью 4 мая проснулся от давящих болей в нижней трети грудины; боли продолжались около 1 ч, прошли самостоятельно. На следующий день после записи ЭКГ больной отправлен в инфарктное отделение с подозрением на острый инфаркт миокарда.
При поступлении состояние удовлетворительное. Физически хорошо развит. Пульс 76 уд/мин, ритмичный, удовлетворительного наполнения. Сердце умеренно расширено влево, тоны ясные, чистые. АД — 120/80 мм рт. ст.,
на ЭКГ от 5 мая: в отведениях II, III, AVF, V1–V6, Dи А отмечается смещение вверх сегмента ST; широкий и глубокий Qв отведениях III, AVF, V5—V6, Dи А. Заключение: признаки острой стадии задненижнего и заднебазального инфаркта миокарда с переходом на боковую стенку. Течение заболевания; обычное, без осложнений. ЭКГ при выписке 7 июня: сегмент STв отведениях: II —III, AVF, V5—V6Dи А на изоэлектрической линии; глубокий Qв отведениях III, AVF, D. Через 4 мес. больной приступил к учебе. До настоящего времени находится под наблюдением кардиолога. Приступов стенокардии и нарушений ритма нет. Хорошо переносит нагрузки, регулярно занимается физкультурой (плавание, гимнастика, ходьба). ЭКГ от 10 октября: остается патологический Qв отведениях IIIи D; зубец Т положительный. Заключение велоэргометрии: толерантность к физической нагрузке высокая — при достижении субмаксимальной ЧСС нагрузка составила 140 Вт. Признаков скрытой коронарной недостаточности нет. Эхокарди-ограмма: умеренно выраженный пролапс митрального клапана. От коронарографии больной отказался (рис. 27).
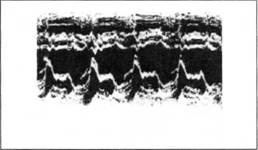
Рис. 27. ЭхоКГ: пролапс митрального клапана обеих створок I степени
Факторы риска внезапной смерти у лиц с пролапсом митрального клапана могут быть сгруппированы следующим образом:
1) сложные желудочковые аритмии (экстрасистолия высоких градаций по Лауну, пароксизмы желудочковой тахикардии);
2) митральная регургитация;
3) удлинение интервала Q– Т;
4) нарушение реполяризации в нижнебоковых отделах;
5) утолщение створок митрального клапана;
6) наличие в анамнезе синкопальных и пресинкопальных состояний, эпизодов учащенного сердцебиения.
Экспертиза допуска к занятиям спортом по данным отечественных специалистов.
Для решения вопроса о допуске к занятиям спортом лиц с пролапсом митрального клапана необходим индивидуальный подход с учетом в каждом конкретном случае возраста, специфики вида спорта, спортивной квалификации и спортивного стажа. В отношении детей и подростков необходимо иметь в виду, что прогноз ухудшается при выявлении пролапса митрального клапана в детском возрасте. Особого внимания заслуживают дети высокого роста, занимающиеся такими видами спорта, как баскетбол, волейбол, прыжки в высоту. У них нередко отмечаются признаки дис-плазии соединительной ткани (астеническое телосложение, плоская грудная клетка, деформации грудной клетки и др.). В этих случаях необходимо проведение медико-генетических консультаций для исключения наследственной патологии.
К занятиям спортом (при этом травмоопасные виды полностью исключены) могут быть допущены лица с асимптотическим, нерезко выраженным (не выше I степени) первичным идиопати-ческим пролапсом митрального клапана при отсутствии патологических реакций на нагрузку.
Эти спортсмены требуют систематического врачебного наблюдения с проведением 1–2 раза в год ЭхоКГ. Необходим тщательный контроль за санацией у них ОХИ (хронический тонзиллит, кариес зубов и др.), а при проведении любых хирургических вмешательств – профилактическая антибактериальная терапия, учитывая вероятность развития бактериального эндокардита (Ги-тель, 1990).
15.8.2. Дополнительные хорды левого желудочка (ДХЛЖ)
Впервые дополнительные хорды левого желудочка (ДХЛЖ) были обнаружены в 1893 г. W.Turnerпри аутопсии. В настоящее время их описывают под разными названиями: «псевдохорды», «ложные связки», «аберрантные хорды», «аномально расположенные хорды». Частота выявления ДХЛЖ при двухмерной ЭхоКГ, по данным разных авторов, составляет 0,2–65%. Значительный разброс данных может объясняться неодинаковой разрешающей способностью аппаратуры, различными критериями диагностики, характером обследованных групп и целенаправленностью исследований.
Согласно А.А. Коржанкову с соавт. (1991), ДХЛЖ достоверно реже выявляются у женщин (41%) по сравнению с мужчинами (59%; р < 0,05). В патолого-анатомическом исследовании Р.Н. Luetmerи соавт. приведены сходные данные (33 и 61%).
Описаны случаи семейного распространения данного признака аутосомно-доминантным способом.
Чаще всего дополнительные хорды обнаруживаются в левом желудочке в виде единичных образований, соединяющих межжелудочковую перегородку со свободной стенкой левого желудочка, но встречаются и множественные. Их локализация в полости левого желудочка отличается многообразием: ложные хорды могут соединять между собой головки папиллярных мышц или, что встречается чаще, одну из головок со свободной стенкой левого желудочка. Иногда ложные хорды соединяют различные участки свободно: стенки левого желудочка представляют собой в строго анатомическом смысле вариант сухожильных трабекул.
Ложные хорды представляют собой нитевидные структуры, как правило, имеющие сухожильное строение, реже содержащие внутри тонкий мышечный пучок. Имеются данные, что ДХЛЖ содержат элементы проводящей системы сердца (клетки и волокна Пуркинье). В связи с этим в определенных ситуациях они служат дополнительными проводящими путями и могут приводить к желудочковой аритмии, вплоть до фибрилляции желудочков.
В настоящее время ложная хорда рассматривается как врожденный порок сердца.
Клиническая картина. Клинически ДХЛЖ могут проявляться систолическим шумом, нарушениями гемодинамики, электрокардиографическими изменениями, различными видами нарушений ритма и проводимости.
ДХЛЖ часто сочетаются с синдромом преждевременного возбуждения желудочков, который обусловлен наличием дополнительных аномальных проводящих путей в сердце, а также митральным, митрально-трикуспидальным и трикуспидальным пролапсом.
В практической медицине выявление ДХЛЖ позволяет выделить группу лиц с повышенным риском развития желудочковых аритмий и наступления внезапной смерти, связанной с фибрилляцией желудочков.
Вопросы экспертизы. Основным методом диагностики ДХЛЖ является эхо-кардиография. Официально наличие дополнительных хорд левого желудочка не является противопоказанием для занятий спортом. Однако при этом необходимо иметь в виду следующее:
– толерантность к физической нагрузке, определяемая на основе объема выполненной работы, у лиц женского пола с ложными хордами достоверно ниже, чем в контрольной группе. Аналогичная, но менее достоверная разница прослеживается и у лиц мужского пола;
– располагаясь в путях притока или оттока левого желудочка, ложные хорды могут способствовать возникновению .покааъного феномена сверхвысоких скоростей (aliasing-феномен) и, как
следствие, приводить к их механической травме или развитию фиброза.
– являясь аномальным путем проведения возбуждающего импульса, ложные хорды могут стать причиной возникновения желудочковых аритмий, в том числе фибрилляции желудочков.
Учитывая это, спортсмены с диагностируемой ложной хордой должны быть подвергнуты всестороннему клиническому обследованию с обязательным проведением чреспищеводной электростимуляции предсердий, холтеровскому мониторированию и нагрузочных тестов для выявления функционирующих дополнительных путей проведения импульса и угрозы внезапной сердечной смерти (С.Н. Масленникова, 1994).
15.8.3. Синдромы преждевременного возбуждения желудочков
Описывая клинико-электрокардиог-рафический синдром, который может проявляться пароксизмальной тахикардией, Вольф, Паркинсон и Уайт в 1930 г., а также Клерк, Леви и Крис-теско в 1938 г. отметили, что у пациентов с этим синдромом не было других заболеваний сердца и вне приступов аритмии они чувствовали себя практически здоровыми. Позднее, в 1952 г., появилось сообщение Лауна, Ганонга и Левина о гибели двух больных с приступами мерцательной аритмии, возникшими на фоне короткого интервала Р–Rи узких комплексов QRS. Так стало известно о существовании прогностически неблагоприятных вариантов синдрома преждевременного возбуждения желудочков, который объединяет синдромы Вольфа–Паркинсона–Уайта (WPW) и Клерка–Леви–Кристеско (CLC).
Синдром преждевременного возбуждения желудочков обусловлен существованием дополнительных проводящих путей и этиологически гетерогенен. Он может сочетаться с различными заболеваниями – ишемической болезнью сердца, врожденными и приобретенными пороками, первичным пролабиро-ванием митрального клапана, гипертрофической кардиомиопатией, но может быть и единственным проявлением патологии сердца.
В настоящее время накоплен большой материал, свидетельстующий об аутосомно-доминантном типе наследования синдромов WPWи CLC.
Диагноз «синдром WPW» ставится на основании типичных электрокардиографических изменений, которые могут быть сгруппированы следующим образом:
1) укорочение интервала Р–Qдо 0,08-0,11 с;
2) зубцы Р нормальной формы;
3) уширение комплекса QRSболее 0,10 с (0,12-0,15 с);
4) комплекс QRSнапоминает по форме блокаду ножки пучка Гиса;
5) в начале комплекса QRSрегистрируется дополнительная волна, напоминающая «лестничку», расположенную под тупым углом к основному зубцу комплекса QRS. Эта «лестничка» направлена вверх, если начальная часть комплекса QRSимеет вид зубца R, и вниз, если начальная часть комплекса QRSотрицательная. Эта дополнительная волна называется также дельта-волной;
6) сегмент STв большинстве случаев смещен в сторону, противоположную направлению основного зубца комплекса QRS. Зубец Т также часто расположен дискордантно к комплексу QRS;
7) комплексы QRSв I и III стандартных отведениях часто направлены в противоположную сторону.
Клиническая значимость связанных с ними синдромов преждевременного возбуждения желудочков определяется высокой частотой возникающих при этом аритмий.
Синдромы укороченного интервала Р–Q (R) электрокардиографически проявляются только изолированным укорочением интервала Р–Qменее 0,12 с.
Установлено, что укорочение интервала Р–Qнаблюдается у 2% здоровых людей. Короткий интервал Р–Qможет быть также при гиповитаминозе В,, ги-пертиреозе, артериальной гипертонии, активном ревматизме, инфаркте миокарда, хронической ИБС, повышенной возбудимости сердца.
Экспертиза спортивной трудоспособности при обнаружении дополнительных проводящих путей, согласно мнению отечественных специалистов, определяется тем, на каком уровне занятия спортом выявлены нарушения и сопровождаются ли они пароксизмальными расстройствами ритма. При наличии пароксизмальных нарушений ритма занятия спортом должны быть запрещены, независимо от характера этих расстройств.
При отсутствии отклонений в состоянии здоровья и пароксизмальных расстройств занятия спортом для лиц с высоким уровнем спортивного мастерства могут быть разрешены под тщательным врачебным наблюдением (Э.В. Земцовский, 1995).
15.8.4. Бронхиальная астма физического усилия (EIB)
В литературе бронхиальная астма, вызываемая физическими упражнениями, обозначается как бронхиальная астма физического напряжения, астма физического напряжения, бессимптомная астма, постнагрузочный бронхоспазм, бронхоспазм, вызванный физической нагрузкой, бронхоспазм после физического усилия.
Бронхоспазм, вызванный физическими упражнениями. Впервые описан Д. Флойером более 300 лет назад (1698), однако в течение долгого времени он рассматривался как чисто лабораторный феномен.
Этот взгляд изменился только в 1962 г., когда Jonesetal. впервые установили, что EIBможет быть одним из частых проявлений бронхиальной астмы.
Постнагрузочный бронхоспазм наблюдается у 90% пациентов, страдающих астмой, и у 35–40% неастматиков, имеющих те или иные признаки проявления аллергии. Идентичные цифры применительно к атлетам приводятся в работе Pierson(1988) – соответственно 70–80 и 40%.
Правда, Д. Мартин, специалист по дыханию из Университета Джорджии, являющийся одновременно и тренером ряда атлетов мирового класса, в том числе бронзового призера чемпионата мира в марафоне Стива Спенса, уже не первый год исследуя проблему астмы физического усилия, считает, что она может быть и болезнью спортивного мастерства: «Чем больше вы стараетесь продвинуться вперед, тем больше сталкиваетесь с признаками своего несовершенства».
Подобную точку зрения подтверждают имена великих легкоатлетов – Билли Кончеллах, Джеки Джойнер Керси, Флоренс Гриффит-Джойнер, Джим Райан, чья спортивная карьера осложнилась этим заболеванием. Причем Джеки Джойнер Керси столкнулась с проблемой астмы, когда была на пути к вершине мастерства, так же как и Кончеллах, который подвергся наиболее жестким проявления болезни в период расцвета своего таланта.
Итак, что же представляет собой бронхиальная астма физического усилия?
Этиология. В настоящее время принято считать, что развитие приступов астмы напряжения связано с действием трех основных факторов:
– охлаждения слизистой дыхательных путей вследствие гипервентиляции при физической нагрузке (респираторная потеря тепла);
– изменения осмолярности на поверхности слизистой в связи с потерей воды за счет испарения (респираторная потеря жидкости);
– выбросом медиаторов (гистамина и фактора хемотаксиса нейтрофилов) из эффекторных клеток.
К дополнительным факторам, которые могут усугубить тяжесть бронхоспазма, вызванного физической нагрузкой, относятся:
– различная по степени тяжести хроническая астма;
– затрудненное носовое дыхание;
– условия и тип тренировки;
– загрязненность воздуха;
– использование определенных медикаментов.
Клиническая картина. Бронхоспазм, вызванный тренировочной нагрузкой, представляет собой клинический синдром, который характеризуется бронхоспазмом дыхательных путей, возникающим через несколько минут после тяжелой тренировочной нагрузки. При этом максимальное угасание во<
