ЗАКРЫТИЕ ПЕТЛЕВОЙ КОЛОСТОМЫ. Завершив формирование анастомоза брюшину ушивают, спайки пересекают ножницами.
(ОКОНЧАНИЕ)
Завершив формирование анастомоза брюшину ушивают, спайки пересекают ножницами.
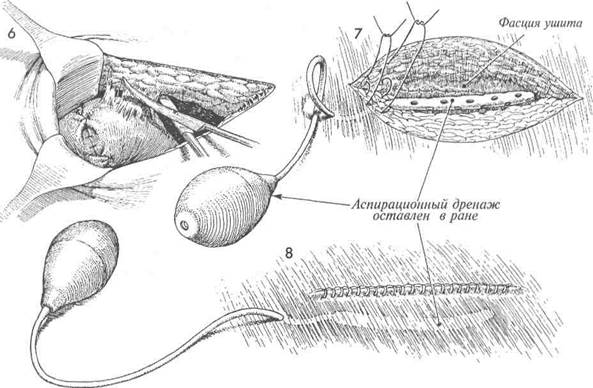
Передний листок влагалища прямой мышцы живота ушивают синтетической рассасывающейся нитью. Между ним и подкожной клетчаткой помещают трубчатый перфорированный дренаж.
Кожу ушивают стальными скобками. Обратите внимание на тень дренажа под закрытой раной. Его удаляют через 24-36 часов.
328

329
 ПЕРЕДНЯЯ РЕЗЕКЦИЯ ТОЛСТОЙ КИШКИ С НАЛОЖЕНИЕМ НИЗКОГО АНАСТОМОЗА
ПЕРЕДНЯЯ РЕЗЕКЦИЯ ТОЛСТОЙ КИШКИ С НАЛОЖЕНИЕМ НИЗКОГО АНАСТОМОЗА
ПО GAMBEE
Цель этой операции — резекция ректосигмовид-ного отдела толстой кишки и реанастомозиро-вание толстой и прямой кишок однорядным швом по Гамби.
Физиологические последствия.После удаления ректосигмовидного отдела толстой кишки физиологические последствия минимальны.
Если пациентка получила курс лучевой терапии на область таза, то до выполнения низкого анастомоза следует на 8—10 недель наложить временную колостому. Если облу-
МЕТОДИКА:
Во время операции больная может располагаться в двух позициях. При выполнении простой передней резекции с наложением низкого анастомоза ректосигмовидного отдела кишки с имеющимися 10—12 см прямой кишки больную можно оперировать в положении лежа на спине. Если после пересечения осталось менее 10 см прямой кишки, то необходимо изменить положение больной (видоизмененное положение для камнесечения), обнажая промежность для использования аппарата, накладывающего анастомоз «конец в конец».
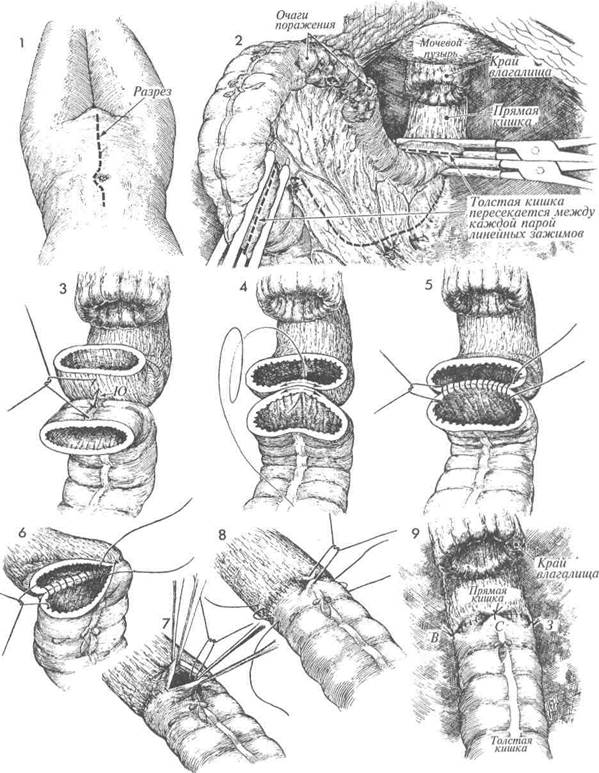
Живот, влагалище и промежность следует предварительно подготовить. В мочевой пузырь вводят катетер Фолея. Брюшную полость вскрывают парамедиальным или срединным разрезом.
Выявлена пораженная часть ректосигмовидного отдела толстой кишки. Определен сегмент толстой кишки, который будет резецирован. По краям выбранного участка накладывают два линейных зажима. Хирург пережимает толстокишечные сосуды, производя небольшие отверстия в брыжейке. Желательно сохранить левую ободочно-кишечную артерию, идущую от нижней брыжеечной артерии. Оставшиеся участки брыжейки пересекают ножницами. Сегмент толстой кишки с брыжейкой удаляют.
После завершения мобилизации нисходящей ободочной кишки и подведения ее без натяжения к прямой кишке на брыжеечные края синтетической рассасывающейся нитью накладывают шов Лемберта.
330
чение таза не производилось, и до операции была произведена тщательная подготовка кишечника, то разгрузочную колостому можно не накладывать.
Предупреждение.Необходимо производить достаточную мобилизацию нисходящего отдела толстой кишки и даже, если потребуется, селезеночного угла и поперечной ободочной кишки, чтобы толстая кишка достигала прямой кишки без натяжения. Анастомоз, сформированный с натяжением, не будет хорошо заживать.
Узловыми швами синтетической рассасывающейся нитью 3/0 начинают накладывать однорядного шва по методике Гамби. Проколы выполняют через стенки прямой и толстой кишок; узлы оставляют внутри просвета (см. Раздел 8, стр. 351).
| 5 |
и 6 Продолжают формирование ана-стомоза справа и слева по окруж- ности кишки.
Последние швы необходимо накладывать по типу «близко-далеко» с вворачиванием стенок, как описывалось в Разделе 8, стр. 351, Рис. 15.
Несколько швов Лемберта синтетической рассасывающейся нитью 3/0 накладывают вокруг анастомоза для снятия натяжения.
Изображен сформированный анастомоз со швами, наложенными по кругу кишки: на «западе» (3), «севере» (С) и «востоке» (В).
Если имеется край влагалища после выполненной гистерэктомии, то удобно подвести закрытый аспирационный дренаж.
До нормализации функции кишечника вводят назогастральный зонд с низкой активной аспирацией.

331
 НАЛОЖЕНИЕ НИЗКОГО АНАСТОМОЗА МЕЖДУ ТОЛСТОЙ И ПРЯМОЙ КИШКАМИ СШИВАЮЩИМ
НАЛОЖЕНИЕ НИЗКОГО АНАСТОМОЗА МЕЖДУ ТОЛСТОЙ И ПРЯМОЙ КИШКАМИ СШИВАЮЩИМ
АППАРАТОМ
 Существует два метода наложения низкого анастомоза между толстой и прямой кишками: ручным швом и сшивающим аппаратом, создающим анастомоз «конец в конец» (АКК).
Существует два метода наложения низкого анастомоза между толстой и прямой кишками: ручным швом и сшивающим аппаратом, создающим анастомоз «конец в конец» (АКК).
АКК-аппарат позволяет накладывать очень низкие анастомозы, создание которых с использованием ручного шва очень затруднительно. При наложении анастомоза на расстоянии ниже 7 см ручным швом имеется большая вероятность потери им герметичности. Механический метод, как правило, чистый, сохраняет кровоснабжение и надежен для наложения анастомоза между толстой и прямой кишками. После его выполнения несостоятельность швов возникает в 5% случаев, а нарушение герметичности — в 7%.
В гинекологической онкологии в случаях, когда больная: 1) получила курс лучевой терапии, 2) имеет выраженный дивертикулез, 3) не имела соответствующей подготовки кишечника, — целесообразнее защитить очень низкий анастомоз проксимальной колостомой.
Цель операции — создание непрерывности толстой и прямой кишок.
Физиологические последствия.Низкий анастомоз, выполненный АКК-аппаратом, имеет хорошее кровоснабжение. Его формирование сопровождается незначительной травмой и низкой частотой нарушения герметичности швов. Поэтому мы считаем, что это наилучший анастомоз, особенно для рубцово-измененного и ишемизированного кишечника после лучевой терапии таза.
Предупреждение. Должна быть выполнена соответствующая мобилизация нисходящего отдела толстой кишки. Это уменьшит травма-тизацию тканей и снизит частоту нарушения герметичности анастомоза. Для лучшей моби-
лизации поперечной ободочной кишки часто пересекают селезеночно-толстокишечную связку. Это уменьшает натяжение швов анастомоза. Если во время мобилизации пришлось пожертвовать нижней брыжеечной артерией, следует убедиться, что кровоснабжение происходит из бассейна средней толстокишечной артерии посредством маргинальной артерии.
Особое внимание необходимо уделить наложению кисетного шва. Он должен быть наложен не далее 0,5 см от края кишки. В противном случае в наковальню соберется слишком много тканей, что будет препятствовать сшивающему скобочному механизму АКК-ап-парата. Это приведет к созданию дефектного анастомоза. Размер АКК-аппарата необходимо тщательно подбирать в соответствии с диаметрами толстой и прямой кишок. Чрезмерное форсирование аппарата, к тому же больших размеров, приведет только к расслоению толстой кишки с последующими ишемией и некрозом.
После срабатывания АКК-аппарата и перед его удалением может быть эффективно наложение узловых швов Лемберта синтетической рассасывающейся нитью на «севере», «юге» и «западе». Это уменьшит натяжение скобочной линии швов анастомоза и улучшит его герметичность.
Последний этап операции включает в себя три обследования: ревизию анастомоза, осмотр «0»-колец аппарата и проведение «пузырькового» теста. Последний из них, так называемый «пузырьковый» тест, наиболее важен. Большинство случаев отсутствия герметичности анастомоза может быть диагностировано во время операции, поэтому хирургу не следует ожидать 5—7-х суток после операции, чтобы узнать, что анастомоз негерметичен.
333
